Presentazione di PowerPoint - ASIAM · –inducibilità allo SETE/SEE di FA preeccitata con R-R...
Transcript of Presentazione di PowerPoint - ASIAM · –inducibilità allo SETE/SEE di FA preeccitata con R-R...
Reperti normali correlati con Reperti anormali Reperti anormali non L’allenamento sportivo minori (“borderline”) correlati con l’allenamento
sportivo
Bradicardia sinusale Dilatazione atriale Sottoslivellamento tratto STsinistra
Blocco AV di I grado Onda Q patologicaDilatazione atriale
Blocco incompleto branca destra Inversione onda T nelle Destra - nelle derivazioni precordiali
Deviazione assiale dopo V1 negli atleti caucasiciRipolarizzazione precoce sinistra - dopo V4 negli atleti di
razza neraCriteri per ipertrofia Ipertrofia ventricolareventricolare sinistra destra blocco completo branca destraIsolati o sinistra
Inversione onda T nellederivazioni precordiali QTc > 470 msV1-V4 negli atleti dirazza nera “pattern” di Brugada
Il reperto isolato è Aritmie atriali o ventricolariconsiderato normale
≥ 2 extrasistoli ventricolari in 10 secondi
Si considera anormale la presenza di due o piùreperti
European Heart Journal (2011) 32, 2304–2313
904 atleti di colore, 22,5 ± 5 a, presente nel 25 %.Nessun evento o comparsa di cardiopatia dopo circa 7 anni di follow-up.
Variante etnica resa più evidente dall’esercizio.
Italian Asymptomatic Children With Electrocardiographic T-Wave
Inversion at Preparticipation ScreeningCirculation. 2012;125:529-538
male
female
Anomalie della ripolarizzazione ventricolare
Quando sono presenti anche nelle derivazioni inferiori e nelle derivazioni laterali (in quel caso giustificano ulteriori accertamenti) è giustificato eseguire ulteriori accertamenti
al fine dell’idoneità medico-sportiva.
N Engl J Med. 2008 Jan 10;358(2):152-61
81 atleti giovani (23±6 aa) allenati su 12550 senza sintomi o segni di cardiopatia.Follow-up: 9 ± 7 anni.
Onde T invertite ( ≥ 2 mm) in almeno 3 derivazioni esclusa III, con prevalenza nelle derivazioni anteriori e laterali.
Circulation.2015;131:165-173
6372 atleti competitivi (maschi: 4139 caucasici, 1266 afro-caraibici, 321 asiatici; femmine: 398 caucasiche, 248 afro-caraibiche).
Circulation.2015;131:165-173
155 (of 6372) athletes presenting with PTWI were investigated with clinical examination, ECG, echocardiography, exercise testing, 24h Holter ECG, and cardiac magnetic resonance. Cardiac
disease was established in 44.5% of athletes, with hypertrophic cardiomyopathy (81%) the most common pathology. Echocardiography was abnormal in 53.6% of positive cases, and cardiac
magnetic resonance identified a further 24 athletes with disease.
Circulation.2015;131:165-173
“Once considered the gold standard secondaryinvestigation, echocardiography missed a diagnosisof pathology in 35% of PTWI athletes, who weresubsequently identified with disease on CMRimaging. This result supports CMR’s mandatoryinclusion in the workup of athletes presenting withPTWI in case of normal echocardiography”
Athletes With AbnormalRepolarization Pattern andStructurally Normal Heart Can Participate inCompetitive Sport
“It seems justified on clinical, ethical, and legal groundsto allow an athlete with isolated abnormal repolarizationpattern (after a careful diagnostic course has excludedinherited cardiac disease) to continue in his/hercompetitive sport with the recommendation of periodicalfollow-up, as appropriately stated by the currentrecommendations.”Maron BJ, Zipes DP. 36th Bethesda Conference: recommendations for determining eligibility for competition in athletes with cardiovascular abnormalities: J Am Coll Cardiol 2005;45:1373–5. Pelliccia A, Fagard R, Bjornstad HH, et al. Recommendations for competitive sports participation in athletes with cardiovascular disease. Eur Heart J 2005;26:1422– 45.
• L’idoneità può essere concessa:
– in tutti i casi in cui non vi sia la documentazione di un pattern tipo 1.
• L’idoneità va negata:
– nei soggetti sintomatici o asintomatici con pattern tipo 1 spontaneo o indotto da farmaci.
Al Brugada (anche soltanto indotto da farmaco) non viene concessa l’idoneità !!
Non viene concessa non solo di per se ma anche tendo conto che:a) vi è nell’atleta una relativa prevalenza vagale
b) l’aritmia con morte improvvisa in alcuni casi può essere scatenata anche dallo sforzo
Le indicazioni della società di medina sportiva dicono:
Registrare l’ECG al quarto spazio
Registrare l’ECG anche agli spazi superiori soltanto se vi è qualcosa di sospetto al quarto spazio.
In caso di sospetto fare il test farmacologico soltanto se presente tipo 2
Basta la presenza di ECG tipo 1 inuna derivazione precordiale destra(sia in posizione standard chesuperiore: 3° o 2° spazio) perfare diagnosi di “BRUGADA”
P-wave duration of ≥ 120 ms was present in 129 patients (40%), first degreeatrioventricular block (AVB) in 113 (35%), right bundle branch block (BBB) in 90 (28%),and fascicular block in 52 (16%).
Increased P-wave duration, first degree AVB, and right BBB were more oftenpresent in patients after drug challenge than in patients with spontaneous type 1 STelevation. Left BBB was present in 3 patients.
In multivariate analysis, first degree AVB was independently associated withsudden death or implantable cardioverter-defibrillator appropriated therapies (oddsratio 2.41, 95% confidence interval 1.01 to 5.73, p [ 0.046) together with the presenceof syncope and spontaneous type 1 ST elevation.
In conclusion, conduction disturbances are frequent and sometimes diffuse inpatients with BrS. First degree AVB is independently linked to outcome and may beproposed to be used for individual risk stratification.
(Am J Cardiol 2013;112:1384e1389)
L’idoneità può essere concessa:
Nei soggetti con WPW stabile, non cardiopatici, asintomatici con:
– inducibilità allo SETE/SEE di FA preeccitata con R-R minimo >240 msec di base e >200 msec durante sforzo;
– non inducibilità allo SETE/SEE a riposo e durante sforzo di FA e/o di tachicardia da rientro AV e periodo refrattario effettivo (PRE) anterogrado della via anomala >240 msec a riposo e >200 msec sotto sforzo.
L’idoneità va negata:
– nei soggetti con cardiopatia;
– nei soggetti sintomatici per cardiopalmo o altri sintomi correlabili ad aritmie;
– nei soggetti asintomatici con FA indotta allo SETE/SEE con R-R minimo tra battiti preeccitati < 250 msec a riposo e < 210 msec durante sforzo;
– nei soggetti asintomatici con inducibilità di tachicardia da rientro A- V.
Nei soggetti asintomatici con parametri elettrofisiologici borderline, la decisione deve tener conto oltre che dell’intervallo RR minimo durante FA indotta anche di altri parametri quali:
– la vulnerabilità atriale (ossia l’induzione di FA ≥30 sec.);
– la presenza di by-pass multipli.
In tutti questi casi, specie in coloro che effettuano attività sportiva ad alto rischio intrinseco, il giudizio deve essere restrittivo.
Nei soggetti dichiarati idonei, la ripetizione periodica dello SETE è opportuna nei soggetti con parametri elettrofisiologici borderline e in coloro con sintomi sospetti.
Studio Elettrofisiologico nel WPW
Nel WPW sintomatico vi è indicazione di classe I. è utile per
indurre una tachicardia reciprocante atrio-ventricolare, per
valutare la vulnerabilità atriale, la capacità conduttiva
anterograda della via anomala, nonché la sede della via anomala
stessa. Nel WPW asintomatico non vi è necessità assoluta di una
valutazione elettrofisiologica. In teoria i casi a rischio sono quelli
con vulnerabilità atriale, elevata capacità conduttiva anterograda
della via anomala ( RR minimo durante FA indotta < 250 msec a
riposo e <210 msec sotto stimolo catecolaminergico) e in cui è
inducibile una tachicardia reciprocante.
Laboratorio di Elettrofisiologia
Dip. Del Cuore e dei Vasi- Az Osp-Univ Careggi
Dir. Prof. G.F. Gensini
CRIOABLAZIONE
CRIOABLAZIONE
Aritmia Vantaggi della Crioablazione
Fibrillazione Atriale • Dinuzione della stenosi delle vene polmonari• Potenziale riduzione della paralisi del nervo frenico• Abolizione dell’embolia (coagulazione e formazione di
carbone sulla punta dei cateteri a RF)• Tessuti e matrice tessutale restano intatti• Netta demarcazione della crio-lesione
Flutter Atriale • Assenza del dolore legato alla applicazione dell’energia• Minore necessita’ di anestetici e sedativi• Maggiore stabilita’ del catetere• Riduzione dell’esposizione ai RX del paziente
WPW • Crio-adesione al tessuto con facilitazione del posizionamento del catetere con migliore contatto durante l’ablazione
• Massime “performance” anche in condizione di basso flusso
AVNRT • Crio-“mapping” con danno tessutale reversibile• Ridotti rischio di blocchi AV iatrogeni
Laboratorio di Elettrofisiologia
Dip. Del Cuore e dei Vasi- Az Osp-Univ Careggi
Dir. Prof. G.F. Gensini
Il rischio di morte improvvisa nei soggetti con displasia
aritmogena del ventricolo destro, in particolare in
occasione della pratica sportiva, è difficile da valutare,
mancando al momento studi prospettici che possano
fornire dati attendibili su una vasta popolazione. Tuttavia,
è noto che la morte improvvisa può rappresentare la prima
manifestazione clinica della malattia. Per tale motivo, si
ritiene opportuno che i soggetti con diagnosi certa di
displasia aritmogena del ventricolo destro non debbano
partecipare ad alcuna attività sportiva agonistica.
Arrhythmogenic Right Ventricular Cardiomyopathy/Dysplasia
pediatric cases (9-16 years)Pediatr Cardiol 2016;37:646-655
Le onde T negative nelle precordiali (reperto più usuale dellaARVC) sono presenti da V1 a V3 fisiologicamente fino a 17 a.
Esordio più frequente: TV/TVNS con blocco di branca destra easse indefinito
Onda epsilon raramente presente nei pediatrici
Nella fase precoce non vi sono anomalie strutturali evidenziabili.Nonostante ciò sono comunque a rischio aumentato di aritmieventricolari e morte improvvisa.
In assenza di storia familiare di ARVC la diagnosi è difficile inquesto stadio
Prevalenza 1:2000 – 1:5000
Una componente familiare è dimostrata in più del 50 % dei casi
Prevalente nei maschi 3:1
Principali diagnosi differenziali :TV del tratto di efflusso destro idiopatica
MiocarditeSarcoidosi
Cardiomiopatia dilatativaInfarto del ventricolo destro
Cardiopatie congenite con sovraccarico destroCuore d’atleta (endurance)
Lo sforzo è il più importante fattore casuale non soltantodell’instabilità elettrica ma anche della progressione dellamalattia.Si manifesta con palpitazioni, sincope o arresto cardiacousualmente nell’adolescenza (la diagnosi è raramente fattasotto i 10 anni)
Le alterazioni strutturali più evidenti sono gli aneurismi delventricolo destro (singoli o multipli) localizzati nel triangolodella displasia (afflusso, efflusso e apice del ventricolo destro). Ilsetto interventricolare è in genere risparmiato.
Piuttosto che essere un processo continuo, la progressione dellamalattia può avvenire attraverso riacutizzazioni periodiche cosìda simulare una miocardite o un infarto miocardico.
L’incidenza della morte improvvisa varia da 0,08 a 3,6 % per anno negli adulti con ARVC/D.
Rischio:Pregresso arresto cardiaco dovuto a FVSincope origine sconosciutaSevera disfunzione e/o dilatazione Vdx e snRidotta ampiezza QRSFrammentazione QRSSesso maschileGiovane età al momento della diagnosiInducibilità ventricolare allo studio elettrofisiologicoEntità delle anomalie strutturaliEstensione delle onde T negative
Le sindromi da QT lungo congenito
controindicano ogni tipo di attività sportiva
agonistica anche in assenza di aritmie
ventricolari maggiori documentate.
QT CORTOSQTS is a rare, sporadic or autosomal dominant disorder characterized by markedlyaccelerated cardiac repolarization and manifested by dramatically shortened QT interval,
atrial and ventricular arrhythmias and sudden cardiac death.
Lo sport deve essere negato sia nei soggetti sintomatici che asintomatici.
QT CORTOShort QT interval syndrome is a rare, sporadic or autosomal dominantdisorder characterized by markedly accelerated cardiac repolarizationand manifested by dramatically shortened QT interval, atrial and
ventricular arrhythmias and sudden cardiac death.
L’idoneità può essere concessa:
– in assenza di storia familiare di morte improvvisa o di patologie aritmogene;
– in assenza di cardiopatia;
– in assenza di sintomi maggiori (cardiopalmo prolungato, presincope o sincope).
Nei casi con BPV frequenti, che vengono considerati idonei, gli accertamenti di II livello vanno ripetuti almeno annualmente
L’idoneità va negata in presenza di:
– storia familiare di morte improvvisa o di patologie aritmogene;
– cardiopatia in grado, sia pure potenzialmente, di provocare aritmie maligne;
– sincopi o sintomi maggiori di possibile origine aritmica;
– BPV molto precoci e/o ripetitivi con coppie strette e/o episodi di TVNS ripetitivi o ad alta frequenza;
– BPV frequenti in cui si documenti una progressiva riduzione della funzione ventricolare.
Short-Coupled Variant of Torsade de Pointes
A New Electrocardiographic entity in the Spectrum of Idiopathic Ventricular
Tachyarrhythmias
Circulation. 1994;89:206-215
In bambini sani adolescenti le extrasistoli ventricolari isolatemonomorfe sono molto comuni (20-35 %) , prevalentemente del trattodi efflusso del ventricolo destro. Quando hanno una maggiorefrequenza (5-10 % di tutti i battiti) o sono più complesse èraccomandata una valutazione cardiaca (includendo la risonanzamagnetica).Il trattamento medico e l’ablazione transcatetere sono raramenteindicati dal momento che molti bambini rimangono asintomatici espesso le extrasistoli scompaiono con il tempo.La prevalenza di tachicardia ventricolare sostenuta o non sostenutamonomorfa nella popolazione pediatrica è 2-8 per 100000 bambini.
*Paul T et al. Am Heart J 1990;119:577-582*Beaufort-Krol et al Europace 2008;10:998-1003*Nagashima M et al. Pediatr Cardiol 1987;8:103-108*Southall DP et al Br Heart J 1980;43:14-20*Jacobsen et al J Pediatr 1978;92:36-38*Tsuji A et al Jpn Circ J 1995;59:654-662
2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and
the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC).
Eur Heart J. 2015 Nov 1;36(41):2793-867
9. Paediatric arrhythmias and congenital heart disease
9.1 Management of ventricular arrhythmias in children with a structurally normal heart
2015 ESC Guidelines for the management of patients with
ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management
of Patients with Ventricular Arrhythmias and the Prevention of
Sudden Cardiac Death of the European Society of Cardiology (ESC).
Endorsed by: Association for European Paediatric and Congenital
Cardiology (AEPC).Eur Heart J. 2015 Nov 1;36(41):2793-
867
9. Paediatric arrhythmias and congenital heart disease
9.1 Management of ventricular arrhythmias in children with a
structurally normal heart
Tachicardie ventricolari in cuoristrutturalmente normali
Generalmente hanno un decorsobenigno.
In pazienti sintomatici con tachiacrdiaventricolare e/o extrasistoli del trattodi efflusso del ventricolo destrol’ablazione transcatere dovrebbe essereraccomandata mentre in pazienti contachiacrdai e/o extrasistoli del tratto diefflusso del ventricolo sinistrol’ablazione transcatetere dovrebbeessere presa in considerazione dopoche la terapia antiaritmica è risultatainefficace.
Fibrillazione Atriale Parossistica O Persistente
L’idoneità può essere concessa (in assenza di cardiopatia) quando:o il soggetto non pratichi sport a rischio intrinseco;o sia stata individuata e rimossa un’eventuale causa scatenante (ipertiroidismo, farmaci e sostanze illecite ecc.);o non vi sia rapporto di causa-effetto tra attività sportiva ed aritmia;o l’attacco aritmico non sia molto frequente, non induca sintomi soggettivi significativi (vertigini, presincope, sincope, ecc.), comporti una frequenza cardiaca non elevata ed una durata spontanea limitata;o non sia dimostrabile una malattia del nodo del seno;o non siano dimostrabili vie anomale di conduzione AV percorribili in senso anterogrado (in caso contrario si rimanda al WPW);o il soggetto non sia in trattamento anticoagulante, se pratica sport a rischio di traumi.oIn presenza di cardiopatia, quando si verifichino le stesse condizioni elencate, l’idoneità è subordinata alla cardiopatia di base.
L’idoneità va negata nei rimanenti casi.
Il rilievo di questa aritmia di regola controindica l’idoneità agonistica per sport ad impegno medio-elevato. L’idoneità può essere concessa, limitatamente ad attività sportive del gruppo A e B, qualora:– sia esclusa una cardiopatia organica;– l’aritmia non induca sintomi di rilievo;– la frequenza cardiaca, valutata in corso di TE e HOLTER non superi la FC massimale per l’età e non si osservino bradicardie importanti (FC <40/min e/o pause >3 sec) e/o aritmie ventricolari bradicardiadipendenti;– lo sport praticato non predisponga a traumi, se il soggetto è in trattamento anticoagulante.
Fibrillazione Atriale Permanente
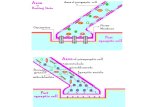
Pulmonary veins isolation: pathophysiology
M. Gulizia et al “Diagnosi e terapia del Flutter e della Fibrillazione atriale” 2009
La necessità dello screening dell’atleta è riconosciuta dalle maggiori Associazioni Medico-Sportive e Cardiologiche internazionali. Tuttavia non esiste un consenso definitivo sulla strategia di screening da adottare per meglio identificare gli atleti a rischio di morte improvvisa
L’ ECG riveste un ruolo di fondamentale importanza nella stratificazione del rischio.
L’elevato numero di reperti falsi positivi all’ECG negli atleti è il principale aspetto critico dello screening
I nuovi criteri ECG hanno migliorato significativamente la specificità (94 %) per tutte le etnie se paragonati con i criteri di “Seattle” (87,5 %) e con quelli della Società Europea di Cardiologia (76,6 %)
In alcuni casi, selezionati in base alla presenza di alterazioni elettrocardiografiche, il ricorso a tecniche di secondo livello (EcoCG, CardioRM, SEF), consente di formulare una diagnosi corretta.
In alcuni casi selezionati, il ricorso all’Ablazione Transcatetere del substrato aritmico può consentire di concedere la completa idoneità medico-sportiva allo sportivo.
CONCLUSIONI