MANUALE DI RIFERIMENTO PER IL PERSONALE SANITARIO DEGLI OSPEDALI INDAGINI REATTIVE Incident...
-
Upload
remigio-gambino -
Category
Documents
-
view
213 -
download
0
Transcript of MANUALE DI RIFERIMENTO PER IL PERSONALE SANITARIO DEGLI OSPEDALI INDAGINI REATTIVE Incident...

MANUALE DI RIFERIMENTOPER IL PERSONALE SANITARIO DEGLI OSPEDALI
INDAGINI REATTIVEIncident reporting, RCA e Audit
a cura di Viviana Cancellieri
T&C

Obiettivi degli slide kit
2
Gli slide kits sono stati costruiti per essere uno strumento didattico adiposizione del Farmacista che voglia sostenere, promuovendo azioni diFormazione e l’aggiornamento sui differenti aspetti legati alla gestionecomplessiva del farmaco di tutto il personale, laureato e non dei Repartie dei Servizi della propria realtà organizzativa. Gli slide kits contengono, per ogni argomento trattato, la normativa piùrecente di riferimento, i metodi e gli strumenti validati a livelloistituzionale e internazionale ed esempi di applicazione, che sono dautilizzare come strumenti ed esercizi didattici. Nella speranza che quest’iniziativa possa essere un valido aiuto per ladiffusione in tutti i professionisti sanitari delle conoscenze sullacomplessa realtà della Farmacia ospedaliera e territoriale, oltre che dellecompetenze necessarie per agire in sicurezza, auguro a tutti Voi buon lavoro
dr.ssa Viviana Cancellieri

Disclaimer
3
Gli autori e redattori del sito “Farmacisti Janssen Cilag” sono Medici, Farmacisti, Ingegneri esperti di rischio clinico e di management sanitario. Quanto riportato deriva da fonti ufficiali del Ministero della Salute, dell’Agenzia italiana del Farmaco e altre fonti istituzionali e da affidabili studi scientifici, accompagnato dai relativi riferimenti bibliografici, oltre che dalla esperienza maturata dagli Autori in oltre 10 anni di formazione rivolta al personale sanitario ospedaliero e territoriale in tutta Italia.
In ogni caso, le informazioni fornite, gli esempi costruiti su procedure organizzative e gestionali, sono da intendersi come di natura generale ed a scopo puramente divulgativo ed illustrativo.
Gli Autori declinano ogni responsabilità riguardo a possibili errori, dimenticanze o erronee interpretazioni presenti in queste pagine.

INCIDENT REPORTING
ROOT CAUSE ANALYSIS
AUDIT CLINICI
4
Cosa troviamo in questo slide Kit
4

IL SISTEMA DI INCIDENT REPORTING
5

Incident Reporting
Revisione cartelle cliniche
Data base SDO
Data base reclami
Data base contenzioso
Strumenti per la gestione del rischio
Procedure regionali/aziendali
Raccomandazioni ministeriali
Strumenti di risoluzione del contenzioso 6
FMEA –FMECA
Analisi data base
Root cause analysis
IDENTIFICAZIONERISCHIO
TRATTAMENTORISCHIO
ANALISI RISCHIO

Identificazione del rischio
Incident Reporting
Revisione cartella clinica
SDO
Gestione Reclami
Contenzioso
“COSA” succede e “COME” succedein Farmacia e nei Reparti?
7
STRUMENTI

Incident Reporting
Importato dai sistemi sanitari anglosassoni con l’obiettivo di migliorare la sicurezza del paziente
Sistema nato nel settore aereonautico per migliorare la sicurezza aerea
8

Segnalazione spontanea degli “eventi” (incidenti)
Incident Reporting
“ qualsiasi accadimento che ha causato o aveva la potenzialità di
causare un danno ad un paziente”
9

Sistema di Incident Reporting
Prevedeuna raccolta strutturata delle segnalazioni
Allo scopo di fornireuna base dati da analizzare
Per predisporrestrategie e azioni correttive per prevenire il riaccadimento futuro
10

I.R. Caratteristiche
NON PUNITIVOChi segnala è esente da ritorsioni o punizioni da parte di altri
CONFIDENZIALEL’identità del paziente, di chi segnala non vengono rivelati a terzi
INDIPENDENTEIl programma non dipende da alcuna autorità con potere di punire chi segnala
TEMPESTIVO
Le segnalazioni sono analizzate tempestivamente e le raccomandazioni sono rapidamente diffuse a coloro che hanno bisogno di conoscerle, specialmente quando si sono identificati rischi gravi
ORIENTATO AL SISTEMA
Le raccomandazioni hanno come obiettivo cambiamenti nei sistemi, processi o prodotti, piuttosto che prestazioni individuali
11

Vantaggi dell’incident Reporting
Possibilità di focalizzare l’attenzione sui quasi eventi (near–miss) e sugli eventi privi di conseguenze
Possibilità di raccolta informazioni sui rischi specifici della propria realtà
Possibilità di coinvolgere tutti gli operatori e quindi sensibilizzarli al tema della sicurezza del paziente
12

Funzioni del Sistema di Incident Reporting
Fornire informazioni agli operatori per migliorare la sicurezza della loro organizzazione
Dare una misura dell’affidabilità dell’organizzazione
13

Percorso e Strumenti
La segnalazione viene effettuata con una scheda, che segue un percorso definito dalla organizzazione che la adotta.
Il Ministero ha emanato una propria procedura per gli eventi sentinella.
14

Struttura della scheda
Elementi anagrafici, dove, quando, a chi è occorso l’evento
Elementi oggettivi descrittivi cosa e come è successo, classificazione evento, fattori contribuenti
Chi la compila?
Gli operatori sanitari dell’U.O
15

L’evento risulta incrementare i costi, la durata della degenza o il consumo di risorse? Sì No In che modo?
L’evento ha determinato problemi di tipo organizzativo?
Sì No Quali?
C’è una lezione significativa da trarre dall’evento?Sì No Se sì, quale? (proporre azioni per evitare il riaccadimento)
Nell’evento sono stati coinvolti altri servizi/reparti? Commentare
Le domande
www.regione.emilia-romagna.it/agenziasan/aree/accred/gest_rischio16

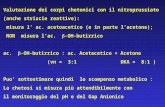
Incidenti
Alcune segnalazioni hanno riguardato lo scambio di farmaci in seguito alla difficoltà di identificazione delle confezioni.
IL PROBLEMA L’utilizzo di farmaci generici causa la maggiore confusione nella gestione di farmaci che hanno confezioni/ fiale sempre piu’ simili tra loro, creando un aumento del rischio di errori di somministrazione
17

Possibili fonti di errore legate alla confezione in uso
2. codice colore
Fonte: R. Zoppellari – Servizio Anestesia – Arciospedale Universitario S. Anna di Ferrara 18
1. dimensione ridotta carattere concentrazione

Limiti dello strumento
Solo alcune regioni hanno definito un sistema autonomo di incident reporting (Emilia Romagna, Toscana, Lazio…)
Non c’è ancora una diffusione dello strumento per quanto riguarda i near-miss nella gestione dei farmaci
Possibile utilizzo “strumentale” o “rivendicativo” delle segnalazioni per monitorare specifici eventi o evidenziare criticità organizzative
19

LA ROOT CAUSE ANALYSISMETODO E STRUMENTI
Raccomandazioni del Ministero, 2009
20

Nel settembre 2009 è stato pubblicato dal Dipartimento della qualità,Direzione Generale della programmazione sanitaria, dei livelli, essenziali di assistenza e dei principi etici di sistema. Ufficio III,il documento
“Root Cause Analysis - RCAAnalisi delle Cause Profonde”
con l’obiettivo di fornire al Servizio Sanitario Nazionale un supporto per migliorare i programmi di gestione del rischio clinico e potenziare le capacità di analisi e reazione ad un evento avverso.
Ultimi aggiornamenti
21

Ministero del Lavoro, della Salute e delle Politiche Sociali Dipartimento della qualità Direzione Generale della programmazione sanitaria,
dei livelli essenziali di assistenza e dei principi etici di sistema Ufficio III
METODI DI INDAGINE PER LA GESTIONE DEL RISCHIO CLINICO
Root Cause Analysis – RCA Analisi delle cause profonde
Settembre 2009 volume 1 22

La Root Cause Analysis (RCA) è stata riconosciuta come uno degli strumenti di analisi reattiva più efficaci e adattabili anche al contesto sanitario ed è considerata dalla JCAHO (Joint Commission on Accreditation of Healthcare Organization) lo strumento elettivo per l’analisi degli eventi sentinella.
Da chi è riconosciuta
23

ROOT CAUSE ANALYSIS: definizione
RCA é uno strumento rigoroso e strutturato che permette:l’analisi delle cause e dei fattori contribuenti al verificarsi di un evento avverso, al fine di comprimere il rischio di accadimento.
L’analisi prevede un approccio newtoniano, ovvero di causa – effetto e gli strumenti di sintesi sono rappresentati da diagrammi di causa-effetto.
24

RCA
La RCA è un’analisi che parte dagli errori riscontrati e ricerca attraverso il metodo induttivo le cause. Nei Paesi anglosassoni la tecnica della RCA viene utilizzata da circa 15 anni e sono stati elaborati diversi manuali sulla metodologia, l’ultimo dei quali, per data di edizione, é quello prodotto dal Canadian Patient Safety Institute (CPSI), a cui il documento ministeriale fa riferimento.
25

La Rca in Usa
Il National Center for Patient Safety (NCPS) del Department of Veterans Affairs (VA) ha lavorato a lungo per sviluppare la RCA e renderla uno strumento efficace per l’identificazione sistematica dei problemi e l’analisi critica degli incidenti e per produrre miglioramenti del sistema.
La divulgazione dei risultati ottenuti ha permesso la loro condivisione con l’intera comunità scientifica, offrendo una valida base di esperienza e di discussione.
26

La Rca in Canada
Il Canadian Council per l’accreditamento dei servizi sanitari (CCHSA) da anni ha dato rilievo alla sicurezza del paziente identificandola come una priorità per le organizzazioni sanitarie e come standard di accreditamento e la RCA è tra i metodi suggeriti per l’analisi degli eventi sentinella.
In riferimento alla metodologia, il CPSI ha elaborato il manuale Canadian Root Cause Analysis Framework, in cui si individua la RCA come lo strumento di identificazione delle cause profonde in caso di incidenti critici in ambito sanitario.
27

La Rca in Australia e NZ
Sia in Australia che in Nuova Zelanda la RCA è lo strumento con cui analizzare in primo luogo gli eventi sentinella, ma anche gli eventi avversi ed i near miss, per identificare le cause profonde e per individuare le azioni più idonee per evitare che tali eventi indesiderati possano ripetersi in futuro.
28

La Rca nel Regno Unito
La National Patient Safety Agency (NPSA) fu creata in Inghilterra per coordinare gli sforzi ditutti coloro che erano coinvolti nell’assistenza sanitaria, con la finalità di imparare dagli errori accaduti e di implementare la sicurezza dei pazienti nel NHS (National Health Service).
La RCA é definita dalla NPSA come una revisione retrospettiva degli eventi avversi occorsi ai pazienti, al fine di identificare cosa, come e perchè sono accaduti e le dinamiche del loro accadimento.
L’analisi é anche usata per identificare le aree di cambiamento, le raccomandazioni e le soluzioni sostenibili al fine di minimizzare la possibilità che l’evento riaccada in futuro.
Il modello inglese é stato utilizzato dagli esperti del Canadian Patient Safety Institute (CPSI). 29

A quali eventi non applicare la Rca?
Si ritiene opportuno escludere dall’analisi con RCA:
- eventi risultanti da un atto criminale
- eventi dovuti ad azioni commesse volontariamente per provocare danno
- eventi correlati all’abuso di droghe e/o alcol da parte degli operatori
30

Quale metodo scegliere per l’RCA?
a) il metodo di “Regina Qu’Appelle” che si basa sulla contemporanea presenza di criteri espliciti
b) il sistema del NPSA con albero decisionale basato sul modello di Reason
c) il metodo proposto dal VA National Center For Patient Safety (NCPS) che utilizza una matrice per la valutazione delle priorità con due variabili, la probabilità in ordine di frequenza e la gravità del danno conseguente all’evento.
31

Gli Obiettivi della Root Cause Analysis
Capire:
Che cosa è successo
Perché è successo
Che cosa fare per evitare che si ripeta
32

Alcune caratteristiche indispensabili
Multidisciplinarietà Coinvolgimento di diverse professionalità in particolare di quelle di front-line e di quelle che hanno maggior familiarità con l’evento
Approfondimento continuo fino a raggiungere “tutte” le cause possibili
Giungere ad identificare delle soluzioni applicabili alla propria realtà operativa
Utilizzo di metodologie standardizzate33
Approfondimento
Risolvibilità
Imparzialità eriproducibilità

Punti chiave per il successo della Rca
Comunicare gli avanzamenti ai responsabili
Focalizzarsi sul miglioramento del sistema
Ridefinirlo per eliminare o minimizzare il rischio
Misurare i miglioramenti
34(Doing Less Harm/JCAHO)

La Root Cause Analysis
Per avvicinarsi alle cause, qualunque metodo si usi bisogna:
35
1) Rappresentare la sequenza di eventi che hanno causato l’ “incidente” per il paziente (che cosa è successo)
2) Identificare i fattori contribuenti (come è successo)
3) Identificare le condizioni latenti che hanno consentito il realizzarsi dell’evento (perché è successo)

Il processo di analisi
36
Raccogliere le informazioni
Assemblare e valutare le informazioni
Determinare le cause
Pianificare soluzioni

Root Cause Analysis
Le TECNICHE possibili, con cui intervenire:
1. Diagramma a spina di pesce
2. I 5 perché
3. La mappa dei processi
37

1. Diagramma a spina di pesce
Individuare l’evento
Dettagliare le cause e le categorie di errore predefinite
Questo tipo di analisi si presta alla valutazione di eventi in cui è possibile definire la sequenza sia in
ordine temporale che organizzativo
38

Problemao
Effetto
Causa primaria
Causa primaria
Causa primaria Causa primaria
Causasecondaria
Causa terziaria
Causa primaria
Causa primaria
La spina: diagramma causa effetto
39

1. Diagramma di Hishikawa: Esempio
40

2. La regola dei 5 perchè
L’analisi non si limita all’individuazione dell’errore o della mancanza più prossimi all’evento, ma ha l’obiettivo di analizzare l’intero processo che lo ha generato
?
EVENTO
? ? ??
41

2. La regola dei 5 perchè
Questa tecnica viene usata per favorire un approfondimento di pensiero che vada oltre la prima causa ovvia e aiuti a definire il problema e la situazione da sottoporre ad analisi
Nella stesura delle domande si consiglia di scrivere 5 volte in sequenza perché, in quanto favorisce le risposte da parte del gruppo
La serie dei perché termina quando il gruppo che analizza il caso si ritiene soddisfatto
42

D1 Perché il medico ha sbagliato?R1 Perché non ha prestato attenzione ad una parte importante del problema
D2 Perché non ha prestato attenzione?R2 Perché era stanco
D3 Perché era stanco?R3 Perché si stava occupando contemporaneamente di 2 pazienti e non aveva molta esperienza
(Patrice Spath)
Perchè?
43

D4 Perché è successo questo? Non poteva chiedere aiuto? Era troppo inesperto per essere assegnato a questo lavoro?R4 Il medico di turno più anziano non gradisce essere disturbato di notte ed in effetti il medico coinvolto era troppo inesperto per il caso che doveva gestire
D5 Esistono procedure che regolano il livello di training ed esperienza che i medici devono raggiungere prima di essere assegnati a determinati compiti?R5 No, non sono codificate
(Patrice Spath)44
Perchè?

3. La Mappa dei processi
Evento sentinella o comunque grave da approfondire
Quali sono i dettagli dell’evento (descrizione)
Quando è avvenuto (data,giorno,ora)
Dove è avvenuto (struttura)
L’analisi per mappa dei processi avviene secondo le seguenti fasi:
Che cosa è successo?
45

Perché è successo?Quali sono i fattori più direttamente collegati all’evento?
Processo o attività in cui si è verificato
Quali sono le varie fasi del processo
Quali fasi del processo sono coinvolte o hanno contribuito all’evento
Fattori Umani Quali sono i fattori umani rilevanti nella determinazione dell’esito (o evento)
Fattori legati alla strumentazione
Come ha influito il funzionamento della strumentazione nella determinazione dell’esito
Fattori ambientali controllabili
Quali sono i fattori che hanno direttamente influenzato l’esito
Fattori esterni non controllabili
Ci sono fattori realmente al di fuori del controllo dell’organizzazione
Altro Ci sono altri fattori che hanno direttamente influenzato l’esito? Quali altre strutture sono coinvolte
46

Quali sistemi e processi sono alla base dei fattori più direttamente collegati all’evento?
Risorse Umane
Il personale sanitario e tecnico è qualificato per le funzioni che svolge
L’attuale dotazione di personale quanto si avvicina allo standard ideale
Quali sono i piani per affrontare eventuali riduzioni di personale
Come si può migliorare l’orientamento e l’addestramento del personale interno
Quanto è considerata la performance dal personale nei processi operativi
Gestione dell’informazione
Grado di disponibilità accuratezza e completezza delle informazioni in caso di necessità
Adeguatezza della comunicazione fra il personale delle aree/servizi coinvolti
Gestione delle condizioni ambientali
Quanto sono appropriate le condizioni ambientali, fisiche per i processi assistenziali che vi si svolgono
Quali modalità di risposta a emergenza o varie sono state pianificate e testate
Quali sistemi di identificazione del rischio ambientale sono attivati
47

Dirigenza, leadership, cultura condivisa
Esiste un orientamento positivo all’identificazione e riduzione dei rischi
Promozione della comunicazione
Quali sono le barriere che si oppongono alla comunicazione dei potenziali fattori di rischio
Comunicazione chiara delle priorità
Con quale enfasi viene comunicata la priorità della prevenzione degli eventi avversi
Fattori non controllabili
Cosa può essere fatto per proteggersi dagli effetti di fattori non controllabili
48
Quali sistemi e processi sono alla base dei fattori più direttamente collegati all’evento?

Documentazione
Segnalazioni
Procedure e istruzioni operative
Report
Reclami
Cartelle Cliniche
Linee guida e procedure
Manutenzione delle attrezzature
Turnistica del personale
49

La RCA si conclude con l’individuazione di
azioni correttive per ciascuna delle cause
individuate, se considerata aggredibile
Questo consente di passare alla fase
successiva del processo di gestione del rischio
che è quella di “trattamento del rischio”
Come si conclude
50

Agire: azioni forti
Modifiche strutturali
Nuovi presidi e/o tecnologie mediche
Eliminazione o modifica di nomi e/o confezioni
simili dei farmaci
Funzioni forzate
Semplificazione dei processi con abolizione delle
fasi inutili
Standardizzazione di attrezzature, processi e profili
di cura51

Agire: azioni intermedie
Aumento del numero di operatori/diminuzione dei
turni di lavoro
Miglioramento o modifiche dei software
Eliminazione o riduzione delle distrazioni
Introduzione di check list/sussidi cognitivi
Eliminazione dai reparti di farmaci con nomi e/o
confezioni simili
Miglioramento della
documentazione/comunicazione52

Agire: azioni deboli
Doppio controllo
Avvisi ed etichette
Nuove procedure/memorandum/politiche
Formazione e addestramento
53

Risultati attesi
Individuazione di tutte le cause di un evento Individuazione delle cause radice e loro
classificazione Individuazione delle cause aggredibili Individuazione delle azioni di miglioramentoLa pianificazione dell’implementazione delleazioni deve prendere in considerazione: chi sarà coinvolto dall’azione o dalle azioni i tempi, per esempio soluzioni a lungo, medio o a
breve termine i costi la misurabilità
54

Come si conclude
Il successo finale di ogni processo di RCA dipende dalle azioni intraprese dall’organizzazione in risposta alle raccomandazioni del gruppo di lavoro.
Tutte le azioni individuate dalla RCA ed attuate in una organizzazione devono essere registrate e deve essere individuato un responsabile che effettui le verifiche ed il monitoraggio.
55

AUDITMetodi e strumenti
per una corretta esecuzione
56

Definizione
57
Audit” (dal verbo AUDIO,
AUDIVI, AUDITUM, AUDIRE)
significa:
ascolto attivo
azione di istruttoria e di interrogatorio della magistratura
valutazione di requisiti
valutazione di fatti

Audit Clinico
Definizione
“Analisi critica e sistematica della qualità della assistenza medica (o sanitaria) che include le procedure utilizzate per la diagnosi e il trattamento, l’uso delle risorse, gli outcome risultanti e la qualità di vita per i pazienti”
58(1985 Department of Health U.K.)

Definizione
“Iniziativa condotta da clinici che cerca di migliorare la qualità e gli outcome dell’ assistenza attraverso una revisione tra pari strutturata, per mezzo della quale i clinici esaminano la propria attività e i propri risultati in confronto a standard espliciti e la modificano se necessario”
(1996 definizione Brit. Gov.)ATTORE: Farmacista e Clinico
METODO E FINALITÀ: miglioramento
OGGETTO: pratica clinica e suoi risultati59
Audit Clinico

Il termine audit clinico comprende tutti gli aspetti delle cure, comprese
quelle infermieristiche e non mediche mentre l’audit medico considera solo
gli atti di cui sono direttamente responsabili i medici.
60
Audit Clinico

Elementi dell’audit Clinico
Ciò che caratterizza l'audit clinico è la
“professionalità” dell'iniziativa, che si
esprime con alcuni elementi:
• la competenza clinico-assistenziale specifica dei partecipanti
• la confidenzialità dei risultati
• l’oggetto, fortemente connesso alla “qualità” dei professionisti
Ciò che caratterizza l'audit clinico è la
“professionalità” dell'iniziativa, che si
esprime con alcuni elementi:
• la competenza clinico-assistenziale specifica dei partecipanti
• la confidenzialità dei risultati
• l’oggetto, fortemente connesso alla “qualità” dei professionisti
61“Tratto da Moise 2008”
Non così!

Finalità dell’audit clinico
Garantire che le migliori cure siano dispensate al singolo paziente e che si
valuti se, nel caso specifico, sono appropriate ad un determinato
comportamento clinico
62

Metodologia dell’audit Clinico
L’audit clinico è dal punto di vista metodologico un vero ciclo di Gestione della Qualità (Plan Do Check Act)
Analisi del contesto del servizio
(Congratularsi o correggere)
1. SCEGLIERE LE CARATTERISTICHE DELLA QUALITA’
2.FORMULARE DEGLI STANDARD
3. MISURARE e DOCUMENTARE LA
PERFORMANCE(INDICATORI)
4. PRESENTARE ED ANALIZZARE DATI DI PERFORMANCE
5. AGIRECiclo di
gestione della
qualità
(per la qualità professionale e
gestionale)
63

Le 3T per il successo dell’audit clinico
Topic, Type, Team
Argomento
Tipo
Gruppo
64

Topic: l’argomento
Di frequente osservazione
Rilevante per il paziente
Coinvolgente e pertinente per i professionisti
Presenza di standard di riferimento
Parte da un evento indesiderato
65

Type: cosa può misurare
Il processo
Il prodotto
I risultati- l’efficacia dell’intervento - gli eventi indesiderati o sentinella
66

Team: il gruppo multidisciplinare
Farmacisti
Medici
Infermieri
Personale in formazione
Medici della Direzione Sanitaria
Medici Legali
Metodologi
67

Note metodologiche
68
La buona progettazione è la precondizione per il successo di un audit.
In una buona progettazione occorre sempre definire:
1.Scopo
2.Risultato atteso
3.Obiettivi
Occorre inoltre definire:
4.L’oggetto
5.Lo standard di riferimento

Ma audit è anche
Capacità di eseguire una fotografia critica dello stato delle performance gestionali, organizzative, cliniche e tecnologiche, rispetto a prassi riconosciute come eccellenti a livello internazionale, stabilirne il gap e porre in atto un piano di azioni che portino al raggiungimento e al mantenimento delle prassi, documentato attraverso un set di indicatori.
69

Scopo
Lo scopo finale dell’audit è sempre il miglioramento delle cure erogate al paziente, tuttavia ciò può avvenire per effetto di azioni che tendono a dei risultati di diversa natura:
70
• aumentare la cultura del Farmacista
• risolvere un problema
• ridurre la variabilità dei comportamenti professionali (standardizzare)
• ridurre il gap fra standard progettati (standard di prodotto) o dichiarati (carta dei servizi) e realizzati

Risultato atteso
I risultati attesi definiscono la direzione o il trend o la visione che si intende perseguire per il raggiungimento dello scopo, mentre gli obiettivi sono dei traguardi chiari ed espliciti che rappresentano aspetti verificabili (misurabili!) del risultato atteso
71

Obiettivi
Un obiettivo SMARTER
specifico, cioè chiaramente correlato al risultato che si intende ottenere
misurabile,con metodi quantitativi o qualitativi
achievable,raggiungibile, realistico
rilevante in riferimento ai risultati attesi
temporizzato
efficace a produrre il risultato che ci si attende; per questo deve essere anche
research based: avere cioè solidi fondamenti72

Oggetto dell’audit
Sono criteri per la definizione della criticità delle prestazioni:
alti volumi di produzione/occorrenza (es.: parto cesareo, piaghe da decubito, coronarografia, infarto)
alti costi (es. farmaci biologici, impianti di defibrillatori)
alta rischiosità (es. politerapie in oncologia)
alta variabilità della pratica clinica (es. uso degli antibiotici)
alta complessità (es. percorso clinico di politraumatizzati)
alto contenuto di novità (sperimentazioni farmaci, protesi, etc.)
73

Lo Standard di riferimento
Per individuare la buona pratica in relazione all’oggetto dell’audit occorre chiedersi quali siano le migliori caratteristiche possibili che la “tecnologia” oggetto dell’intervento deve possedere (nel nostro spazio, nel nostro tempo) in riferimento:
74
alle migliori evidenze di efficacia disponibili
alle esperienze del gruppo di professionisti coinvolti
alle esigenze e ai vincoli della organizzazione o del contesto più allargato

E adesso cosa facciamo?
Programmiamo l’audit
Scriviamo la lettera di invito
Predefiniamo il report – traccia dell’audit (anche con alcune domande predeterminate)
Assegniamo i compiti ai partecipanti
Definiamo i dati che ci sono necessari
Scegliamo oculatamente il luogo e l’ora
Mettiamo “in sicurezza” la riunione indicando chi deve sostituire momentaneamente i convenuti
75

E cosa non facciamo?
Non andiamo impreparati
Non facciamo squillare i telefoni
Non lasciamo spazio all’inventiva linguistica (portiamo una clessidra)
Non dimentichiamo di prendere appunti
Non concludiamo senza aver definito una decisione/ un piano/ un altro appuntamento
76