ESOFAGO - filippolotti.it ANNO/6_Esofago.pdf · 2007. 1. 3. · 74 ESOFAGO Cominciamo a parlare...
Transcript of ESOFAGO - filippolotti.it ANNO/6_Esofago.pdf · 2007. 1. 3. · 74 ESOFAGO Cominciamo a parlare...
-
74
ESOFAGO
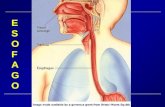
Cominciamo a parlare della patologia che riguarda gli organi viscerali dell’addome e quindi il primo in assoluto è l’esofago. E’ un organo che ha una componente CERVICALE, TORACICA, e ADDOMINALE. L’esofago è un tratto che permette il transito del bolo alimentare, questo bolo dopo che è stato deglutito viene ad essere trasferito lungo l’esofago fino a d arrivare nello stomaco. Non è assolutamente un condotto inerte, è dotato di una notevole attività motoria, che serve sia per il transito del bolo, ma anche per impedire eventi patologici come il reflusso gastro-esofageo. Anatomia dell’esofago L’esofago ha una lunghezza a partire dagli incisivi di circa 40 cm, questa è una misurazione endoscopica, di per se l’esofago non è lungo 40 cm ma è lungo circa 25 cm. Quindi i 40 cm è la misura compresa dalla linea Z agli incisivi. E’ un organo che ha diversi distretti: CERVICALE – TORACICO – ADDOMINALE. L’esofago passa in addome tramite lo iato esofageo, che è situato nel diaframma e l’esofago attraverso questo forame passa in addome.
La porzione al di sotto dello iato esofago è la porzione addominale dell’esofago, quello compreso tra lo iato esofageo e lo stretto superiore del torace è l’esofago toracico, l’esofago cervicale è quello che va dallo stretto superiore del torace fino alla cartilagine tricodea. L’esofago è in continuità della faringe, il bolo dopo essere entrato in faringe passa in esofago. Anteriormente c’è la laringe e la trachea, il bolo non deve andare né in laringe e né in trachea
-
75
e infatti, c’è l’epiglottide che favorisce il passaggio del bolo in esofago e non nelle vie aeree, per evitare che venga ad essere inalato. L’esofago a tre restringimenti fisiologici, vuol dire che l’esofago non riesce a dilatarsi più di tanto, per cui corpi estranei voluminosi si arrestano in queste zone di restringimento, questi restringimenti sono situati: uno a livello della zona CRICOFARINGEA, uno a livello dell’ARCO AORTICO e l’ultimo a livello del CARDIAS. L’esofago nella zona toracica è posizionato nel mediastino posteriore, di conseguenza nel distretto superiore del torace è a contatto con la trachea e il bronco principale di sinistra, nella zona inferiore del torace è a contatto con il cuore e l’atrio di sinistra. In addome l’esofago penetra nello stomaco per mezzo della GIUNZIONE ESOFAGO-GASTRICA. L’inserimento dell’esofago nel fondo gastrico fa si che viene definito un ANGOLO DI HIS, che di solito è minore di 90°.
-
76
Questo angolo si forma perché ci sono una serie di fibre che lo permettono di mantenere una posizione ben precisa, ci sono sia delle fibre ARCIFORMI che sono del fondo gastrico, quanto poi il pilastro destro del diaframma ha la caratteristica di far si che ci sia l’angolatura. L’angolo di His ha un’attività funzionale ben precisa, qualsiasi incremento della pressione addominale che è all’interno, poggerà verso questa zona portando il fondo gastrico ancora più verso l’alto e di conseguenza l’angolo di His diventerà ancora più acuto. Questo è il meccanismo meccanico che impedisce al materiale di refluire verso l’esofago, ecco perché normalmente il materiale non refluisce per colpa di uno starnuto, di un colpo di tosse, defecando, perché appunto in queste condizioni l’angolo di His diventa ancora più acuto. Un altro meccanismo, anatomico, importante è la lunghezza dell’esofago addominale. L’esofago addominale ha la sua importanza in quanto è una zona di per sé collabita, la mucosa dell’esofago determina un canale virtuale che è acquattato, e quando una zona acquattata viene ad essere interposta tra una pressione positiva, che è all’interno dell’addome e una pressione negativa che è all’interno del torace, il collabimento diventa ancora maggiore, per cui un eventuale reflusso gastro-esofageo deve divaricare questa zona collabita per salire verso l’alto, di conseguenza se è maggiore la lunghezza dell’esofago addominale, più resistenza opporrà a questo eventuale reflusso. Quindi ci sono già dei meccanismi anatomici anti reflusso che sono indipendenti da quello più importante che è lo SFINTERE ESOFAGO INFERIORE o sfintere gastro-esofageo, questo sfintere è una zona funzionalmente differenziata. L’esofago è sempre dotato di una MUSCOSA – SOTTOMUCOSA – TONACA MUSCOLARE, la tonaca sierosa, che è quella peritoneale compare solo nell’addome addominale, non è presente nell’esofago toracico e questo è molto importante perché vuol dire che l’esofago toracico è immediatamente a contatto con il tessuto connettivo del mediastino posteriore. Lo sfintere
-
77
esofago inferiore è una zona interposta tra lo stomaco e l’esofago, dove lo sfintere viene ad essere una zona ad alta pressione che viene esercitata da MIOCITI che si sono differenziati, sono delle cellule che contemporaneamente, altre a rimanere contrattili in condizioni di base, si rilasciano per permettere il transito del bolo. Da un punto di vista fisiologico, lo sfintere si deve rilasciare per permettere il transito del bolo, dall’altra parte però il rilasciamento ha una determinata durata temporale e si sviluppa in un tempo ben preciso durante la deglutizione, in particolare nella figura sottostante c’è la registrazione degli eventi pressori. Il segnale delle deglutizione comporta in corrispondenza della faringe un immediato incremento pressorio derivato dalla pompa faringea che si contrae, la pompa faringea è un complesso di muscolatura striata che riguarda la muscolatura faringea che contraendosi intorno al bolo e posteriormente al bolo gli da una spinta che spinge il bolo verso il torace, immediatamente dopo la contrazione della pompa faringea si apre lo sfintere esofageo superiore, infatti la pressione cade fino a zero per permettere con il suo rilasciamento il transito del bolo dallo sfintere esofageo superiore nell’esofago toracico (nelle figura questo è descritto nella linea centrale). In contemporanea per un sistema di riflessi vagali, inizia la peristalsi nell’esofago toracico (linea di fondo). La peristalsi non serve per il transito del bolo alimentare, perché il bolo passa molto tempo prima che arrivi la peristalsi in corrispondenza dello sfintere esofageo inferiore, perché c’è la contrazione faringea e contemporaneamente c’è una pressione
negativa intratoracica che permette una pressione positiva di 100/110 MMHg amplificata dalla pressione negativa intratoracica, il bolo come un proiettile parte e arriva direttamente nello stomaco, indipendentemente se siamo a testa in giù. Lo sfintere esofageo inferiore si rilascia ed inizia a rilasciarsi dopo 0,8 secondi dall’esordio della pompa faringea e il bolo transita tra 1,5 e 2,5 secondi dall’inizio dell’evento. La peristalsi arriva invece, quando si chiude lo sfintere esofageo-inferiore 8 secondi dopo dall’inizio di questo evento, quindi i tempi ci fanno capire che la peristalsi non serve per il trasporto del bolo, serve invece per detergere la mucosa di quei residui alimentari che possono essere rimasti o di quel poco di saliva, oppure entra in funzione per detergere
l’esofago dal reflusso gastro-esofageo. Mettiamo il caso che stiamo deglutendo un bolo, il bolo dopo 1,5 – 2 secondi transita già tra lo sfintere esofageo inferiore che si è già rilasciato, il rilasciamento dello sfintere che si conclude dopo 8 secondi e si chiude e soltanto in quel momento arriva la peristalsi. Ecco perché le persone che non hanno una peristalsi riescono ugualmente a deglutire. Un'altra cosa importante, l’esofago in corrispondenza dell’esofago toracico è caratterizzato da una grossa muscolatura e poi da una superficie che riveste la mucosa che è un epitelio molto particolare, è un epitelio PAVIMENTOSO STRATIFICATO, come se fosse la cute priva di cheratina, è un epitelio in cui il materiale scivola, inoltre le
-
78
pareti sono molto lubrificate perché ci sono delle ghiandole che secernano muco. L’epitelio pavimentoso stratificato è l’unico che è in questa zona nell’apparato digerente, l’altra zona in cui si trova è a livello dell’osso. Ad un certo momento in corrispondenza della giunzione esofago-gastrica, l’epitelio cambia da pavimentoso stratificato diventa cilindrico, che è quello tipico dello stomaco e questo si traduce in qualcosa di molto visibile, l’endoscopista quando fa l’esofago gastro scopia si accorge della presenza di questo passaggio perché il passaggio di questi due epiteli disegna una linea che si chiama LINEA Z. Endoscopista, inoltre, una volta che arriva alla linea Z vede a che distanza è la linea Z dagli incisivi, e a quel punto se la linea Z oscilla intorno ai 40 cm si trova ad una posizione normale, se invece è meno di 40 cm si ipotizza l’ipotesi di una ERNIA IATALE cioè la linea Z è risalita perché è risalito tutto di conseguenza anche lo stomaco è risalito in torace. Indagini diagnostiche dell’esofago Ci sono delle indagini importanti per l’esofago, perché l’esofago viene ad essere identificato con INDAGINI MORFOLOGICHE e con INDAGINI FUNZIONALI. Le indagini morfologiche visualizzano com’è fatto l’esofago, invece quelle funzionali verificano come funziona l’esofago. INDAGINI MORFOLOGICHE: Queste indagini sono l’esofago gastro scopia, che l’endoscopio per via orale viene fatto passare fino allo stomaco per vedere come è fatta la mucosa dell’esofago. Se volessimo vedere come è formato tutto l’apparato digerente anche l’esofago e come si muove, potremmo fare delle radiografie, dove dando del mezzo di contrasto entra in esofago e disegna tutto l’esofago e permette di visualizzare come è fatto dalla faringe fino allo stomaco anche come si muove. Ovviamente il movimento è molto rapido per cui, mentre l’esofago gastro scopia viene utilizzata per visualizzare eventuali stenosi, perché a quel punto il mezzo di contrasto si interrompe e non prosegue oltre, viceversa non va bene per studiare i fenomeni di deglutizione, dove invece viene fatto un’altra indagine radiologica che è la VIDEO FLUORO SCOPIA ESOFAGEA. Anche in questa indagine viene dato un mezzo di contrasto per os, soltanto che l’evento viene registrato dall’apparecchio radiologico su un nastro, per cui il radiologo dopo l’esame, prende la videocassetta e la va ad analizzare con un programma dove gli permette di mandare avanti fotogramma per fotogramma, quindi con questa metodica riesce a visualizzare cosa si verifica in frazioni di secondo e quindi fa diagnosi delle alterazioni della deglutizione che riguardano il blocco oro-faringeo. Quindi video fluoro scopia soltanto per coloro che hanno alterazioni della deglutizione nel distretto oro-faringeo. INDAGINI FUNZIONALI: Queste tendono a verificare come funziona l’esofago e fondamentalmente sono due indagini:
1. MANOMETRIA ESOFAGEA, verifica come si muove l’esofago e come sono le zone dell’esofago deputate a questa funzione.
2. PH METRIA ESOFAGEA, associata alla BILIMETRIA ESOFAGEA, vedono se c’è reflusso gastro esofageo e lo misurano
-
79
• La MANOMETRIA ESOFAGEA, studia per esempio come è fatto lo sfintere esofageo inferiore, abbiamo detto che è una zona ad alta pressione messa tra lo stomaco e l’esofago, la manometria misura delle pressioni, quindi se passa a una zona ad alta pressione evidenzia la modifica della pressione che si verifica in quel punto . Per effettuare la manometria, viene introdotto un sondino nasometrico per via naso-faringea, si arriva allo stomaco e si tira progressivamente fuori. L’esame viene riportato in un grafico in cui sull’ordinata c’è la pressione (MMHg) e sull’ascisse il tempo. Viene dato lo
zero assoluto allo stomaco, perché la pressione dello stomaco non è importante, man mano viene tirato fuori il sondino manometrico e si passa attraverso lo sfintere esofageo inferiore la zona ad alta pressione viene ad essere rilevata. Quando si arriva in torace la pressione diventa negativa. Quindi, il disegno accanto evidenzia l’attività pressoria dello sfintere esofageo inferiore. Se la pressione dello sfintere esofageo inferiore è ridotta viene favorito il
reflusso gastro esofageo. Ma il reflusso gastro esofageo non si verifica perché la pressione dello sfintere gastro esofageo è ridotta, infatti se si misura questa pressione a 100 persone che hanno il reflusso patologico (perché una parte del reflusso è fisiologico) si vedrà che ha poca influenza, circa il 10%. La pressione dello sfintere esofageo inferiore serve anche per fare l’eruttazione, cioè la dispersione gassosa del fondo gastrico fa si che questa zona a partire da sotto si rilasci e fa transitare piccole quantità di gas che vengono emesse dalla bocca. Quindi l’eruttazione è dovuta a un rilascio temporaneo dello sfintere esofageo inferiore, quindi non si rilascia soltanto per far passare il bolo ma anche per fare i rutti. La presenza del gas è fisiologico nello stomaco, infatti c’è sempre una bolla nel fondo dello stomaco che prende il nome di bolla-epifrenica. Il rilascio dello sfintere esofageo inferiore può essere patologico, ci possono essere delle persone che hanno un meccanismo di rilascio dello sfintere, e prendono il nome di rilasciamenti transitori inappropriati. La categoria a rischio dei rilasciamenti transitori inappropriati saranno quelle persone a cui piace masticare la gomma, perché masticando la gomma viene ingerito un sacco di aria che si accumula nello stomaco e di conseguenza si avrà il rilasciamento dello sfintere esofageo inferiore per emettere l’eruttazione. I rilasciamenti transitori inappropriati fanno si che piccole quantità di materiale possa refluire, se questa situazione si verifica tante volte nella giornata il reflusso diventa patologico, perché il materiale refluisce in continuazione. Il reflusso gastro esofageo è causato da questi rilasciamenti transitori inappropriati dello sfintere.
MANOMETRIA ESOFAGEA
-
80
• La PH METRIA ESOFAGEA, è la seconda indagine che verifica la funzionalità dell’esofago; il contenuto gastrico è acido, contiene l’acido cloridrico, normalmente il Ph gastrico è compreso tra 1,5 e 3, dove 1,5 è il Ph a digiuno. Per l’esame, viene inserito una sonda PH Metrica nell’esofago e inizialmente darà il Ph dell’esofago (neutro pari a 7), se sale un materiale acido dello stomaco in esofago la sonda Ph metrica segnalerà questo Ph acido, quindi si a la caduta del Ph da 7 a 1,5 (quanto è nello stomaco). La sonda PH Metrica viene messa in una posizione fissa circa 5 cm al di sopra dello sfintere esofageo inferiore,
possiamo vedere dal grafico, che nel momento in cui il materiale gastrico risale in esofago il Ph da 7 com’era scende fino a 4, dopo viene chiarificato per l’azione della peristalsi e ritorna normale e successivamente cade di nuovo in un secondo momento. La Ph Metria segnala soltanto il Ph del materiale che è refluito, non dice assolutamente nulla sulle caratteristiche del reflusso. Nell’esofago non refluisce soltanto materiale dallo stomaco, reflusso gastro-esofageo, ma refluisce anche il materiale duodenale e quindi si parla di reflusso GASTRO-DUEDENO-ESOFAGEO. Quindi il materiale duodenale risale nello stomaco, il contenuto duodenale è formato da succo pancreatico con la tripsina, acidi biliari e succo enterico si ricorda che questo contenuto ha un Ph acido. QUINDI LA PH METRIA ESOFAGEA HA DEI LIMITI, perché dice soltanto se il materiale è refluito in esofago, quanto ne è refluito e in quanto tempo ne è refluito. Ecco perché è stato inventato un altro esame che si chiama Bilimetria esofagea.
-
81
• La BILIMETRIA ESOFAGEA, si basa sul fatto che qualsiasi sostanza che venga illuminata ha una sua lunghezza d’onda di assorbimento (assorbanza), per esempio la bilirubina che è presente nella bile ha una lunghezza d’onda specifica, per cui se si ha una sonda che identifica la lunghezza d’onda della bilirubina, vuol dire che viene identificata la bilirubina , quindi bile. Se questa sonda viene messa in esofago, rileva la presenza di bile in esofago.
Quindi questa sonda funziona sulla capacità di assorbimento della luce da parte della
bilirubina, infatti la sonda è costituita da fibre ottiche.
Viene considerato
reflusso biliare quando
l’assorbanza supera 0,14. Se viene fatto in simultanea la PH Metria e la Bilimetria si riesce a
individuare se in esofago risale soltanto acido oppure anche bile. Da questa figura si può vedere bene, che la ph metria segnala che è risalito materiale acido in esofago, però non si sa di che entità si tratta, infatti con l’aiuto della bilimetria si può notare che nel materiale che è risalito in esofago è contenuta anche bile, questo è un reflusso biliare anche perché l’assorbanza supera gli 0,14.
Malattia da reflusso esofageo La malattia da reflusso gastro esofageo è una malattia in cui vi è la risalita del contenuto gastrico in esofago (in questo contenuto ci possono essere tante sostanza: pepsina, tripsina, bile ecc.). La malattia da reflusso a sintomi TIPICI e sintomi ATIPICI. La sintomatologia TIPICA è caratterizzata da:
• Rigurgito (acido in bocca) • Pirosi retrosternale (è una sensazione di bruciore che la persona avverte
nella zona retrosternale, i cosiddetti fortori.
-
82
Un sintomo, che deve essere considerato un campanello di allarme è la DISFAGIA (la disfagia è la sensazione soggettiva di arresto della progressione del bolo deglutito), quindi questa persona ha una sensazione di intoppo improvviso del bolo. Quindi, una situazione di questo tipo, prima di essere riferita a qualcosa di tipo funzionale, deve essere esclusa qualsiasi causa organica, cioè qualsiasi situazione che meccanicamente impedisce la progressione del bolo e quindi tutte le cause possibili di STENOSI ESOFAGEA. Prima devono essere escluse tutte le cause organiche, fino ad arrivare a quelle funzionali. La disfagia in corso di malattia da reflusso avviene quasi sempre quando c’è ERNIA JATALE. La sintomatologia ATIPICA, sono sintomi che sono provocati dal fatto che il reflusso agisce su organi diversi, per esempio sull’apparato respiratorio dove può dare delle crisi di asma bronchiale, dato che il rigurgito sale in esofago lo distende e a quel punto vengono stimolate tutta una serie di branche nervose che hanno le afferenze lungo gli stessi nervi, che vengono fuori dalla vie respiratorie. Quindi avviene degli stimoli riflessi, come se la persona avesse avuto del muco nel bronco, ma invece per colpa del reflusso esofageo gli viene lo stesso il colpo di tosse, o viceversa gli viene lo stesso la crisi asmatica. A parte questo, c’è la possibilità che vi sia anche come sintomi atipici il dolore retrosternale, dove simula il dolore anginoso da cardiopatia ischemica. Vuol dire che all’improvviso a questo soggetto gli viene un dolore retrosternale, che può essere associato ad angina, inoltre l’esofago è sensibile ai farmaci per curare l’angina per cui se viene dato un farmaco per curare l’angina, automaticamente viene curato anche il dolore retrosternale da reflusso. Inoltre, i calcio antagonisti e i nitro derivati hanno la caratteristica di rilasciare lo sfintere esofageo inferiore.
In questo grafico circa il 40% della popolazione non ha il reflusso gastro esofageo patologico ma il cosiddetto esofago irritabile. L’altro 60% ha il reflusso gastro esofageo patologico, ma soltanto il 14% ha la complicanza da reflusso cioè l’ESOFAGITE. Il materiale acido giunge a contatto in una zona che non è deputata a stare a contatto con queste sostanze, succede che il materiale ristagna è avviene la
RETRODIFFUSIONE IDROGENIONICA, vuol dire che gli ioni H+ passano la mucosa entrano nella
sottomucosa e provocano infiammazione che è detta ESOFAGITE, può essere di diversi gradi e viene identificata con la gastroscopia. C’è l’esofagite di 1,2,3 e 4 grado. Quelle di 1° grado
-
83
sono delle semplici erosioni della parete mucosa, di 2° grado sono erosioni multiple separate l’una dall’altra, di 3° grado sono erosioni confluenti la cosiddetta ULCERA PEPTIDICA ESOFAGEA e in quella di 4° grado si ha la STENOSI ESOFAGEA DI ORIGINE PEPTIDICA. Ernia jatale L’ernia jatale è la risalita dello stomaco in torace. In questa radiografia, con mezzo di
contrasto (bario) si osserva come il decorso del bolo in esofago, non è lineare, scende in giù e di punto in bianco ha un decorso laterale. E’ modestamente dilatato in cima, e nello stesso tempo ha quello che viene chiamato livello IDRO-AEREO, vuol dire che quando un liquido passa in qual che cosa che contiene del gas e il liquido si arresta perché non progredisce automaticamente per motivi di gravità abbiamo che il liquido va sotto e il gas va sopra, e si chiama livello IDRO-AEREO. Questo livello idro-aereo indica che c’è un difetto di transito attraverso la zona in oggetto e allora questa zona dimostra la presenza dell’esofago che entra regolarmente all’interno dello stomaco ma poi lo stomaco passa attraverso l’emidiaframma (metà laterale del diaframma) di sinistra attraverso lo iato esofageo e risale
in torace. In questo caso l’esofago rimane in zona ma un po di fondo gastrico risale in torace (TIPO II).
-
84
Questo tipo di ernia jatale si chiama ernia jatale PARAESOFAGEA ed è quella più rara, è caratterizzata dal fatto che la giunzione esofago-gastrica rimane in sede, mentre soltanto un po di fondo gastrico, attraverso lo iato esofageo, risale in torace. In questo tipo di ernia, succede che il fondo gastrico sale su ma rimane compresso in prossimità dello iato esofageo e quindi abbiamo una compressione venosa e arteriosa, per cui questa persona, avrà disfagia, ma non è tanto la disfagia che importa, quanto il fatto che provocando l’ingorgo venoso c’è l’infiltrazione emorragica della mucosa cioè un poco di sangue si riversa nel lume e questo paziente avrà delle ripercussioni a causa di questo stillicidio continuo di sangue. Ci può essere la possibilità di perdere parti cospicue di sangue che daranno MELENA, oppure perdita di sangue occulto con le feci. A distanza il paziente avrà un’ANEMIA SIDEROPENICA da carenza di ferro. La diagnosi dell’ernia jatale paraesofagea non viene fatta perchè il paziente ha dei problemi di natura esofagea, ma perché vengono fatti degli esami per capire perché c’è anemia sideropenica. La seconda caratteristica è che lo stomaco risalendo in torace va a comprimere nella zona del MEDIASTINO POSTERIORE, quindi è una tumefazione che comprime nel cuore, si possono innescare delle aritmie cardiache e quindi extrasistole o addirittura flutter o fibrillazione atriale. Ma l’ernia jatale più frequente è quella di TIPO I, è la cosiddetta ERNIA JATALE DA SCIVOLAMENTO, vuol dire che il fondo gastrico risale attraverso l’esofago seguendo la giunzione esofago-gastrica, e questa non è più nella posizione abituale ma è risalita. Quindi facendo l’endoscopia, la linea Z non è a 40 cm, ma è intorno a 35 cm. Se la zona sale, vengono alterati tutti quei meccanismi anatomici anti-reflusso, quindi l’angolo di HIS tende a scomparire, di conseguenza c’è una facilitazione del reflusso. Le persone che hanno il reflusso soltanto il 30% circa ha l’ernia jatale inoltre, soltanto il 70% delle persone con ernia jatale hanno il reflusso. Quindi ernia jatale non vuol dire reflusso, certamente si perdono i meccanismi anatomici anti-reflusso ma lo sfintere potrebbe restare inalterato. Le indicazioni all’intervento chirurgico sono:
1. Quando c’è una pressione media dello sfintere bassa < 5 MMHg dove addirittura c’è una vera e propria camera comune tra lo stomaco e l’esofago.
2. L’intervento è consigliato in soggetti giovani, che altrimenti dovrebbero prendere farmaci per tutta la vita.
3. L’intervento è consigliato a quelle persone che non rispondono in maniera positiva alla terapia farmacologia.
-
85
L’intervento prende il nome di FUNDUSPLICATIO, può essere fatto sia per via LAPAROTOMICA sia per via LAPAROSCOPICA, una parte del fondo gastrico viene fatto ribaltare dietro l’esofago e viene suturato al davanti dell’esofago addominale, ricostruendo, poi la zona ad alta pressione. Il fondo gastrico, da un punto di vista embriologico, ha la stessa derivazione dello sfintere esofago-inferiore, quindi si rilascia al passaggio del bolo, ecco perché viene messo il
fondo dello stomaco tutto intorno all’esofago. Esofago di BARRETT L’esofago di BARRETT è causato dall’effetto lesivo del reflusso, che in questo caso è reflusso biliare, la mucosa dell’esofago reagisce con una METAPLASIA (trasformazione di alcuni
elementi cellulari di un tessuto in elementi aventi i caratteri morfologici e funzionali di un altro tessuto) del suo epitelio che da pavimentoso stratificato diventa cilindrico, come quello gastrico, e che addirittura può diventare una metaplasia intestinale, cioè che l’epitelio non è neanche gastrico ma diventa di tipo intestinale e questa è una forma molto pericolosa perché, questa metaplasia può diventare DISPLASIA (crescita anormale del tessuto) e questa può diventare CANCRO. Molti dell’ADENO-CARCINOMI esofagei che arrivano nella giunzione esofago gastrica derivano dall’esofago di Barrett. L’esofago di Barrett viene diagnosticato, perché l’endoscopista durante l’esame si accorge che la linea Z non è più a 40 cm e inoltre, inizia a
vedere delle zone rosee a 37-38 cm, in cui va fare una biopsia. Questo nella figura accanto è
-
86
un adeno-carcinoma su esofago di barrett, è caratterizzato da una zona con un colorito più roseo e inoltre, si verifica una lesione in
corrispondenza dell’esofago di barrett. Il paziente che presenta l’esofago di barrett,
è una persona che ha pirosi retrosternale e rigurgito. L’esofago di Barrett può essere SHOW SEGMENT o LONG SEGMENT, cioè di lunghezza breve o lunga. In quei pazienti in cui la displasia inizia ad essere evidente, va asportato chirurgicamente oppure può essere fatta una MUCOSECTOMIA con il laser, cioè l’endoscopista con il laser, porta via tutta la mucosa che si è trasformata. Cancro dell’esofago Di per sé il cancro dell’esofago ha delle distribuzioni geografiche tipiche, per esempio non ha una grande incidenza in occidente, ma invece è molto diffuso in oriente in particolare in quella zona che è a cavallo tra l’Iran e l’Afghanistan. Questa forte incidenza del cancro è in relazione ad alcuni cibi che vengono cucinati, e la mistura tra questi cibi (in particolare funghi) e il metallo contenuto nelle pentole fa si che si sviluppi, in questi soggetti, cancro. Inoltre i fumatori sono più predisposti al cancro dell’esofago rispetto ai non fumatori. Il cancro dell’esofago a secondo del tipo isto-patologico può essere di due tipi:
1. CARCINOMA EPIDERMOIDE, che deriva dal normale epitelio di rivestimento della mucosa esofagea
2. ADENOCARCINOMA, che deriva dalla componente ghiandolare mucosa che è all’interno della mucosa dell’esofago
Ci sono dei fattori di rischio sia per l’adenocarcinoma, sia per il carcinoma epidermoide. • Per il Carcinoma epidermoide, il fattore di rischio e la PILOSI, che è una malattia
ereditaria autosomica, quindi viene a tutti i componenti della famiglia, e viene ad essere caratterizzata dal fatto che si hanno degli ispessimenti della cornea su tutta la cute e soprattutto in corrispondenza del palmo delle mani e della pianta dei piedi. Vengono dei calli giganteschi, queste zone si chiamono zone di IPERCHERATOSI. Queste zone di ipercheratosi, come si formano nella cute si forano anche in esofago che poi evolvono verso una LEUCOPLASIA che è una lesione che si può trasformare in DISPLASIA e poi in
-
87
CANCRO. Quando un soggetto ha una pilosi, svilupperà poi un cancro dell’esofago.
• Un altro cancro che ha la sua importanza è quello che si verifica nella SINDROME DI BLUMMER-VINSON che è un Adenocarcinoma dell’esofago cervicale, e che compare in giovani donne, accanto alla presenza di disfagia c’è la comparsa di un’anemia sideropenica e di una glossite (infiammazione della lingua). Ancora non è certa la causa che provoca cancro, infatti viene chiamata sindrome, perché c’è la coesistenza di tre fattori: disfagia, anemia sideropenica e glossite.
Il cancro dell’esofago si manifesta inevitabilmente con una DISFAGIA, che è un sintomo caratterizzato da una sensazione soggettiva dell’arresto della progressione del bolo dopo averlo deglutito, non è un alterazione della deglutizione perché la deglutizione avviene soltanto nel distretto ORO-FARINGEO dopodichè il bolo procede in esofago. La disfagia viene suddivisa in: • ORO FARINGEA, caratterizzata dall’alterazione della deglutizione • ESOFAGEA, sensazione soggettiva di arresto del bolo alimentare Per cui quando una persona ha una disfagia oro faringea accade che il cibo va di traverso, vuol dire che invece di sembrare che vada verso le vie digestive va verso le vie respiratorie. La stessa cosa succede se la muscolatura delle faringe e lo sfintere esofageo superiore non sono coordinati e di conseguenza il bolo non prende le vie digestive ma quelle aeree. Le malattie che danno la disfagia oro faringea sono in particolare le malattie neurologiche per esempio a chi gli viene l’ictus non gli funziona più la muscolatura del faringe e di conseguenza la pompa faringea che dovrebbe spingere il bolo non compie il suo dovere, inoltre anche quando vengono lesi alcuni nervi cranici come il nervo IPOGLOSSO, che è il nervo che innerva la lingua, se il nervo ipoglosso viene leso, la lingua non si sposta in maniera corretta. La disfagia oro faringea ha una caratteristica ben precisa cioè quella di aggredire proprio con l’atto deglutitorio, nel senso che è proprio l’atto deglutitorio che è alterato e di conseguenza il bolo non progredisce, rimane in corrispondenza dell’oro faringe e non passa in esofago La disfagia esofagea è quella che si instaura una volta che il bolo a passato lo sfintere esofageo superiore e quindi entra in esofago. Questa sensazione viene riportata in vari modi dai pazienti: intoppo e gran dolore retrosternale. La disfagia può essere sia FUNZIONALE che ORGANICA, può essere provocata sia da malattie funzionali sia da malattie organiche (i cui c’è una lesione macroscopica), quelle più pericolose sono le disfagie organiche, tanto è vero che tutte le disfagie devono essere considerate organiche fino a dimostrazione del contrario, soltanto quando viene esclusa l’eventuale patogenesi organica allora si può affermare che si tratta di una disfagia funzionale, ma prima bisogna eliminare quella organica. Vi sono però dei caratteri della disfagia che permettono di dire se è funzionale o organica. Quando è organica la disfagia è provocata da un restringimento dell’esofago o STENOSI ESOFAGEA, di conseguenza è sempre una disfagia INGRAVESCENTE, vuol dire che prima questa disfagia compare per i cibi solidi poi man mano che l’esofago si stringe sempre di più non passano neanche più i liquidi. Quella funzionale, invece è la cosiddetta disfagia
-
88
CAPRICCIOSA, dove la persona un giorno ha disfagia per un cibo solido, un altro per un liquido e infine per un cibo solido. E’ necessario dimostrare che la disfagia è di natura organica finoa dimostrazione contraria e solo quando si è esclusa la componente organica diventa funzionale. Se un paziente arriva e dice che ogni volta che mangia, il cibo gli “intoppa” si fa diagnosi non di cancro ma di STENOSI ESOFAGEA. Le STENOSI si dividono in: NEOPLASTICHE e NON NEOPLASTICHE (tumorali e non tumorali). Quelle neoplastiche sono tumori e questi si dividono in BENIGNI E MALIGNI.
STENOSI NEOPLASTICHE (tumori maligni e benigni) Il cancro è un tumore maligno, per esattezza il CARCINOMA è un tumore di origine epiteliale, perché poi ci sono anche i tumori di origine mesenchimale (il mesenchima è un tessuto embrionale dai quali derivano tutti i tessuti connettivali che sono situati tra gli altri tessuti mettendoli in connessione l’uno con l’altro). Anche in questi tessuti in parte connettivali ci sono quelli di sostegno e quelli anche di attività funzionale muscolare e quindi sono FIBROMI e MIOMI (tumore benigno del muscolo). I corrispettivi tumori maligni sono: il FIBROSARCOMA che è il tumore maligno che origina dai fibroblasti e il MIOSARCOMA che è il tumore maligno che origina dai miociti . A questo punto vuol dire che i malati che hanno un cancro dell’esofago, avranno nel 95% tumori di origine epiteliale maligno, quindi un carcinoma, ma
c’è la possibilità che ci siano nel mezzo anche i SARCOMI quindi ci possono essere i LEIOMIOSARCOMI (tumore maligno della muscolatura liscia) e i LEIOMIOMA (tumore benigno della muscolatura liscia), oppure ci possono essere dei fibrosarcomi. Tutti questi tumori, sia benigni che maligni daranno delle STENOSI NEOPLASTICHE. STENOSI NON NEOPLASTICHE Le stenosi non neoplastiche sono per esempio l’esofagite di 4° grado che evolve a stenosi, e questa è una stenosi infiammatoria che evolve da una esofagite di 4° grado. Oltre a questa ci sono anche altri tipi di stenosi, sempre di tipo infiammatorio ma di natura chimica e sono le STENOSI DA CAUSTICI (cioè quando viene ingerito del materiale acido per esempio soda caustica). L’esofago dopo essere stato bruciato progressivamente da un fenomeno di riparazione evolve in FIBROSI e quindi in stenosi del viscere. Qualsiasi fibrosi che coinvolge un viscere cavo causa una stenosi.
-
89
Come si è detto prima qualsiasi disfagia deve essere considerata di natura organica fino a dimostrazione del contrario. L’indagine di elezione è l’esofago-gastro-duodeno-scopia, oppure viene fatta una radiografia (RX digerente per OS), però se l’RX risulta positivo andrà comunque fatta l’indagine endoscopica per fare una biopsia per fare così l’esame isto-patologico e quindi diagnosi. La biopsia è utile solo se è positiva, perché la stenosi può essere di varia lunghezza e quindi l’endoscopio probabilmente arriverà solo a monte della stenosi e non riuscirà a superarla, quindi la biopsia verrà fatta sulla parte iniziale della stenosi. Dato che qualsiasi cancro è associato a un minimo di reazione infiammatoria al suo inizio, facendo la biopsia è possibile prendere la parte di stenosi in cui c’è la reazione infiammatoria e quindi l’esame risulterà negativo al cancro. Ecco perché quando la biopsia risulta negativa (non c’è cancro) va considerato che c’è sempre il cancro fino a dimostrazione contraria. Ovviamente con l’endoscopia viene visto il cancro a diversi livelli di evoluzione da quelli più piccoli (figura 1), a quelli più grossi (figura 2). Nella figura 1 c’è una minima lesione ulcerativa che avrà interessato la mucosa e la sottomucosa. Invece nella figura 2 c’è la presenza di una formazione polipoide, inoltre è possibile che un cancro del genere sia infiltrato anche al di fuori dell’organo e che infiltri direttamente il mediastino posteriore e quello che c’è di contiguo.
Fig.1 Fig.2
-
90
La radiografia dell’esofago, non è che aggiunge più di tanto, ingerendo il mezzo di contrasto si vedrà la stenosi provocata dal cancro. L’RX è importante perché ci permette si sapere quanti cm è estesa la zona, perché se c’è una stenosi in cui l’endoscopio non passa automaticamente non si sa nulla di quello che c’è sotto e quindi viene fatto l’RX. Inoltre per sapere se il cancro si è fermato alla muscolare oppure è andato di fuori, si va a fare l’ECOENDOSCOPIA, è un endoscopio in cui c’è una sonda ecografia che ci dice l’estensione del cancro.
Classificazione dei tumori esofagei L’esofago ha una rete linfatica molto particolare, questi sono vasi linfatici in cui non ci sono dei linfonodi che fanno da stazione intermedia. Per cui può capitare che un cancro dell’esofago cervicale si trovi in linfonodi a livello del cardias. Se si guarda la figura, lo stadio III è un cancro che può essere anche un T1 ma è gia esteso ai linfonodi.
Per determinare se il tumore è operabile o no bisogna procedere alla STADIAZIONE del tumore. La stadiazione locale può essere fatta con l’ecoendoscopia, altrimenti se non passa la sonda viene fatta con la TAC che studia anche le zone contigue. La stadiazione serve per sapere l’estenzione del cancro, ma anche per sapere se ci sono metastasi. Le metastasi del cancro dell’esofago sono
-
91
al polmone e al fegato. Quindi la stadiazione del tumore è obbligatoria perché se siamo a livello dello STADIO III anche la terapia chirurgica non ha un grande effetto, ha soltanto uno scopo palliativo cioè per permettere all’individuo di mangiare per via naturale. Qualche volta ci può essere la radiologia interventista, in cui viene messo uno STENT che è una protesi che viene messa all’interno di una stenosi, questa si espande e impedisce che la lesione chiuda il lume. Interventi chirurgici sul cancro dell’esofago Le poche guarigioni ci hanno in quelle persone in cui è stata fatta l’ESOFAGECTOMIA TOTALE, in cui viene tolto l’esofago dalla faringe fino al cardias. Questo intervento può essere fatto o manualmente o con la tecnica di ORRINGER.
-
92
A questo punto, dopo aver eseguito l’esofagectomia possono essere fatti due tipi di interventi: nel 1° può essere messo al posto dell’esofago lo stomaco, che è un organo SACCULARE e viene ad essere preparato formando un condotto tubulare, questa tecnica prende il nome di TUBULIZZAZIONE DELLO STOMACO. Dopo averlo tubulizzato viene messo a posto dell’esofago e in questo abbiamo eseguito una ESOFAGO GASTRO PLASTICA. La 2° opportunità è quella di prendere un pò ci
COLON e posizionarlo al posto dell’esofago, questo intervento prende il nome FARINGO COLON GASTRO PLASTICA. Dato che il nervo vago scorre lungo il lato dell’esofago con l’intervento chirurgico viene portato via e quindi non c’è più la stimolazione da parte alle cellule epiteliali e quindi non c’è più la secrezione gastrica. Inoltre vengono dati al paziente , dopo l’intervento chirurgico, anche degli anti secretivi che riducono ulteriormente la secrezione gastrica. Se viene ridotta la secrezione gastrica succede che non viene più liberato ac. Cloridrico e quindi non viene più digerito il cibo e non c’è più una disinfezione immediata. Se si deprime la secrezione acido-gastrica succede che i batteri proliferano, ma per il cancro dell’esofago non è tanto importante quanto questi soggetti sono immunodepressi e quindi gli viene la CANDIDOSI (malattia funginea). Questa è una candidosi SISTEMICA e quindi gli viene a questi soggetti una candidosi polmonare che poi porta alla morte. Dopo l’inetevnto questi soggetti vengono sottoposti a terapie ADIUVANTI (chemioterapia e radioterapia).