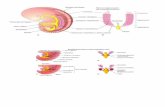
APPARATO URINARIO L’apparato urinario è formato dai reni e dalle vie urinarie: ureteri, vescica e...
-
Upload
bertoldo-smith -
Category
Documents
-
view
223 -
download
3
Transcript of APPARATO URINARIO L’apparato urinario è formato dai reni e dalle vie urinarie: ureteri, vescica e...

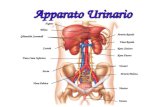
APPARATO URINARIO
L’apparato urinario è formato dai reni e dalle vie urinarie: ureteri, vescica e uretra.
Le funzioni del rene sono: Eliminare dal sangue le scorie azotate di origine
proteica attraverso l’urina, Presiedere all’equilibrio idroelettrolitico
mantenendo l’omeostasi dei liquidi circolanti, Controllare la emopoiesi attraverso la secrezione di
un ormone, la eritropoietina, Contribuire al controllo della pressione del sangue
con il sistema enzimatico della renina-angiotensina.

APPARATO URINARIO

RENE

CIRCOLAZIONE RENALE
Il sangue viene depurato nel rene, per cui acquista particolare importanza la circolazione renale.
I reni sono irrorati dalle arterie renali, rami della aorta addominale.
All’ilo renale l’arteria si divide in tanti rami quante sono le piramidi, le arterie interlobari e, percorrendo lo spazio tra piramide e piramide, confluiscono nelle arterie arciformi.
Da questa si staccano numerosi rami che decorrono in modo radiale verso la corticale: le arterie lobulari
Le arterie lobulari lungo il loro decorso, emettono le arteriole afferenti che costituiscono il glomerulo renale.

SCHEMA CIRCOLO RENALE

NEFRONE
Il nefrone costituisce l’unità funzionale del rene ed è formato:
dal glomerulo, contenuto nella capsula del Bowman dove avviene l’ultrafiltrazione del sangue;
Dal sistema tubulare di assorbimento e secrezione costituito:dal tubulo contorto prossimale, dove si verifica
l’assorbimento obbligatorio;dall’ansa di Henle, dove si verifica l’assorbimento
osmotico e la secrezione di alcune sostanze; dal tubulo contorto distale e dai tubuli collettori, nei
quali l’assorbimento è regolato da due ormoni, l’ADH (ormone antidiuretico di origine ipofisaria) e l’aldosterone (ormone di origine surrenalica).

NEFRONE

MICROSTRUTTURA DEL RENE

FILTRAZIONE - 1
L’ultrafiltrazione avviene nel glomerulo renale.L’arteriola afferente all’ingresso nella capsula del
Bowman si divide in 8-10 capillari circondati, oltre che dalla membrana basale, dalle cellule epiteliali dette podociti, per la loro forma particolare.
Percorrendo i capillari, il sangue arterioso “filtra” le sostanze a basso peso molecolare riversando nella capsula del Bowman un ultrafiltrato plasmatico costituito da acqua, sali minerali (sodio, potassio, cloro, calcio….), glucosio, urea, acido urico, e tutte quelle sostanze idrosolubili non utilizzabili che provengono dal metabolismo. I capillari, raggiunto il massimo della loro divisione, si rianastomizzano e, dalla capsula del Bowman, esce l’arteriola efferente.

FILTRAZIONE - 2
La filtrazione glomerulare avviene per diffusione secondo il gradiente di pressione ed è regolata dalla relazione: Pfe = Pi – (Ponc + PB)
25 60 25 10
Pfe = pressione di filtrazione efficacePi = pressione idrostatica, dipendente dalla pressione arteriosa. In
condizioni normali pari a circa 60 mmHg Ponc = pressione oncotica del sangue che dipende dal contenuto
delle proteine sieriche (circa 25 mmHg)PB = pressione esistente all’interno della capsula del Bowman
(circa 10 mmHg)
Il glomerulo non viene attraversato dalla aliquota corpuscolata, dalle albumine e globuline a medio alto peso molecolare, dai grassi

PREURINA
In condizioni fisiologiche la portata ematica renale è di circa 1200 ml/min (globale nei due reni).
Il volume della filtrazione glomerulare è di circa 120 ml/min pari a 170-180 litri di preurina al di.
Con il termine di preurina si intende il filtrato glomerulare.
Essendo la diuresi giornaliera di circa 1,5 l/giorno, la maggior parte della preurina (superiore al 99%) deve essere riassorbita, compito che viene svolto dal sistema tubulare

MECCANISMI GLOMERULO-TUBULARI
principali

FUNZIONI DEL NEFRONE

ISTOLOGIA TUBULARE
DEL NEFRONE

TUBULO CONTORTO PROSSIMALE
Nel tubulo contorto prossimale avviene il riassorbimento obbligatorio, in parte per diffusione (assorbimento passivo) in parte con consumo di energia da parte delle cellule (assorbimento attivo).
Per diffusione vengono riassorbite molecole a basso peso molecolare (ad es. l’urea).
L’assorbimento attivo si esplica sul glucosio e sul sodio che trascina con se grandi quantità di acqua.
La preurina entra nell’ansa di Henle con una pressione osmotica inferiore a quella del liquido interstiziale

ANSA DI HENLE
Il riassorbimento detto osmotico dipende dalla differente osmolarità tra il liquido all’interno dei tubuli e il liquidi interstiziale.
Lungo la branca discendente l’interstizio ha una pressione osmotica maggiore (ipertonico) rispetto al tubulo; per osmosi quindi la preurina verrà concentrata e raggiungerà una press. osmotica vicina al liquido interstiziale.
Nella branca ascendente avviene una diluizione controllata della preurina.

TUBULI COLLETTORI
Nei tubuli collettori il riassorbimento è sotto controllo ormonale e avviene il rimaneggiamento dell’urina per arrivare alla minzione giornaliera di circa 1,5- 2 litri.
Sul riassorbimento ormonale influisce la quantità di acqua introdotta e persa, il tipo di alimentazione, eccesso di sodio, di proteine, il tipo di attività, l’ambiente circostante, ecc.

OSMOSI RENALE

RIASSORBIMENTO-RICAPITOLAZIONE
Tubulo contorto prossimale: assorbimento obbligatorio di:
acqua 80-85%
glucosio 100%
ione bifosfato 99%
ione bicarbonato 85%
sodio 85%
potassio 100%
Ansa di Henle: riassorbimento osmotico
Tubulo collettore: riassorbimento facoltativo ormonale

URINA
• Diuresi normale 1,5 litri/giorno• Poliuria 3-5 litri/giorno• Oliguria 500 ml/giorno• Anuria inf. a 200 ml/giorno
Il contenuto in sali e sostanze organiche di rifiuto è variabile con la alimentazione e con l’attività giornaliera. Varia inoltre il pH e il peso specifico

CONTROLLO DEL pH EMATICO
Il mantenimento del pH ematico tra 7.0 e 7.6 dipende Dai sistemi tampone presenti nel sangue, Dalla funzione polmonare (vedi) Dalla funzione renale attraverso: il controllo dell’equilibrio bicarbonato-anidride
carbonica, il controllo dell’equilibrio bifosfato-monofosfato l’ammoniogenesi

BICARBONATIUn eccesso di anidride carbonica nel sangue, quindi una
situazione di acidosi, viene tamponata dalle cellule tubulari scambiando l’ione idrogeno con lo ione sodio presente nella preurina e quindi trasforma l’acido carbonico in bicarbonato di sodio
sangue cellula tubulare preurina
+ CO2
acidosi
CO2+ H2O H2CO3
H2CO3 H+ HCO3-
H+
Na+NaHCO3
acida

FOSFATI
Un eccesso di anidride carbonica nel sangue, quindi una situazione di acidosi, viene tamponata dalle cellule tubulari scambiando l’ione idrogeno con lo ione sodio presente nella preurina e quindi trasforma il fosfato monoacido di sodio in biacido
sangue cellula tubulare preurina
+ CO2
acidosi
CO2+ H2O H2CO3
H2CO3 H+ HCO3- H+
Na+NaHCO3
HPO4--
H2PO4-

AMMONIACA - 1
L’ammoniaca, prodotto della deaminazione epatica, viene bloccata dall’acido glutamico (aminoacido) come amide dell’acido glutamico, la glutamina :
CO- CH2- CH2-CH(NH2) COOH + NH3
OH
acido glutamico
H2N-CO- CH2- CH2-CH(NH2) COOH + H2O
glutamina

AMMONIACA - 2
La glutamina presente nel sangue, viene scissa in ammoniaca e acido glutamico nelle cellule tubulari, scambia l’ammoniaca con lo ione sodio presente nella preurina e quindi trasforma il cloruro di sodio in cloruro di ammonio con recupero di sodio ed eliminazione di ammoniaca con le urine
sangue cellula tubulare preurina
glutamina
Ac.glutamico+ NH3
CO2+ H2O H2CO3
H2CO3 H+ HCO3-
Na+ Cl-
NH3
Na+
NaHCO3
NH4+
Cl-

CONTROLLO DELL’EMATOPOIESI
Per ematopoiesi si intende il processo di produzione della serie cellulata da parte del midollo osseo.
Il rene, attraverso l’apparato iuxtaglomerulare, controlla il processo emopoietico producendo l’ormone eritropoietina.
Questo ormone viene prodotto dal rene in condizioni di ipossia e stimola la differenziazione e la divisione delle cellule staminali midollari che aumentano così la produzione di globuli rossi e per “trascinamento” le piastrine.

CONTROLLO DELLA PRESSIONE ARTERIOSA
Il rene ha una importanza fondamentale nel controllo della pressione del sangue attraverso il riassorbimento e l’escrezione del sodio e dell’acqua che ad esso si associa, modificando la volemia.
Il meccanismo è autoregolato in quanto la variazione di pressione delle arteriole afferenti viene rilevata dall’apparato iuxtaglomerulare e viene modificata la permeabilità del dotto contorto prossimale con aumento o riduzione del sodio riassorbito.
Un aumento della pressione arteriosa riduce il riassorbimento di sodio e acqua con riduzione della volemia e riduzione della pressione arteriosa. Il contrario avviene nelle cadute di pressione.

SISTEMA RENINA-ANGIOTENSINA
L’apparato iuxtaglomerulare produce un enzima, la renina, che converte l’angiotensina I (globulina di sintesi epatica) in angiotensina II.
L’angiotensina II provoca intensa vasocostrizione arteriolare con conseguente aumento della pressione del sangue, inoltre stimola la secrezione di aldosterone che provoca una ritenzione di sodio nel tubulo collettore con ulteriore aumento della pressione.
La liberazione di renina è controllata dalla pressione dell’arteriola afferente, dal contenuto di sodio nella urina tubulare e dal sistema nervoso simpatico.

Funzioni
• La principale funzione del rene è il mantenimento dell’omeostasi dell’organismo
• Attraverso la filtrazione del plasma e l’eliminazione dei cataboliti terminali del metabolismo
• Le molecole necessarie invece vengono recuperate,riassorbite e rimesse in circolo.

• Le funzioni principali sono:
regolazione del contenuto di acqua e di elettroliti;
regolazione del pH plasmatico; eliminazione dei prodotti finali del
catabolismo, dei prodotti tossici o dei prodotti di coniugazione;

In un uomo di 70 Kg il filtrato glomerulare è di circa 180 litri/die
Il volume dell’urina eliminata è di 1
litro/die.
Vuol dire che ben 179 litri/die del filtrato glomerulare vengono riassorbiti

Nefrone • L’unità
funzionale fondamentale del rene è il nefrone.
• Ciascun rene umano ne contiene circa un milione

• Ogni nefrone consta di:• Glomerulo: costituto da
cellule in grado di operare la filtrazione del plasma
• Tubulo: ricoperto da cellule renali e si distingue in:– Prossimale– Ansa di Henle– Distale
• I tubuli distali confluiscono in un tubo più largo detto tubulo collettore, più tubuli collettori confluiscono del dotto collettore e che immette l’urina nell’uretere.
CorticaleCorticale
MidollareMidollare

Filtrazione
• Il sangue viene filtrato a livello delle cellule del glomerulo:
• l’acqua, i soluti a basso peso molecolare (come gli ioni inorganici), urea, glucosio, aminoacidi (non sostanze che superano i 70.000 di peso molecolare, come le proteine plasmatiche) fuoriescono dai capillari passano attraverso le cellule del glomerulo e si raccolgono nello spazio capsulare e vengono convogliati verso il tubulo prossimale.

• Mentre alcune sostanze utili vengono riassorbite, quali:
• acquaacqua• sodio, potassio, cloro,sodio, potassio, cloro,• glucosio, aminoacidiglucosio, aminoacidi
• Altre sostanze quali: l’urea, l’acido urico, la creatinina, lo ione l’urea, l’acido urico, la creatinina, lo ione
ammonioammonio ed eventuali sostanze tossiche vengono escrete con l’urina.

Metabolismo renale
• Per poter riassorbire l’acqua, gli elettroliti e gli altri composti è necessario l’intervento di specifiche proteine trasportatrici, che riportano questi composti all’interno delle cellule renali e da queste nel sangue.
• Per far ciò è necessario disporre di energia, ovvero ATP!

• Le cellule renali che rivestono il tubulo prossimale della porzione corticale hanno un metabolismo ossidativo
• I principali substrati ossidabili da queste cellule sono:
• gli acidi grassi attraverso la β- ossidazione e il successivo Ciclo di Krebs
• Il loro catabolismo fornisce dal 60 al 80% dell’energia, la rimanente quota energetica è data dal catabolismo del glucosio.
• Queste cellule renali hanno una piccola riserva di glicogeno

• Le cellule renali contenute nella porzione midollare (ansa di Henle e collettore) hanno pochi mitocondri e utilizzano solamente il glucosio, facendo una glicolisi anaerobica.
• Il glucosio utilizzato è quello prelevato direttamente dal plasma o quello che si trova nel filtrato.
• Durante il digiuno le cellule della porzione corticale svolgono una intensa gluconeogenesi (simile a quella epatica)

Gluconeogenesi renale
• Nel digiuno le cellule della corticale prelevano dal sangue filtrato:
• l’acido lattico• il glicerolo• alcuni aminoacidi e li trasformano in glucosio, che in parte
viene dato alle cellule della midollare, in parte serve a mantenere la glicemia.

Meccanismi di riassorbimento• L’energia prodotta come detto, serve a far
funzionare i sistemi di riassorbimento.• Riassorbimento del glucosio• Sulle membrane delle cellule ad orletto a
spazzola del tubulo prossimale, sono presenti delle proteine trasportatrici in grado di trasferire il glucosio e il sodio dal lume dentro la cellula e poi nel sangue

• Sulla membrana che è rivolta al lume, è presente un trasportatore che trasferisce il Glucosio e il Na+ all’interno.
• Il Glucosio viene poi trasferito nel sangue ad opera del trasportatore il GLUT2.
• Il Na+ che è entrato viene riversato nel sangue ad opera di una Na/K ATP-asi che consuma ATP:

Riassorbimento AminoacidiRiassorbimento Aminoacidi
• L’energia prodotta serve a far funzionare i sistemi di riassorbimento.
• Riassorbimento Aminoacidi• Gli aminoacidi che vengono filtrati vengono tutti
riassorbiti a livello del tubulo prossimale con differenti velocità. Esistono differenti trasportatori:– Aa basiciAa basici– Aa neutriAa neutri– Aa acidiAa acidi– GlicinaGlicina

Co-trasporto
• Il meccanismo prevede il passaggio contemporaneo all’interno di un Aa e di Na+
Lume Cellula Sangue
Na+
Aa
Aa Aa
3Na3Na++ 3Na3Na++
2K+2K+2K+2K+

Eliminazione H+
• I reni controllano il pH del plasma agendo sugli H+ e sui bicarbonati presenti.
• Il pH del plasma viene in tal modo mantenuto a valori compresi tra 7,35 e 7,45
• Se il pH del sangue si abbassa per la presenza di acidi (es: Acetacetico e β- idrossi butirrico), il rene riassorbe gli H+ li combina con l’ammoniaca trasformandoli in ioni NH4
+, che vengono eliminati con l’urina.

Lume Cellula Sangue
H+H+
H2O + CO2
HH++ + HCO + HCO33--
H2CO3
H+
H+
Na+ Na+ Na+
K+
HCO3-
Cl-
Krebs e Decarbossilazioni
Il pH si innalzaAnidrasi Anidrasi
carbinicacarbinica

Glutammina• La glutammina prodotta dal muscolo scheletrico e dai
neuroni viene attivamente assorbita dalle cellule renali in varie porzioni dei tubuli ed anche a livello dei dotti collettori.
• Le cellule renali contengono un enzima, la glutaminasiglutaminasi, enzima mitocondriale in grado di togliere il gruppo –NH2 trasformandolo in NH3 e producendo l’acido glutammico.
• Quest’ultimo viene trasformato in alfa chetoglutarico e da questo è possibile generare, con la gluconeogenesi, glucosio

Glutammina Acido glutammico + NH3GlutaminasiGlutaminasi
Alfa cheto glutarico
NAD+
NADH.H+
Ciclo di Krebs
OssalacetatoPEP
Glucosio
Glutammico DHGlutammico DH
MitocondrioMitocondrio
Escreta nel lume

Lume Cellula Sangue
GlutamminaGlutamminaGlutamminaGlutammina
NHNH33NHNH33
H2O + CO2
HH++ + HCO + HCO33--
H2CO3
H+
NH4+
Na+ Na+
K+K+
Anidrasi Anidrasi carbinicacarbinica

Riassorbimento di acqua
• Il riassorbimento o l’eliminazione dell’acqua è in parte un fenomeno osmotico, legato anche al riassorbimento o all’eliminazione del Na+.
• L’acqua viene assorbita sia livello dei tubuli prossimali che distali.
• Questo meccanismo si innesta quando si hanno variazioni del volume del sangue

• Un esercizio aerobico intenso e prolungato determina una perdita di liquidi e elettroliti con il sudore
• Questa perdita è di circa 1,25 Litri/ora per un soggetto di 60 Kg in peso.
• Pertanto è necessario compensare le perdite sia di elettroliti che di acqua aumentando i processi di riassorbimento a livello renale di acqua e di ioni, in particolare di Na+
Diminuzione volume sangue

Adiuretina
• La regolazione dell’escrezione di acqua per via urinaria è regolata dall’ormine antidiuretico: AdiuretinaAdiuretina (ADH)
• L’ormone ADH (conosciuto anche come vasopressina) è un ormone a struttura poli-peptidica (è fatto da 9 Aminoacidi) sintetizzato nell’ipotalamo ed accumulato nell’ipofisi posteriore.

• Una diminuzione del volume ematico, viene recepita da recettori posti sulla ipofisi posteriore e viene rilasciata ADH nel sangue.
• L’ADH si lega a recettori presenti sulle cellule del tubulo contorto distale e dei collettori renali.
• Il segnale viene trasmesso all’interno della cellula mediante attivazione dell’adenilato ciclasi e formazione dell’AMP ciclico.

• L’AMPc (secondo messaggero) attiva una Protein Cinasi (PK-A) che è in grado di fosforilare delle proteine presenti dentro la cellula che dopo fosforilazione si fondono con la membrana della cellula del tubulo renale.
• Queste proteine sono detto:• Acquaporine
• e fondendosi con la membrana formano dei canali permeabili all’acqua.

Cellula del Tubolo distale RenaleCellula del Tubolo distale Renale
LumeLume
Diminuzione Volume e disidratazione
IPOFISI
ADH
SangueSangue
AMP cAMP c
PK- APK- A PP
ATP
ADP
Acquaporine
Riass. H20
P
Il volume aumenta

Riassorbimento del Na+
• L’acqua viene riassorbita dal lume anche con un altro meccanismo, in cui è coinvolto l’assorbimento di Na+.
• Tale meccanismo è sotto il controllo di un ormone derivato dal colesterolo (di natura steroidea) denominato:
• AldosteroneAldosterone• L’assorbimento del Na+ avviene in contemporanea
con l’assorbimento di acqua a livello delle cellule dell’ansa di Henle.

Aldosterone
• L’aldosterone è un ormone prodotto dalla zona corticale della ghiandola surrenale, deriva dal colesterolo ed il suo rilascio avviene ad opera di una proteina plasmatica denominata:
• Angiotensina IIAngiotensina II

Meccanismo rilascio Aldosterone
• Una diminuzione del volume o uno stato di disidratazione, viene recepita da alcune cellule del glomerulo renale che secernano un enzima proteolitico, la
• renina.renina.
• Questo enzima converte una proteina presente nel Questo enzima converte una proteina presente nel plasma inattiva l’plasma inattiva l’angio- tensinogenoangio- tensinogeno, nella forma , nella forma attiva attiva angiotensina IIangiotensina II

Angiotensinogeno Angiotensina II
ReninaRenina
GlomeruloGlomerulo
Corteccia surrenaleCorteccia surrenale
AldosteroneAldosterone
Ansa di HenleAnsa di Henle
Diminuzione Diminuzione volumevolume
SangueSangue

Cellula RenaleCellula Renale
dell’Ansa di Henledell’Ansa di Henle
LumeLume
Diminuzione Volume e disidratazione
Nucleo
SangueSangue
RiassH20
Cloro
Na
H2O
Na+ Cl-
ALDOSTERONE
Corteccia Surrene

Aumento volume sangue
• Un eccessiva introduzione di liquidi o di elettroliti, comporta un aumento del volume ematico che deve venir riequilibrato con il rilascio di maggior liquido ed elettroliti a livello renale.
• L’ormone coinvolto in questo meccanismo è:• l’ormone natriuretico (ANF)

ANF• E’ prodotto dalle cardiociti atriali e viene liberato nel
sangue quando il suo volume aumenta.• E’ un ormone di natura proteica in grado di agire
aumentando la velocità di filtrazione glomerulare• Viene eliminata sia l’acqua che il Na+
• Il segnale trasmesso dall’ANF alla cellula renale del glomerulo avviene con produzione di un secondo messaggero che è il GMP ciclico

Cellula del Renale del Cellula del Renale del glomeruloglomerulo
LumeLumeAumento
volume del sangue
Atrio Cuore
ANFANF
NaH2O
Escrezione
GMP c
GTP
Guanilato ciclasiGuanilato ciclasi
PK-G attive
--P
--P
SangueSangue

Effetti del AFN
• L’azione del AFN determina:Aumento del volume urinarioAumento escrezione di Na+Diminuzione della renina plasmaticaInibizione rilascio Aldosterone

64
Circolazione renale• 1200 ml/min• 21% della gittata cardiaca
Dotto collettore• 1-2% del filtrato
Filtrazione 125 ml/min
Riassorbimento 99%
Secrezione
Funzioni del rene• Eliminazione di H2O con mantenimento della pressione osmotica del plasma• Escrezione di alcuni prodotti del metabolismo
– Urea, creatinina, acido urico• Controllo della concentrazione di alcune sostanze nel plasma
– Na, K, Cl, H, bicarbonato• Controllo dello stato acido-base

65
Nefrone, unità funzionale del rene• Alto consumo di O2
– Pari a quello del cuore– 3x quello del cervello– 70% dell’energia prodotta
destinata alla pompa Na/K

66
Glomerulo renale• Alimentato da arteriola
afferente, che si ramifica nella capsula di Bowman
• Membrana ad alta permeabilità – Fenestrae (pori) con diametro di 8
nm– Membrana basale con
proteoglicani carichi negativamente

67
Filtrazione glomerulare
• Selettività:– Bassa per molecole piccole e ioni– Alta per proteine - specie se cariche negativamente
• Inulina (PM 5 200): 1• Proteine fino a PM 30 000: 0.5• Albumina (PM 69 000): 0.005
• Filtrato glomerulare:– Stessa composizione del plasma per ioni e molecole piccole– Senza cellule– 0.03% proteine (1/200 delle proteine del plasma)– Autoregolato– Guidato dalla pressione idrostatica, ma indipendente da pressione arteriosa
50-100 mmHg• Glomerulonefrite (presenza di anticorpi diretti contro vari componenti della
membrana del glomerulo) causa allargamento dei pori e passaggio di proteine e albumina

68
Tonicità del filtrato glomerulare
• Glomerulo: isotonico• Tubulo prossimale: isotonico
– 80% di H2O riassorbita – 1:1 con Na
• Ansa discendente: ipertonico– Diffusione di H2O dal tubulo alla midollare (iperosmotica)– Diffusione passiva di Na e Cl dalla midollare al tubulo
• Ansa ascendente: ipotonico – Impermeabile a H2O– Diffusione di Na e Cl dal tubulo alla midollare – Causa iperosmolarità nella midollare
• Tubulo distale:– Diffusione di Na e Cl dal tubulo alla corticale – Scambio con K e H, sotto controllo di aldosterone
• Dotto collettore: ipertonico– Diffusione di H2O dal tubulo alla midollare (iperosmotica)– Sotto controllo di vasopressina

69
Scambio controcorrente: Osmolarità nella corteccia pari a quella del plasma, alta nella midollare

70
Meccanismo di base del riassorbimento di NaSempre nella direzione tubulo interstizio plasma
• Cotrasporto (simporto) con:– Glucosio, aminoacidi, Cl
• Scambio (antiporto) con:– K, H, Pi, Ca, Mg
• Segue il gradiente creato da Na/K-ATPasi
X Na+
X Na+
K+
Tubulo [Na+]
Interstizio e circolazione [Na+]
Epitelio [Na+]

71
Riassorbimento di:• H2O: per osmosi
– Quando un elettrolita passa da un compartimento all’altro, H2O tende a seguire il passaggio per mantenere la concentrazione dell’elettrolita identica nei due compartimenti
– Parte prossimale: passaggio massiccio
• Tight junctions non così “tight”– Parte distale: passaggio ridotto
• Tight junctions più “tight”• Cl, urea (50%), creatinina (quasi 0):
diffusione passiva• Glucosio: accompagna Na
(riassorbimento quasi totale)
• Aminoacidi: accompagnano Na – Perdita 0.7 g/24 h
• Aumenta in aminoacidemia e malattie metaboliche
• Proteine: non dovrebbero essere filtrate
– Marker di danno renale– Proteina di Bence-Jones (catene
leggere di Ig): mieloma– Hb e/o urobilinogeno: anemia
emolitica– Mb: danno muscolare– Albumina: glomerulonefrite
(presenza di anticorpi diretti contro vari componenti della membrana del glomerulo) o nefropatia diabetica
– Urobilinogeno e bilirubina: funzionalità epatica

72
Clearance o velocità di filtrazione glomerulare (GFR)
• Inulina (PM 5200, polisaccaride di fruttosio eliminabile solo per via renale)– Dose di carico i.v.– Infusione continua per mantenere concentrazione costante nel plasma (Pin)
– Raccolta urina, misura di volume (V)– Prelievo di sangue– Esempio:
• Inulina nelle urine (Uin)=29 mg/ml
• Volume raccolto (V)=1.1 ml/min• Inulina nel plasma (Pin)=0.25 mg/ml
• Clearance Cin= (Uin x V) / Pin = 128 ml/min
• V.n.: 105-132 ml/min donne; 110-150 ml/min uomini• Poco pratico (richiede linea flebo)

73
Clearance o velocità di filtrazione glomerulare
• Creatinina (deriva da creatina)– Riassorbimento/secrezione dai tubuli trascurabile (ma non sempre)– Creatinina nel plasma: Pcr (v.n. 20-80 mM)– Creatinina nell’urina: Ucr
– Volume urina in 24 h: V– Clearance = (Ucr x V) / Pcr – GFR = clearance, Pcr
• Cystatina C– Prodotto di un gene housekeeping ubiquitario– 122 aa, 13 Kda– Carica negativamente, passa la membrana glomerulare, ma è riassorbita e
catabolizzata dal tessuto renale (non torna al sangue)– Presenza di CysC nel plasma: marker di clearance

74
Renina-angiotensina
Angiotensinogeno
(400 aminoacidi)
Angiotensina I
(10 aminoacidi)
Renina Angiotensina II
(8 aminoacidi)
vasocostrittoreAngiotensin converting enzyme
(ACE)
SurrenaliAldosterone
Muscolo lisciocontrazione
proliferazione
Miocardiocontrazione
Sistema nervosorilascio epinefrina
rilascio norepinefrina
Reneriassorbimento Na
escrezione KGFR
flusso di sangueIPERTENSIONE

75
Aldosterone
• Ormone steroideo (mineralocorticoide) prodotto nelle surrenali• Target: epitelio del dotto collettore
– attività di Na/K-ATPasi– riassorbimento di Na– escrezione di K e H
• Patologie correlate:– Iperaldosteronismo (sindrome di Conn): produzione di renina e ipertensione– Morbo di Addison: distruzione delle ghiandole surrenali, aldosterone,
secrezione renale di K, iperkalemia– Tumore delle ghiandole surrenali: aldosterone, secrezione renale di K,
ipokalemia

76
Riassorbimento di H2O nel tubulo distale e nel dotto collettore
• Vasopressina (o ormone antidiuretico ADH)– Asse ipotalamo-pituitaria posteriore– Recettori sulle membrane di tubulo distale e dotto collettore– Stimola sintesi di aquaporina 2– Determina volume e osmolarità finale del filtrato– Risponde a variazioni di volume (<10%) e osmolarità (>1%) del plasma
• Aquaporine, AQP1 e AQP2• Mutazioni di AQP1/2 e del recettore di vasopressina diabete insipido

77
Riassorbimento/escrezione di H2O
• Permeabilità a H2O diversa nelle varie sezioni del tubulo
• Tubulo prossimale: 80% del riassorbimento insieme a Na
• Ansa ascendente: impermeabile a H2O, ma Na riassorbito, causa iperosmolarità del filtrato
• Dotto collettore: sotto controllo di vasopressina e aquaporine

78
Osmolarità del plasmaVolume circolante
Flusso ematico renaleGFR
Sete Vasopressina
Intake di H2ORiassorbimento
renale di H2OAQP2
Renina-angiotensina-aldosterone
Ritenzione di Na
Volume circolanteOsmolarità
Osmorecettori
Barorecettori
Link fra metabolismo di H2O e NaDisidratazione

79
Pro-ANP
(126 aminoacidi)
ANP
(28 aminoacidi)
Muscolo lisciocontrazione
Reneescrezione Na
Pro-BNP
(108 aminoacidi)
BNP
(32 aminoacidi)
Ipertensione
Peptide natriuretico atriale (ANP)Brain natriuretic peptide (BNP)
• Prodotti in risposta a stress atriale– Sovraccarico cardiaco dovuto a aumento di volume ematico– Insufficienza cardiaca
• Marker dell’evoluzione della malattia

80
Sistemi acido-base e loro regolazione
Richiami acido-base, sistemi tampone; Forza del tampone; Difese dell’organismo contro CO2 e H+; Sistemi tampone
del sangue; Sistema CO2-bicarbonato; Reazione di idratazione della CO2; Equazione di Henderson-Hasselbalch;
Trasporto di CO2 nei sangue.

81
Richiami acido-base• Acido: molecola o ione che dona H+
– [H+] in soluzione aumenta• Base: molecola o ione che accetta H+
– [H+] in soluzione diminuisce• Acido o base forte: forte tendenza a rilasciare o catturare [H+]
– HCl, NaOH• Acido o base debole: debole tendenza a rilasciare o catturare [H+]
– H2CO3, tutti gli acidi organici• pH = - log10H+
– Le forme viventi vivono solo se 6.5<pH<8– Nell’uomo, la tolleranza è più ristretta (7.2<pH<7.5)– Stato di salute: 7.35<pH<7.43
• Tampone: Sistema di ioni che limita (non annulla) i cambiamenti di pH indotti dall’aggiunta di H+ o OH-
H-Cl + NaHCO3 H2CO3 + NaClAcido forte + base debole acido debole + sale
Na-OH + H2CO3 NaHCO3 + H2OBase forte + acido debole base debole + sale

82
Curva di titolazioneTampone forte
Tampone
5 6 7 8 9
pH
50
0
50
100
100
OH-
H+
Solo H2O
pK=pH al quale la capacità tamponante è massima
pH

83
Forza del tampone
• Forza del tampone o = H+ necessari per variare il pH della soluzione di 1 unità– Equivale alla pendenza della curva di titolazione
• Dipende da:– Concentrazione del sistema tamponante– |pH-pK|
• Forza massima per |pH-pK| < 1

84
Produzioni giornaliere di H+ e CO2
• H+:– adulti: 50-70 millimoli – infanti: 1-2 millimoli/Kg
• CO2 – A riposo: 12 000 - 15 000 millimoli (288-360 litri)– In attività: fino a 50 000 millimoli
• Contenuto di CO2 in lattina di Coca Cola: 258 millimoli• CO2 + H2O H+ + HCO3
-
– Ogni giorno l’organismo produce fino a 15 litri di acido cloridrico 1 molare, o 1.5 litri di acido cloridrico fumante, ma il pH deve assolutamente rimanere 7.37-7.43
• Difese dell’organismo contro CO2 e H+:– Sistemi tampone del sangue (secondi)
• Fosfati, proteine, bicarbonato– Regolazione della respirazione (minuti)– Regolazione renale (ore/giorni)

85
Tampone fosfato
H3PO4 H2PO4 - HPO4 - - PO4 - - -
pK1=2.1 pK2=6.7 pK3=12.3
• |pH-pK| = 0.7• Concentrazione dei fosfati nel sangue: 1-2 mM
POCO POTERE TAMPONANTE

86
Tampone delle proteine
• 75% del potere tampone dell’organismo:– Emoglobina: = 21 mM H+/pH– Proteine del plasma: = 3-4 mM H+/pH
• Quali aminoacidi di Hb sono maggiormente coinvolti nel potere tampone?– Val terminale delle catene e , n=4, pK=7.7: +– Arg terminale delle catene , n=2, pK=4.0: -– His terminale delle catene , n=2, pK=4.0: -– Lys, n=44, pK=9.7: -– Asp e Glu, n=56pK=4.0: -– His: n=38, pK=7.0: +++

87
Sistema CO2-bicarbonato
• Reazione di idratazione della CO2
– Lenta (secondi), ma accelerata da anidrasi carbonica (presente nei globuli rossi)
• Reazione di ionizzazione dell’acido carbonico (pK=3)– Molto veloce: l’acido carbonico praticamente non esiste al pH del sangue
(7.4)
CO2 + H2O H2CO3 H+ + HCO3-
X
CO2 + H2O H+ + HCO3-
pK=6.1

88
K [H ] [HCO3 ]
[CO2]
[H ]K CO2
[HCO3 ]
Log10[H]Log10K Log10
CO2 [HCO3 ]
Log10[H] Log10K Log10
[HCO3 ]
CO2
pH pK Log10[HCO3 ]
CO2 6.1 Log10
[HCO3 ]
PCO2
Equazione di Henderson-Hasselbalch CO2 + H2O H+ + HCO3
-
= 0.03 millimoli/l/mmHg

89
• Fisicamente disciolta nel plasma (7%), o CO2 libera
– CO2 = x PCO2, =0.03 mmoli/mmHg
• Come HCO3- (70%)
– CO2 + H2O {H2CO3} H+ + HCO3-
• In combinazione con l’Hb, carbaminoHb (23%)
Trasporto di CO2 nel sangue

90
pH 6.1 log[HCO3 ]
0.03 PCO2
Diagramma pH-bicarbonati
Tre variabili!!!

91
Diagramma pH-bicarbonati
10
20
30
40
50
[HCO3-], mM
7.2 7.4 7.6 7.8 pH07.0
24-25
PCO2=40 mmHg
PCO2=20 mmHg
PCO2=60 mmHg
Buffer lines
Hb

92
Diagramma pH-bicarbonati
10
20
30
40
50
[HCO3-], mM
7.2 7.4 7.6 7.8 pH
0
7.0
24-25
PCO2=40 mmHg
PCO2=20 mmHg
PCO2=60 mmHg
Buffer lines[Hb]=150 g/l
Eccesso di base
Difetto di base, o eccesso di base negativo

93
Misure del bilancio acido/base• pH: 7.38-7.42• PCO2: 35-40 mmHg
• Bicarbonato: 22-26 mEq/l• Eccesso di base (Base excess, BE): -2 - +2 mEq/l
– Espressione empirica, indica quanto H+ occorre per titolare il pH a 7.4 e PCO2=40 mmHg
– Esprime il contributo metabolico al disordine acido/base– Utile per stimare quanto NaHCO3 (per acidosi) o NH4Cl (per alcalosi) occorre per
ristabilire il pH a 7.4
• Anion gap=(Na+ + K+) - (Cl- + HCO3 -): 12-16 mEq/l– Non influenzato da alterazioni di NaHCO3 o NH4Cl
– Alterato solo se HCO3- è rimpiazzato da lattato o acetato
– Diagnosi differenziale di acidosi metabolica

94
Patologie acido-base
10
20
30
40
50
[HCO3-], mM
7.2 7.4 7.6 7.8 pH07.0
PCO2=40 mmHg
PCO2=20 mmHg
PCO2=60 mmHg
Acidosi respiratoriaAlcalosi respiratoria
Acidosi metabolica
Alcal
osi m
etab
olic
a

95
CO2 + H2O H+ + HCO3-
• Acidosi respiratoria (PCO2):
– Ipoventilazione • Enfisema• Ostruzione delle vie respiratorie• Asma • Oppiacei e stupefacenti• Debolezza dei muscoli
respiratori (poliomielite e sclerosi multipla)
• Alcalosi respiratoria (PCO2):
– Iperventilazione • Ipossia• Febbre• Ansia• Ventilazione artificiale
– Avvelenamento da salicilati
• Acidosi metabolica (H+):– Eccessivo ingresso di H+
• Chetosi diabetica • Esercizio muscolare intenso• Digiuno (chetoni) • Ingestione di salicilati o alcool
– Mancata escrezione renale di H +
• Insufficienza renale• Disfunzione della secrezione
renale di H +
– Perdita di HCO3-
• Diarrea • Lavaggio gastrico (perdita HCO3
-)• Alcalosi metabolica (HCO3
-):– Eccessivo ingresso di HCO3-
• Amministrazione i.v. di HCO3- o
citrato (dopo arresto cardiaco)– Perdita di H +
• Vomito• Ipokalemia

96
Compensazione delle patologie acido-base
• Obiettivo primario: riportare il pH del sangue a 7.4 • Cause delle patologie acido/base:
– Metaboliche: alterazioni di [H+] – Respiratorie: alterazioni di [HCO3
-]/[CO2]
• Il pH é riportato a 7.4 mediante un’alterazione del fattore opposto:– Se la causa patologica era metabolica, la compensazione è respiratoria– Se la causa patologica era respiratoria, la compensazione è metabolica
• BOH???

97
Compensazione di alcalosi respiratoria
10
20
30
40
50
[HCO3-], mM
7.2 7.4 7.6 7.8 pH07.0
PCO2=40 mmHg
PCO2=20 mmHg
PCO2=60 mmHg
1
Eccesso di base negativo

98
Compensazione di acidosi metabolica
10
20
30
40
50
[HCO3-], mM
7.2 7.4 7.6 7.8 pH07.0
PCO2=40 mmHg
PCO2=20 mmHg
PCO2=60 mmHg
1
Eccesso di base negativo
2Acidosi metabolica

99
Patologie e compensazioni
PATOLOGIA COMPENSAZIONE• Acidosi respiratoria Escrezione di urine acide• Alcalosi respiratoria Escrezione di urine alcaline• Acidosi metabolica Iperventilazione• Alcalosi metabolica Ipoventilazione• Risposte respiratorie relativamente rapide• Risposte renali relativamente lente• Compensazioni mai complete
pH 6.1 log[HCO3 ]
0.03 PCO2Termine regolabile
con escrezione o secrezione di H+
Termine regolabilecon la respirazione

100
Controllo renale e secrezione di H+
• Tubulo prossimale (presenza di HCO3-): trasporto secondario
– >90% del totale– Debolmente contro gradiente – Neutralizzato dal riassorbimento di HCO3
-
• Tubulo distale (assenza di HCO3-): trasporto primario
– 5% del totale– Può concentrare H+ fino a 900 volte (pH urine 4.5)– Fino a 3.5 millimoli/min, ma sotto il controllo di [H+]sangue
– H+ tamponato da Pi e NH3Extracellulare Epitelio Tubulo Extracellulare Epitelio Tubulo
H+H+ATP
ADP
Na+
K+
Na+Na+
K+ H+H+
ATP
ADP

101
Come si generano gli H+

102
• Nel tubulo prossimale:– Secrezione di H+: 3.5 millimoli/min– Riassorbimento di HCO3
-: 3.46 millimoli/min
– Urine leggermente acide (pH 6)– Rimozione di 60 millimoli/giorno di H+
• In c.n. [HCO3-] nelle urine = 0
Riassorbimento di HCO3-

103
Tamponi delle urine (pH fino a 4.5)
• Fosfato (3-4 mM): |pH-pK|<1• Ammonio: glutaminasi presente nel rene (Gln Glu + NH3), reazione che produce
NH3


![Descrizione Prezzo - cmsantagostino.it esami... · acidi grassi essenziali rapp.aa/omega 3 [sg] € 84,15 acido 5-idrossi indolacetico urinario [du] € 16,30 acido acetico urinario](https://static.fdocumenti.com/doc/165x107/5ba378aa09d3f214538bb790/descrizione-prezzo-esami-acidi-grassi-essenziali-rappaaomega-3-sg-.jpg)