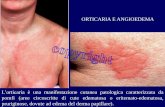
Urticaria y angioedema
Transcript of Urticaria y angioedema

URTICARIA Y ANGIOEDEMA
AYALA ANGULO, BRENDA

DEFINICIONES:
URTICARIAConsta de Habones (pápulas y máculas edematosas)
Superficial y bien definida
Con prurito
Inmunitario o no inmunitario
En cualquier zona del cuerpo
ANGIOEDEMAZona edematosa (de Quincke) que afecta dermis y tej. subcutáneo
Profunda y mal definida
Poco pruriginoso
Localizado en cara, genitales y zonas articulares

Angioedema hereditario (AEH):►Existe un 20% de casos de mutaciones puntuales. La
ausencia de H° familiar NO descarta el Dx.►Son episodios recurrentes de angioedema localizado SIN
urticaria y dolor abdominal por edema de mucosa y submucosa.
►Hay un déficit en la actividad funcional del C1 inhibidor con una activación incontrolada del sistema de contacto (cininas, coagulación, fibrinolisis y complemento), con liberación de mediadores vasoactivos que aumenta la permeabilidad vascular y el edema.

AEH:
Está alterado el cromosoma 11,causando disminución (tipo I) odisfunción (tipo II) del inhibidorde C1 (C1INH), con una activaciónexcesiva de C1 ante diversosestímulos liberandobradicinina, que provoca el edema. Es el déficit más frecuente de losFactores del Complemento.

ANAFILAXIA:
►Cuadro sistémico con un gradiente de severidad que varía desde el cuadro exclusivamente cutáneo de urticaria generalizada hasta el shock anafiláctico.►De inicio brusco: habones en
segundos/minutos sobre un enrojecimiento cutáneo generalizado.►Prurito de palmas/plantas y
orofaríngeo.►Asociado a otros síntomas sistémicos
de tipo respiratorio, digestivo y angioedema facial.

EPIDEMIOLOGÍA• En la literatura médica, la frecuencia de urticaria/
angioedema varía desde menos de 1% hasta cifras tan altas como 30% en la población general.• Un estudio realizado en Estados Unidos, encontró que
69% de las consultas las hicieron mujeres y demostraron una curva bimodal en la edad, con picos a los 9 años y entre los 30 y 40 años. • En general, la urticaria/angioedema tiende a ser
autolimitada con completa resolución a las tres semanas en más de 90% de los casos.

1) Mec. Inmune 2) Mec. No inmuneURTICARIA
ALTERACIÓN INMUNE
Alergenos ambientales Enfermedades sistémicas
Alergenos alimentarios
Estrés
Medicamentos
Tendencia genéticaETIOPATIOGENIA

PATOGÉNESIS PROTEASAS DEL MASTOCITO: TRIPTASA Y QUIMASA
AUTOANTICUERPOS

FISIOPATOLOGÍAEXTRAVASACIÓN DEL FLUIDO PLASMÁTICO HACIA LA DERMIS
HISTAMINA
BRADICININA
LEUCOTRIENO 4
PROSTAGLANDINA D2
MASTOCITOS Y BASÓFILOS
URTICARIA Y PRURITO



1) Urticaria agudaSe presentan con ronchas de aparición regular, durante un período de tiempo no mayor de seis semanas. Las lesiones típicamente se resuelven dentro de las 24 horas. Dependiente de IgE.
Al inicio, todas las urticarias son agudas. Entre 20 % y 30 % de estas progresan hacia la urticaria crónica o a la urticaria recurrente o episódica. • La urticaria aguda es idiopática en 50 %• Debida a infecciones del tracto
respiratorio 40%• A medicamentos en 9 % • A alimentos en 1 %.
URTICARIAS ORDINARIAS

2) Urticaria CrónicaDefinida como el desarrollo de ronchas de ocurrencia diaria
por más de seis semanas, cuyas lesiones individuales finalizan
entre las 4 y las 36 horas, y que pueden afectar la calidad de la
vida.
- Habones pequeños y grandes- Raras veces dependiente de IgE
pero a menudo se debe a autoanticuerpos anti-FcεR
- Frecuente en mujeres.- URTICARIAS FÍSICAS 35%- VASCULÍTICAS 5%- IDIOPÁTICA 1%

1) Dermografismo Sintomático• Habón inducido por el roce o rascado con misma
morfología + Prurito generalizado y desproporcionado• aparecen a los 5-10 min y desaparece 30-60 min
después.
• Patogenia desconocida histamina y los mastocitos • El diagnóstico clínico, se corfirma con
dermografómetro• Patológico 3.200 g/cm2• Fisiológico 4.900 g/cm2
• Fisiológico: 2-5% individuos sanos• Sin prurito
URTICARIAS FÍSICA MECÁNICAS

2) Urticaria por presión 1. Inmediata: muy frecuente
pocos minutos, tras presión perpendicular erupción habonosa pruriginosa.
Tto: antihistamínicos.

2. Retardada• 30 min-6h tras presión eritema y edema, mal
delimitado, doloroso y ligeramente pruriginoso, > 24 horas, incluso días + fiebre, escalofríos o artralgias. • zonas de contacto con superficies duras (palmas o
glúteos)
• Patogenia: citocinas y quimiocinas aumentadas
• Dx: sospecharla siempre que una urticaria crónica no responda a antihistamínicos.• Dermografómetro perpendicular con una p 100 g/mm2
apoyado en la espalda y comprobando a los 30 minutos, 3, 6 y 24 h
• Tto: corticoides sistémicos

3) Angioedema vibratorio Por trotar, frotar vigorosamente con una toalla o el uso de dispositivos vibratorios, induce la aparición de ronchas localizadas y eritema en minutos, las que se desvanecen en unos 30 minutos.
• ADQUIRIDO: relacionado con Dermografismo simple
• FAMILIAR: heredad por familia de manera dominante, induce a cefalea y eritema generalizado

1) Urticaria colinérgica• 7% , Adolescentes y jóvenes adultos (sexo
masculino) • Erupción maculopapulosa de 2-3mm de
diámetro sobre fondo eritematoso, y prurito. • Mitad superior del cuerpo, se puede extender a
todo el cuerpo.
• Tto: cede cuando se enfría la tª corporal, anti H1.
URTICARIA FISICAS TÉRMICAS
CAUSAS: Después de
ejercicio Baños calientes Estrés emocional Bebidas
alcohólicas Comida picantes

2) Urticaria por contacto al frío
4 TIPOS
PRIMARIAS
SECUNDARIAS
REFLEJA
FAMILIAR
• 95% de los casos• Precedida por inf.
Respiratorias, picaduras o VIH
• Síntomas sistémicos: cefalea, síncope, dolor abdominal
• Duración de 6-9 años
• Raras• Asociado a crioblobulinemia y
púrpuras y fenómeno de Raynaud.
Se caracteriza por la aparición de ronchas ante el enfriamiento generalizado del cuerpo. Los pacientes ponen en riesgo su vida cuando se exponen a actividades como el buceo en aguas frías.
La lesión es una roncha que forma placas pruriginosas, que se aclaran a las 48 horas, desarrolla cuando la temperatura corporal baja. Además, se pueden presentar fiebre, cefalea y, en el hemograma, leucocitosis. No responde a los antihistamínicos, sino a anakinra, un antagonista del receptor de la IL-1.

3) Urticaria por contacto al calor
• Exposición breve a la luz solar, agua caliente o energía radiante caliente.• Prurito, eritema y edema, y es seguida por la
formación de habones • A los pocos min y persisten 15 min-3 h, <24 horas y
sin dejar reacción residual. • Si exposición extensa síntomas sistémicos
• eritrodermia, cefalea intensa, hipotensión y broncoespasmo
• Patogenia: en la piel cromóforo (precursor de fotoalérgeno) Se sintetiza al exponerse a radiación.

OTRAS URTICARIAS
URTICARIA ACUOGÉNICA:
Tras el contacto con el agua. Lesiones urticarianas
pequeñas. Se puede demostrar
aplicando una toalla húmeda durante 30 min.
Anafilaxis inducida por el ejercicio
• La anafilaxis y/o angioedema ocurre inducido por el ejercicio, en minutos, o por la ingesta de un alimento especifico, en ocasiones dentro de las cuatro horas posteriores a una comida abundante.
• Muchas veces no se presentan ronchas.Urticaria solar
Las lesiones ocurren minutos después de la exposicion al sol, a la luz visible o a la radiación ultravioleta.
Las ronchas desaparecen antesde una hora, y si la reacción es intensa, puede acompañarse de cefalea y sincope.

IDIOPÁTICAINDUCIDO
POR DROGAS
DÉFICIT INHIBIDOR
C1 ESTERASA
ANGIOEDEMA SIN RONCHAS
AINES, IECAS

Mediada por IgE
En niños con dermatitis atópica, altamente sensibilizados
Requiere antihistamínicos
INMUNOLÓGICA
No mediada por IgE
Por exposición a cosméticos, plantas como ortiga, ácido benzoico o sórbico
Requiere AINES
NO INMUNOLÓGI
CA
URTICARIA POR CONTACTOSUSTANCIA DESENCADENADA
ES ABSORBIDA PERCUTÁNEAMENTE O A TRAVÉS DE SUBMUCOSA

• Inflamación y daño vascular en los capilares y vénulas postcapilares de la dermis superficial. • > de 24 horas, y lesión hiperpigmentada residual. Relacionada con compromiso renal y articular.• No pruriginosa. • dolorosas, pinchazo o quemazón.
• 40-50% angioedema. • Descartar enfermedad sistémica• Lupus, enfermedad de Sjögren y
crioglobulinemia mixta, neoplasia o infección subyacente.
URTICARIA VASCULÍTICA

SÍNDROMES AUTOINFLAMATORIOS
SX DE SCHNITZLERSX MUCKLE-WELLS
Se caracteriza por ronchas recurrentes no pruriginosas, con fiebre intermitente, dolor óseo y artralgias o artritis, con velocidad de eritrosedimentacion elevada y gammapatia monoclonal Ig M. Algunos investigadores consideran a este síndrome como una variante de la urticaria vasculítica.
Rara condición autosómica dominante caracterizada por urticaria recurrente desde el nacimiento, con escalofríos, fiebre y malestar. Posteriormente, en un tercio de los casos, desarrolla sordera sensorioneural y amilo idosis.

HISTORIA CLINICA:• Es la parte fundamental en el Dx de urticaria • Debemos realizar una anamnesis detallada
con descripción de lesiones, distribución, tiempo d evolución (muy importante porque condiciona el enfoque terapéutico), presencia de lesiones residuales, factores desencadenantes etc• Indagar sobre síntomas sistémicos asociados
como el broncoespasmo, hipotensión o síntomas digestivos para descartar una posible anafilaxia.
DIAGNÓSTICO

DIAGNÓSTICO
Urticaria aguda o espontánea
Confirmar alérgenos con
pruebas epicutáneas
Dx es clínico
Urticaria Crónica
Hemograma
VSG
Prueba cutánea de suero autólogo ( ASST)
Urticaria física Determinación de C4 sérico.


Paciente sin urticaria y solo angioedema

• Evitar factores desencadenantes, AINES y codeína• Evitar alérgenos alimentarios.• Tranquilizar al paciente• Si no conocemos su mecanismo tratamiento
sintomático
• Tto farmacológico:• antiH1 de 2ª g, responden el 55%• corticoides, sólo son necesarios en urticarias
graves que no respondan a antihistamínicos.• Dapoxetina (Sinequan), ciclosporina y
omalizumab (Xolair, Ac monoclonal antiIgE)
TRATAMIENTO
Prevención:

1er escalón: Antagonistas de receptores H1
• hasta 3-5 días después de desaparecer las lesiones.
• 2ª generación, son menos sedativos.
• Hace unos años: AntiH1 de 1ª generación + 2ª generación
• Actualidad: hasta cuadriplicar la dosis de 2ª
• AntiH2 (ranitidina) menor potencia
TRATAMIENTO
DESLORATADINA 1V/D VO
MIZOLASTINA
Contraindicado en pacientes con enfermedades cardiacas porque produce arritmias.
-Antiinflamatorio-Buena afinidad a recept. H1-Baja capacidad de disminuir Ronchas

AntiH1 de 1ª generación- Fármaco Dosis
(mg/día)Clorhidrato de Hidroxicina (Atarax 25 mg) 75-200Dexclorfeniramina (Polaramine 2-6 mg) 4-16Clorhidrato de Difenhidramina (Benadryl 25-50 mg)
50-200
Ciproheptadina (Periactin 4 mg) 4-20Bifumirato de Clemastina (Tavegil 1 mg) 1-2
AntiH1 de 2ª generación- Fármaco Dosis
(mg/día)Loratadina (Clarityne 10 mg) 10-40Cetirizina (Zyrtec 10 mg) 10-40Fexofenadina (Telfast 180 mg) 180Ebastina (Ebastel 10 mg) 10-40Bilastina (Ibis 20 mg Obalix 20 mg Bilaxten 20 mg)
20-80 mg

2º escalón:
síntomas más persistentes y refractarios, • CE (prednisona, prednosolona o
metilprednisolona) • Antidepresivos: Doxepina • Antileucotrienos: Montelukast + anti H1 para
urticaria no controlada.• Antag. Ca: Nifedipino
• Corticoides• Antagonistas de Calcio• Antidepresivos cíclicos• Suplementos de levotiroxina• Antagonistas de Leucotrienos

• Ciclosporina A. La Ciclosporina A puede ser utilizada en pacientes con enfermedad severa. Ya que inhibe la degranulación de basófilos y mastocitos.
• Ketotifeno. Es un estabilizador de los mastocitos, ha mostrado ser eficaz en el tratamiento de las urticarias colinérgicas y por frío.
• Anti Ig-E (Omalizumab).• Dapsona.
Los corticoides o antihistamínicos tópicos tienen escasa eficacia frente a las lesiones dérmicas y además tienen riesgo de fotosensibilidad, por lo que no se deben emplear.
3er escalón:

TRATAMIENTO DÉFICIT INHIBIDOR C1 ESTERASA

GRACIAS