Sindrome de Intestino Corto
-
Upload
maricarmen-gavidia-bravo -
Category
Documents
-
view
285 -
download
10
description
Transcript of Sindrome de Intestino Corto
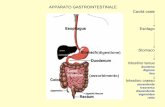
El intestino delgado (ID) tiene una longitud de 120 cm durante el 2do. trimestre de la gestación.
Se duplica en el último trimestre hasta alcanzar 250 cm en un RNT, con un área de superficie mucosa de 950 cm2.
A la edad adulta alcanza una longitud de 6 a 8 m con una SM de 7.500 cm2.
Longitud del Intestino
RNAT 250 cm ID RNPT 160 – 240 cm ID Adulto 600 cm ID Longitud de ID es el
mejor predictor de independencia de NPT
El SIC se refiere a la suma de alteraciones funcionales que resultan de una reducción crítica en la longitud del intestino, y que en ausencia de un tratamiento adecuado se manifiestan con diarrea crónica, deshidratación, desnutrición, deficiencia de nutrientes y electrólitos, así como falla para crecer.
SÍNDROME DE INTESTINO CORTO
Usualmente, compromiso ocurre con más del 50% de pérdida.
Se asocia a más complicaciones cuando quedan sólo 100 cm de ID o bien, cuando se ha resecado más del 80,0% del mismo en ausencia de válvula ileocecal y colon.
Enteropatía que puede ser primaria o congénita (atresias intestinales, trastornos de motilidad y mucosa), y secundaria a una resección intestinal, como en pacientes con SIC, asociado a una disminución anatómica y funcional del ID para la digestión y absorción de nutrimentos, así como para mantener un adecuado crecimiento, desarrollo y balance hidroelectrolítico, y con uso obligado de nutrición parenteral por más de 8 semanas.
FALLA INTESTINAL
Grado de afección depende de:1. Longitud de la resección2. Sitio de la resección3. Integridad y adaptación del intestino
remanente4. Efectos secundarios de la resección en
otros órganos
Longitud de resecciónNIÑOS Con <10cm ID
remanente transplante intestinal es inevitable
Con VIC: mínimo 15cm Sin VIC: mínimo 40cm >50cm ID remanente
mejor pronóstico A nivel individual,
correlación pobre entre longitud de intestino delgado y recuperación funcional
ADULTOS 25% del ID: reviste
poca importancia 50% del ID: provoca
malabsorción moderada
75% del ID: provoca malabsorción severa, con considerables problemas nutricionales
Sitio de resección Yeyuno: Principal sitio de digestión y absorción.
Su resección implica malabsorción > CHO
Ileon: Absorbe vitamina B12 y ácidos biliares. Tiene mayor capacidad de adaptarse que el yeyuno (4v)
VIC: Regula el tránsito intestinal y previene reflujo bacteriano a ID
Colon residual: Auxilia en la absorción de sodio, agua y CHO. AGCC producidos por fermentación bacteriana. Las yeyunostomías proximales carecen de esta ventaja
Adaptación intestinal Alteración estructural y funcional del intestino
para compensar pérdida de función intestinal causada por injuria o resección
Atrofia enteral por inanición es desproporcionada al peso (3v)
Factores:◦ Secreción pancreático-biliar◦ Factores nutritivos
Alimento estimula saliva y secreción duodenal, ricas en EGF Glutamina (receptores)
◦ Factores no nutritivos IGF-1 EGF GLP-2
Resección Adaptación intestinal
24 a 48h
Estructural: > Area
Funcional: > Absorción
> Diámetro intestinal > Longitud intestinal > Replicación enterocitos
(apoptosis vs proliferación) > Alargamiento
vellosidades > Profundidad de criptas
> Permeabilidad intestinal
Upregulation de transportadores
Prolongación del tránsitoEsta
do n
utricio
nal, V
O/V
P, a
decu
ació
n
1400 células
Epitelio velloso (2500 células)
Epitelio criptas(250 células)
2 a
3 d
ías
Células stem
Zona de maduración
Zona proliferativa
Migración enterocitos en las vellosidades
Efectos secundarios de la resección sobre otros órganos Hipersecreción gástrica:
◦ Transitoria, a pesar de los niveles persistentes y elevados de gastrina en plasma.
◦ Comienza 24 h post resección. Cálculos biliares. Absorción de oxalato por colon:
◦ Cálculos renales. Ácidos grasos no absorbidos precipitan calcio. Orina ácida por pérdida de bases GI
Cuadro Clínico
Desnutrición Progresivacaquexia
Diarreasevera
EsteatorreaDéficit
vitaminas y mineralesCa, Mg, Zn
Malabsorción
DisturbiosElectrolíticos
AcidosisFalla Renal
DeshidrataciónHipovolemia
Estadíos
1. Pérdida de fluidos y electrolitos, dependencia total de NPT. Hipergastrinemia transitoria
2. Luego de 1 a 3m diarrea disminuye por adaptación intestinal progresiva y se puede iniciar oferta oral y aumentar gradualmente, mientras se disminuye la NPT
3. Adaptación intestinal alcanza plenitud (meses a años)
Gastroenterología e hepatología en Pediatría. Targa C et al. 2003
¿ Qué le quitaron (segmentos intestinal resecado) y por tanto, en qué condiciones y/o estado quedó, y cuál fue el procedimiento quirúrgico?
¿Cuánto le quitaron? ¿Por qué le quitaron? ¿A quién se lo quitaron?
Abordaje diagnóstico del SIC
Nutrición Enteral en SIC Resección distal afecta menos absorción
CHO Factores que sugieren malabsorción de
CHO y contraindican dieta:◦ Aumento de volumen de heces 50%◦ Pérdida de heces > 40-50ml/kg/d◦ Sustancias reductoras positivas en heces◦ En presencia de colon intacto, pH fecal<5.5
Nutrición Enteral en SIC
Evitar CHO simples y lactosa (dietas habituales)
En pacientes con colon residual (fermentación bacteriana a ácidos graso de cadena corta, potente estimulador de absorción de agua, sodio y uso como fuente de energía):◦ CHO complejos ◦ Fibra soluble (fermenta a H+, metano, AGCC)
Antibióticos alteran flora colónica y por tanto disminuyen AGCC
Nutrición Enteral en SIC
Proteínas Beneficio dietario de forma predigerida no
contundente porque no se afecta en SIC Uso de SRO que contienen sodio, ayuda a
cotransporte de aminoácidos y glucosa◦ En yeyunostomías SRO concentrado se absorbe
mejor (permeabilidad pasiva), Na óptimo 90 -100mmol/L
◦ No necesario SRO concentrado en pacientes con colon en continuidad
Nutrición Enteral en SIC
Grasas Formación de micelas alterada por resección
ileal Colestiramina CI con resección ileal >100cm Inicialmente, menor cantidad de grasa en la
dieta puede ser beneficioso, por malabsorción
Estudios en animales sin embargo, muestran efectos tróficos de ácidos grasos libres y LCFA 18-20C (>que CHO, proteínas o TCM) post resección
Fundamental en la 1era etapa de adaptación intestinal, donde hay hipermotilidad intestinal y malabsorción de macronutrimentos, líquidos y electrólitos que deben aportarse por vía parenteral.
Según evolución del paciente, se valora la alimentación de tipo mixto (enteral y perenteral).
NPT se asocia a complicaciones hepáticas importantes: hepatopatía secundaria a NPT y colestasis, donde se han realizado modificaciones en la preparación de los lípidos de la NTP para disminuir las mismas.
Nutrición parenteral:
Hidrolizados extensos de proteínas y elementales: Ayudan con la adaptación. No contienen lactosa. Tienen triglicéridos de cadena media, con una
porción de ácidos grasos de cadena larga que contribuyen a la adaptación intestinal.
Están compuestos por péptidos y oligopéptidos mejor absorbidos, por difusión facilitada y no estimulan la secreción pancreática.
Agentes que controlan la hipersecreción de acidez gástrica: Antagonistas de receptores de histamina tipo 2:Pico de concentración en suero en 30 minutos.Taquifilaxia después de 6 semanas de tratamiento.No disminuyen el escape nocturno de ácido clorhídrico.Se puede utilizar a dosis de 3-10 mg/Kg/d de forma oral o intravenosa en 2 o 3 dosis, dependiendo de la vía.
Inhibidores de bomba de protones: Se unen de manera covalente e irreversible su metabolito activo (sulfonamida cíclica) a la bomba de protones H+K+ ATP asa, inhibiendo las 3 vías de producción de ácido (histamina, gastrina y acetilcolina) durante 24 horas.No desarrolla taquifilaxia.Disminuye el volumen intragástricoDosis:1-2 mg/Kg/d cada 24 horas, por vía oral o intravenosa.
Agentes que actúan sobre la motilidad gastrointestinal:
Loperamida, interfiere con la peristalsis mediante la acción directa sobre los músculos circulares intestinales reduciendoTambién actúa reduciendo la secreción de fluidos y de electrólitos, aumentando la absorción de agua. Aumenta la consistencia de las heces y reduce el volumen fecal.En pacientes que presentan dilatación intestinal y aumento del tránsito intestinal podrían ser factor de riesgo para la presencia de proliferación bacteriana.
Control de la proliferación bacteriana: Metronidazol:
Dosis: 30 mg/Kg/d vía oral, durante 10 a 14 días y se puede alternar con TMXpara disminuir resistencias bacterianas.
Trimetoprim con sulfametoxazol: 10 mg/kg/d cada 24 horas. Pancreolipasa Cuya dosis dependerá el grado de malabsorción que revele la química en heces, por lo que puede variar de 1.000 a 10.000 UI/Kg/día sin sobrepasar ésta última, ya que su uso se ha asociado a estenosis colónica.
Ácido ursodesoxicólico (AUDC): Sal biliar terciaria, que está presenta en 1,0% a 5,0%
de las sales biliares del ser humano. El AUDC actúa en el hígado, la bilis y el intestino. Disminuye el daño citotóxico en el enterocito y
hepatocito estimulando el flujo biliar.Fenobarbital: Indicado en casos de hepatopatía y/o colestasis
secundaria a uso de NPT. Potencia la inhibición sináptica por interacción con el
complejo receptor GABA-canal de cloro. En pacientes con síndrome colestásico a dosis de 3-5
mg/Kg/d, favorece la movilización del árbol biliar, relaja el esfínter de Oddi y así la excreción de bilirrubinas y la eliminación de éstas también por orina, estimula la enzima glucoroniltransferasa.
Octeotride◦ Análogo de somatostatina◦ Disminuye flujo fecal en SIC
Cimetidina intravenoso◦ Disminuye la secreción de jugo gástrico◦ Disminuye las pérdidas de agua, sodio, potasio
por la yeyunostomía Colestiramina
◦ Resina que se liga al ácido biliar VITAMINAS
MANEJO QUIRÚGICO Conservadora:Si viabilidad del intestino está en duda, se puede realizar una segunda cirugía en 24 horas. Intestino aparentemente viable es manejado conservadoramente y es revalorado en un segundo tiempo quirúrgico, donde sólo la(s) porción(es) francamente necróticas son resecadas.
Alargamiento intestinal (LILT):◦ En pacientes con
segmentos intestinales dilatados
◦ Requiere: Diámetro>3cm ID>40cm ID dilatado >20cm
Enteroplastía transversa seriada◦ Niños con SIC
refractario◦ Duplicación de la
longitud intestinal por reducción a la mitad de una circunferencia