Fisiologia respiratoria
-
Upload
anestesiahsb -
Category
Documents
-
view
15.139 -
download
2
Transcript of Fisiologia respiratoria

FISIOLOGIA RESPIRATORIA
DAVID A. RONCANCIORESIDENTE ANESTESIOLOGIA
UNIVERSIDAD EL BOSQUEHSB.

• Indispensable para comprender los cambios en el intercambio gaseoso que se presentan durante los actos anestésicos, y/o estados patológicos.

• VD: bombea sangre a través de la Arteria. Pulmonar.
• Circulación pulmonar.
• Perfusión.
• Ventilación.
• Intercambio gaseoso.

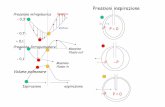
ZONAS PULMONARES

ZONA 1
• PA > PartP >PVP
• Espacio muerto alveolar: ventilación perfusión
• No intercambio gaseoso.
• Normalmente inexistente.
• Shock hipovolemico P. art.
• > volumen pulmonar: P. Alv: (VT, o PEEP)

ZONA 2
• P art > PA > PAP
• Flujo sanguíneo = PA – P art
• Reóstato de Starling.
• Cambios de acuerdo con ciclos cardiacos (diástole – sístole) y respiratorio (inspiración –espiración).

ZONA 3
• P art > PVP> PA
• Flujo: P art – PVP
• Flujo sanguíneo constante
• > Radio vascular. (> presión pleural)
• < Resistencia vascular
Mayor flujo Sanguíneo.

ZONA 3
• RVP (sobrecarga de volumen)
• Embolia pulmonar
• Estenosis mitral
Salida del liquido del compartimiento vascular al compartimiento intersticial.

ZONA 3
• EDEMA PULMONAR:
Inspiración forzada en presencia de obstrucción de la via respiratoria (tumores, hematomas, laringoespasmo, estrangulamiento, epiglotitis, faringitis, croup, parálisis de cuerdas vocales.

ZONA 4
• Expansión del espacio intersticial.
• Part > PIP > PVP > PA
• Flujo sanguíneo: Part – PIP
• Zona 4: gran cantidad de extravasación de liquido de vasos pulmonares al intersticio de acuerdo a cambios de presión en compartimiento intersticial y a la resistencia vascular pulmonar.

ZONAS PULMONARES
• 3 cambios importantes con de P artP y PVP.
1. Reclutamiento de vasos no perfundidos
2. Distensión o dilatación de vasos no perfundidos
3. Trasudado de liquido desde los vasos muy distendidos.

ZONAS PULMONARES
• P artPArterias de zona 1 pueden convertirse en arterias de zona 2.
• PVP venas de zona 2 pueden convertirse en venas de zona 3 y a su vez, venas de zona 3 pueden convertirse en venas de zona 4. de acuerdo a la severidad de los cambios de presión. (RVP).

DISTRIBUCION DE LA VENTILACION
• La gravedad origina diferencias en la PPL, lacual provoca diferencias en el volumenalveolar, en la distensibilidad, y en laventilación.
• Forma pulmonar dentro de la caja torácica.
• PPL mas positiva en las bases : alveolos demenor tamaño.

DISTRIBUCION DE LA VENTILACION
• PPL 0.25 Cm H2O por cada Cm de descenso en el pulmón.
• Alv. Apicales: menos distensibles
• Alv. Basales: mas distensibles
• Mayor parte del Vc: preferentemente alveolos basales. Debido a la distensibilidad.

RELACION VENTILACION PERFUSION V/Q.
• Refleja la cantidad de V, en relación con Q, en cualquier zona del pulmón.
• Flujo sanguíneo y ventilación aumentan al descender por el pulmón. (posición erguido).
• Alveolos de la base: sobreperfundidos en relación con su ventilación (V/Q < 1).

RELACION VENTILACION PERFUSION V/Q.
• Diferencias entre PaO2 y PCo2 en zonas pulmonares.
Volumen%
Va (l/min)
Q(l/min)
V/Q PO2 Pco2
7 0.24 0.07 3.3 132 28
11 0.52 0.50 1 108 39
13 0.82 1.29 0.63 89 42

RELACION VENTILACION PERFUSION V/Q.
• Alveolos subventilados: retienen Co2. y no capta suficiente O2
• Alveolos sobreventilados: libera Co2 sin captar gran cantidad de O2.
• En pulmones con relación V/Q desequilibrada, puede eliminarse Co2 a través de los alveolos sobreventilados para compensar a los subventilados.

Resistencia Vascular Pulmonar (RVP) y Flujo Sanguíneo (Qt)

VOLUMEN PULMONAR y RVP
• RVP se altera cuando el Volumen pulmonar se aumenta o desciende de la CFR.
• Incremento de RVP por encima de CRF: compresión de pequeños vasos intraalveolares.
• Incremento de RVP por debajo de CRF: aumento de RVP en vasos grandes extraalveolares.
• Atelectasia : vasoconstricción activa que lleva a hipoxia pulmonar vasoconstricción pulmonar hipoxia (VPH)

VOLUMEN PULMONAR y RVP

PROCESOS ACTIVOS
CUATRO MECANISMOS QUE ALTERAN TONO VASCULAR PULMONAR.
1. Productos endocrinos/paracrinos (endotelio – musculo liso).
2. Concentración de gases en el alveolo.
3. Insuficiencia neural.
4. Efectos humorales u hormonales de productos externos circulantes.

1. Moléculas que actúan sobre el tono vascular pulmonar.
MOLECULA SITIO DE ORIGEN SITIO DE ACCION RESPUESTA
OXINO NITRICO(NO)
Endotelio Musculo liso Vasodilatación
ENDOTELINA 1 (ET 1)
Endotelio Musculo liso (ETA)/ Endotelio (ETA)
Vasoconstricción / Vasodilatación.
PROSTAGLANDINA I2 (PgI2)
Endotelio Endotelio Vasodilatación
PG F2α Endotelio Musculo liso Vasoconstricción
TX a 2 Endotelio Musculo liso Vasoconstricción
Leucotrienos B4 / E4
Endotelio Musculo liso Vasoconstriccion.

2. CONCENTRACION DE GAS ALVEOLAR
• HIPOXIA: vasoconstricción pulmonar localizada VPH.
• VPH: presente en todos los mamíferos. Desviación del flujo sanguíneo de zonas mal ventiladas a zonas bien ventiladas para mejorar la V/Q.

VASOCONSTRICCION HIPOXICA PULMONAR
Vasoconstricción hipoxica pulmonar VPH:
• Se debe a hipoxia detectada por la cadena transportadora de electrones (III), con acción de H2O2 y superoxido como 2dos mensajeros para aumentar niveles de Ca y de esta forma aumentar la vasoconstricción.
• Los productos endoteliales, potencian (ET 1) o atenúan ( NO, PG I2) la VPH.

VASOCONSTRICCION HIPOXICA PULMONAR
• PCo2 : vasoconstricción pulmonar.
• Acidosis VPH
• Alcalosis VPH
• Tres efectos clínicos derivados de vasoconstricción hipoxica
1. Grandes alturas o respirar bajas FiO2: aumentan P artP. Que aumenta Perfusión intercambio gaseoso en zona 1. (HTP, Corpulmonale)

VASOCONSTRICCION HIPOXICA PULMONAR
2. HIPOVENTILACION: atelectasia, ventilación con nitrógeno en cualquier región pulmonar desviación de flujo sanguíneo del pulmonhipoxico al no hipoxico durante enfermedad pulmonar, anestesia o intubación selectiva.
3. En pacientes con Asma, epoc, y neumonía la administración de vasodilatadores pulmonares (isoproterenol) produce de Po2 y RVP.

3. INFLUENCIAS NEURALES SOBRE EL TONO VASCULAR PULMONAR
• Fibras simpáticas adrenérgicas: llegan a los vasos pulmonares como ramas de ganglios cervicales.
• Vasoconstricción pulmonar α 1, que predomina durante dolor, miedo y ansiedad.
• Fibras parasimpáticas colinérgicas originadas del vago, provocan vasodilatación pulmonar mediada por NO.

4. INFLUENCIAS HUMORALES SOBRE EL TONO VASCULAR PULMONAR
MOLECULAS ACTIVADAS SIN CAMBIOS INACTIVADAS
AMINAS DopaminaEpinefrinaHistamina
serotoninanorepinefrina
PEPTIDOS Angiotensina I Angiotensina IIOxitocinaVasopresina
BradicininaNAPEndotelinas
EICOSANOIDES Acido araquidonico PGI2PGA2
PGD2PGE1,PGE2PGF2αLeucotrienos
DERIVADOSPURINICOS
Adenosina, ADP, ATP, AMP.

PRESIONES PULMONARES
• PRESION PLEURAL (PPL): presión entre pleura visceral y pleura parietal (-7.5 cmH2O en insp.)
• PRESION ALVEOLAR: presión al interior del alveolo con la glotis abierta, y sin flujo hacia adentro ni afuera del pulmón. (valor de 0, e iguala a la presión atmosférica). Disminuye a -1 para iniciar la inspiración.

PRESIONES PULMONARES
• PRESION TRANSPULMONAR: diferencia entre la presión alveolar y la presión pleural. Medida de fuerzas elásticas pulmonares que tienden al colapso (elastance o retroceso elástico pulmonar.
• DISTENSIBILIDAD PULMONAR: grado de expansión de los pulmones por unidad de incremento en la presión transpulmonar.

DISTENSIBILIDAD PULMONAR
• Vencer resistencia elástica de los pulmones y pared torácica.
CT = (1/cmH2O) = ΔV (L)/ Δ P (cmH2O)
• Distensibilidad total se relaciona con ladistensibilidad pulmonar individual y con ladistensibilidad de la pared torácica.
1/CT = 1/CL + 1/CCW

DISTENSIBILIDAD PULMONAR
• En condiciones normales tanto la CL, como la CCW = 0.2 L/cmH2O.
• Inspiración con presión + o negativa el ΔP transpulmonar se eleva hasta un pico para vencer la resistencia de las vías aéreas, y la resistencia elástica.

TENSION SUPERFICIAL
• Tiende a hacer que la superficie expuesta a la atmosfera sea menor
• Disminución del tamaño pulmonar o alveolar aumentan el grado de curvatura y Tensión Superficial en el alveolo. (formula de Laplace)
P= 2T/R

RESISTENCIA DE LA VIA AEREA
• Es la relación entre ΔP y la velocidad del flujo aéreo (V)
R (cm H2O/L/seg) = ΔP (cmH2O)/ΔV (L/seg)
• El ΔP depende del calibre de la vía aérea y del patrón de flujo (laminar, turbulento, el flujo a través de orificios)

RESISTENCIA DE LA VIA AEREA
• La velocidad de el flujo decrece de manera distal en las vías respiratorias
• Flujo laminar: vías respiratorias por debajo de los bronquios principales
• Flujo a través de orificios: laringe
• Flujo turbulento: tráquea

VIAS DE VENTILACION COLATERAL
• Poros de KOHN: 8-50 por alveolo, pueden aumentar con edad y Enf. Obstructiva
• Canales de Lambert: comunicaciones bronquioalveolares
• Canales de Martin: Conexiones entre bronquiolos y bronquiolos terminales
• Conexiones interlobulares

TRABAJO RESPIRATORIO

VOLUMEN PULMONAR, CRF, VOLUMEN DE CIERRE

CAPACIDAD DE CIERRE
• Volumen por debajo del cual se presenta el cierre de la vía aérea durante una espiración máxima.
• VOLUMEN DE CIERRE: capacidada de cierre menos la CRF.

CAPACIDAD DE CIERRE

ESPACIO MUERTO (VD)
• Anatómico: zonas sin intercambio gaseoso
• Alveolar: zonas ventiladas, no perfundidas, o perfundidos, no ventiladas.
• Total o fisiológico: anatómico, + alveolar. Que es alrededor de 2 ml/kg en adulto normal
• Mayor en posición erecta que en decúbito supino.

CAMBIOS DURANTE LA ANESTESIA
1- Disminución de la excursión diafragmática por el decúbito (Obesidad – Embarazo)
2- Disminución de volúmenes pulmonares
3- Cambios en la ventilación y perfusión por posición.

REDUCCION DE LA CRF

CAMBIOS DURANTE LA ANESTESIA

INCREMENTO DE LA RESISTENCIA DE LA VIA AEREA

CAMBIOS EN LA VENTILACION PERFUSION (V/Q)