Dottoressa Monica Tarantino - learningcoffee.it · oppure la via ascellare. In questa diapositiva e...
-
Upload
phungquynh -
Category
Documents
-
view
218 -
download
0
Transcript of Dottoressa Monica Tarantino - learningcoffee.it · oppure la via ascellare. In questa diapositiva e...

Dottoressa Monica Tarantino

Scopo di questa presentazione è quello di far conoscere ai colleghi chirurghi le problematiche che sono legate al confezionamento di un’anestesia in pazienti che sono affetti da un’insufficienza renale cronica.
La scelta anestesiologica è legata al tipo di intervento da effettuare, che sia una superficializzazione, una fistola distale o prossimale o un catetere peritoneale e soprattutto è legata alle condizioni generali del paziente.
Le tecniche di anestesia sono le medesime che per altri interventi: quindi anestesia generale, anestesia loco regionale o anestesia locale.
Ciascun tipo di anestesia ha naturalmente dei pro e dei contro. L’anestesia generale è ottima per il comfort del paziente e del chirurgo, può diventare necessaria, in alcuni casi che sono appunto quelli esposti: pazienti anziani o disorientati che, quindi, hanno problemi di collaborazione perché non riescono a star fermi per il tempo necessario all’intervento, o pazienti che hanno problemi osteo articolari, alterazioni della colonna per cui diventerebbe loro difficile rimanere fermi nella medesima posizione per più di 10/15 minuti, tempo insufficiente per un intervento di questo tipo.

L’insufficienza renale ha delle conseguenze sistemiche che sono comunque anche d’interesse anestesiologico tra cui l’anemia, che ha ovviamente un’origine multifattoriale legata alla riduzione della produzione renale di eritropoietina, a una ridotta emivita dei globuli rossi e anche una ridotta produzione da parte del midollo.
Altro problema sono le coaugulopatie, ossia l’allungamento dei tempi di sanguinamento, che possono essere dovute sia a problematiche del paziente per la sua patologia di base, sia all’utilizzo di farmaci, come ad esempio l’eparina durante il trattamento dialitico oppure, come vedremo, in pazienti con patologie cardiovascolari che vengono regolarmente antiaggregati o scoagulati proprio a causa della patologia di base.
Nell’ambito della valutazione del paziente ha un ruolo importante anche la valutazione del sistema cardiovascolare. Questi pazienti sono in genere ipertesi - ipertensione legata anche alla patologia di base - con problemi cardiologici, cardiopatie ischemiche, coronaropatie, pericardite – complicanza tipica dell’insufficienza renale – aritmie o una disautonomia neuro-vegetativa.
Questi pazienti presentano ovviamente anche disturbi dell’equilibrio acido base e turbe elettrolitiche: le più frequenti sono l’iperpotassimia e l’acidosi metabolica.

In questa slide si evidenziano gli esami strumentali di routine da noi utilizzati per valutare il paziente. Questi tipi di esame vengono valutati sia in caso di anestesia generale, sia in caso di anestesia locale o loco regionale, in quanto fanno proprio parte della valutazione generale del paziente.
La maggior parte dei farmaci che vengono utilizzati attualmente per l’anestesia generale ha un metabolismo e un’eliminazione che sono indipendenti dalla funzionalità renale, in quanto dipendono dal metabolismo epatico. Di conseguenza abbiamo un basso rischio di accumulo rispetto ai farmaci utilizzati precedentemente. Nonostante questi farmaci abbiano un metabolismo epatico o addirittura un’eliminazione indipendente dal metabolismo organico, bisogna però sempre tenere presente l’ipoproteinemia, che è una caratteristica di questi pazienti che ci pone nella condizione di avere una maggior quantità di farmaco libero attivo in circolo.
Questi sono i farmaci che attualmente utilizziamo. Sia in questa diapositiva che nella successiva vedremo questi farmaci: benziodiazepine che hanno un metabolismo epatico prevalente; Propofol che è una farmacocinetica sovrapponibile al soggetto sano, anche nel paziente in insufficienza renale; oppioidi, come il Fentanil che hanno sempre un metabolismo epatico anche se aumenta la frazione libera - questo per il discorso dell’ipoproteinemia - gli anestetici inalatori che hanno invece un effetto legato all’eliminazione polmonare e quindi non creano problemi.

Vediamo gli altri farmaci: il Remifentanil che è sempre un oppiaceo che si utilizza nell’anestesia generale, che non dà nessun problema di accumulo; la morfina - che può essere utilizzata più che altro nel dolore post operatorio - può avere invece un problema di accumulo, legato al metabolita attivo che viene eliminato per via renale.
L’anestesia loco regionale può avere dei problemi legati soprattutto alla compliance del paziente che può non gradire di essere punto in vari siti per perfezionare questo tipo di anestesia, difficoltà anatomiche legate proprio alla struttura del paziente, oppure, in caso di assunzione di farmaci antiaggreganti, c’è il rischio che possa esserci la formazione di un ematoma.
L’anestesia loco regionale trova la sua indicazione quando il campo chirurgico è esteso, per cui non può essere fatta un’anestesia locale pura - locale fatta dal chirurgo - nel caso della superficializzazione o di una protesizzazione oppure quando è prevista una difficoltà tecnica per cui la quantità di anestetico potrebbe essere troppo elevata per effettuare quell’intervento e anche quando non c’è possibilità di fare un’anestesia generale per le gravi condizioni generali del paziente.
Le tecniche che a noi interessano prevalentemente sono quelle dell’arto superiore e quindi il blocco del plesso brachiale che può essere effettuato a vari livelli a seconda del sito dove verrà effettuato l’intervento chirurgico. Le tre tecniche sono: l’interscalenico, il sopraclaveare, e l’ascellare.

In questa diapositiva si può vedere la distribuzione anatomica e la formazione del plesso, come fuoriesce dal canale cervicale e come si unisce e si divide per formare i tre nervi principali del braccio: il radiale, il mediano e l’ulnare che sono quelli che ci interessano dal punto di vista anestesiologico, poiché sono quelli che noi andiamo ad “addormentare”, ad anestetizzare.
Questo è il tipo di rapporto che ha il plesso brachiale con le strutture anatomiche.
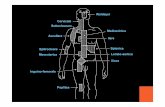
In questa diapositiva è possibile vedere quelle che sono le vie di accesso al plesso brachiale: l’interscalenico, il sopraclavicolare e ci sono altri siti di iniezione come l’infraclavicolare e il perivascolare - che preferiamo non utilizzare - oppure la via ascellare.
In questa diapositiva e in quelle successive vedremo le varie tecniche di blocco e le zone di competenza anestesiologica. In questa diapositiva si vede il rapporto che ha il plesso (B - giallo) rispetto alla giugulare (linea rossa) e rispetto alle strutture muscolari (rappresentate in grigio).

In questa diapositiva si vede il sito di iniezione per effettuare il blocco del plesso brachiale a livello interscalenico. Ovviamente, interscalenico tra i capi sternale e clavicolare del muscolo scaleno posteriormente alla vena giugulare.
In questa diapositiva si vede l’area di pertinenza che viene addormentata in caso di perfezionamento di questo tipo di anestesia.
Le controindicazioni non sono moltissime e sono legate più che altro a problematiche locali come infezioni o malattie maligne della cute nella zona di iniezione, paralisi controlaterale del nervo frenico e laringeo ricorrente. Questo perché quando si effettua questo tipo di blocco può verificarsi un blocco del nervo frenico con una certa frequenza. E’ chiaro che se il paziente ha un’insufficienza respiratoria importante o una paralisi controlaterale del nervo frenico, sarà opportuno non utilizzare questo tipo di anestesia onde evitare di provocare nel paziente una paralisi respiratoria. Il trattamento anticoagulante sottopone il paziente a rischio di traumi, di ematomi. Un’altra controindicazione è rappresentata da un’anatomia alterata legata a precedenti interventi chirurgici. L’asma rientra nei problemi legati al blocco del frenico che abbiamo citato prima. Malattie dei sistema nervoso centrale perché uno dei rischi di questo blocco - forse l’unico importante – è la puntura subaracnoidea e quindi la possibilità di provocare un blocco spinale totale al paziente, complicanza piuttosto importante che può avere anche esiti fatali.

Le complicanze sono fortunatamente rare e sono legate alla lesione del nervo, oppure all’iniezione subaracnoidea o anche a un’iniezione intravascolare. E’ buona regola aspirare sempre prima di iniettare l’anestetico, però può succedere un piccolo dislocamento dell’ago con cui si può avere un’iniezione intravascolare.
Il blocco del plesso brachiale per via sovraclaveare sembra essere quello più idoneo per gli interventi di FAV, ma la vicinanza del punto di iniezione alla cupola pleurica rende questa tecnica molto pericolosa a causa del rischio del pneumotorace.
In questa foto si vede il sito di iniezione per effettuare il blocco sovraclaveare e si può ben vedere dalla posizione dell’ago e dalla vicinanza con la clavicola, come possa essere non così rara l’evenienza di effettuare un pneumotorace.
In questa diapositiva si vede l’area di pertinenza che viene addormentata in caso di perfezionamento di questo tipo di anestesia.

Le controindicazioni anche in questo caso, sono simili e sovrapponibili a quelle della tecnica precedente, quindi infezioni o malattie maligne della zona, paresi controlaterale del nervo frenico o del laringeo, terapia anticoagulante, alterazioni anatomiche, grave broncopneumopatia cronica ostruttiva, pneumotorace controlaterale.
Le complicanze: pneumotorace, con una percentuale che arriva fino al 6%, è una complicanza molto importante. Anche in questo caso, lesioni del nervo, lesioni intravascolari o intossicazione del sistema nervoso centrale.
Qui vediamo il blocco del plesso brachiale a livello ascellare. Il punto di repere ovviamente è la pulsazione dell’arteria ascellare. I nervi, i vari rami, perché a questo punto non abbiamo più il plesso compatto, ma i rami si sono già divisi. I tre nervi fondamentali, radiale, ulnare e mediano, si collocano intorno all’arteria.
Questa è la tecnica, il sito di iniezione. Il punto di repere è sempre tenuto sotto controllo dalle mani dell’anestesista con le dita sulla pulsazione. Fondamentale, in questa tecnica è l’aspirazione perché può essere molto facile, altrimenti, somministrare gli anestetici per via intraarteriosa.

Questa è la zona anatomica di pertinenza in questo tipo di blocco. Scopre un po’ la spalla, ma anche in questo caso le zone anestetizzate sono utili per qualunque tipo di intervento. Il problema è che nell’eventuale puntura accidentale dell’arteria ascellare, la formazione di un ematoma potrebbe compromettere la tecnica chirurgica.
Le controindicazioni: anche in questo caso infezioni, trattamento con anticoagulanti, fratture che impediscono l’abduzione del braccio e il rifiuto del paziente che può non accettare questo tipo di tecnica.
Le complicanze: anche in questo caso lesione del nervo, un’iniezione intravascolare, oppure la formazione di uno pseudoaneurisma dovuto al pizzicamento dell’arteria e quindi al cedimento della parete.
L’anestesia locale invece è indicata in maniera generica per tutti quanti i pazienti, viene realizzata mediante un’infiltrazione diretta dei tessuti interessati e, in genere, almeno nella nostra struttura, viene associata ad una lieve ipnosi condotta con benzodiazepine o Propofol per favorire il benessere del paziente durante l’intervento.

Il meccanismo di azione degli anestietici locali è quello di bloccare la generazione e la propagazione degli impulsi lungo la fibra nervosa in maniera reversibile e prevedibile. Eliminano la sensibilità e di conseguenza anche la percezione degli stimoli nocicettivi soltanto nelle aree corporee innervate dalla fibra bloccata.
In questa tabella si vede la durata d’azione, il metabolismo, la dose da poter somministrare dei maggiori anestetici locali, quelli che vengono utilizzati più frequentemente. La lidocaina che è ormai datato, come farmaco. I più usati sono la mepivacaina, e la ropivacaina. La bupivacaina si usa soltanto in casi limitati, in pazienti che hanno particolari problemi perché, come vedremo nelle diapositive successive, è particolarmente tossica a livello cardiaco. Tutti questi farmaci hanno un dosaggio non esagerato, come vediamo, 200/300 mg, che significa, nel caso della mepivacaina, una fiala di carbocaina al 2%, quindi non tantissimo. Si può comunque, agire sul volume, riducendo un po’ la concentrazione per avere un quantitativo adeguato di anestetico per effettuare l’anestesia.
Le caratteristiche chimico/fisiche degli anestetici locali sono quelle che ci permettono di avere l’effetto analgesico e anestetico: la liposolubilità, il legame proteico e il Pka del farmaco.

L’assorbimento, che invece ci interessa di più, è legato ai vari fattori. Ovviamente la dose, la sede di iniezione che può essere più o meno vascolarizzata: noi abbiamo sempre un riassorbimento di anestetico locale nel momento in cui viene effettuata l’anestesia locale pura, ce l’abbiamo anche nel caso dei plessi, però lì siamo più vicini alla zona da iniettare e utilizziamo un po’ meno anestetico e quindi è inevitabile che ci sia un riassorbimento. La sede di iniezione più vascolariszzata, ovviamente, comporterà un riassorbimento maggiore. Il legame che il farmaco fa con i tessuti e poi la presenza o meno di vasocostrittori, che prolungano sia il tempo d’azione dell’anestetico e riducono l’effetto del riassorbimento.
La dose che viene somministrata influenza l’onset, cioè l’insorgenza dell’anestetico, l’intensità e la durata del blocco. Aumentando la concentrazione, a parità di volume, aumenta l’intensità e si riduce la latenza della comparsa dell’anestesia, però la zona che è possibile anestetizzare sarà ovviamente più piccola. Aumentando invece il volume, aumenta l’estensione del blocco. L’anestetico ci metterà un po’ più di tempo a fare effetto, però consente all’operatore una maggiore possibilità di azione, di ampliare la zona da anestetizzare.
L’utilizzo del bicarbonato, in associazione all’anestetico, permette di aumentare la forma di farmaco attiva, quindi quella neutra, quella che passa attraverso le membrane fosfolipidiche e produce l’anestesia. Quindi la carbonazione è una tecnica che può venire utilizzata. Ne deriva un aumento del tempo di insorgenza, però, di conseguenza, un aumento della durata e della potenza.

Il metabolismo degli anestetici locali è un metabolismo prevalentemente epatico, soltanto il 5% viene eliminato con le urine. E’ importante anche in questo caso il legame proteico in quanto un’ipoproteinemia può dare un aumento della frazione libera di anestetico, e questo è importante per gli effetti tossici e sistemici, e poi l’equilibrio acido base può interferire con l’azione dell’anestetico stesso.
Come abbiamo già detto, una parte dell’anestetico che viene somministrato per l’anestesia locale va comunque incontro al riassorbimento sistemico, e questo può essere importante per il problema della tossicità. Il picco ematico in circolo dipenderà dalla dose (ovviamente maggiore sarà l’anestetico somministrato, maggiore sarà il picco ematico), dalla superficie di assorbimento e dalla sua vascolarizzazione e anche dalla velocità di somministrazione.
In questa tabella si può vedere, per ciascun anestetico maggiormente in uso, la maggiore affinità per cuore e per Sistema Nervoso Centrale che sono gli organi bersaglio in caso di intossicazione da anestetico locale. Ricordiamo che in casi particolari può risultare tossica anche una dose generalmente terapeutica.

Generalmente, i primi sintomi che possono metterci in allarme per una probabile tossicità, sono quelli legati al Sistema Nervoso Centrale. Possono essere dovuti a un’iniezione intravascolare accidentale, e in tal caso compaiono rapidamente: nel giro di uno o due minuti, oppure a un assorbimento massivo da parte di tessuti particolarmente vascolarizzati, oppure, in caso di puntura accidentale nella dura, a una diffusione liquorale. Segni clinici: inizialmente il paziente lamenta sonnolenza, sbadiglia, secchezza delle fauci, comincia a sentire strani suoni, parla male, l’eloquio è impacciato… Questi sono i primi sintomi che devono metterci in allarme, il primo campanello da verificare nel momento in cui abbiamo somministrato un’anestesia locale. Seguono poi altri segni, che sono, appunto, l’euforia, oppure la sedazione profonda: movimenti coreiformi, fascicolazioni. La soglia convulsivante è più alta in caso di infusione continua, in quanto viene mantenuto alto il livello ematico. Sul piano tossicologico, comunque, la velocità di somministrazione a volte è più importante della dose perché causa un picco ematico elevato all’inizio. Ne risulta, alla fine di questo stato di coinvolgimento del Sistema Nervoso Centrale, una depressione generalizzata.
La tossicità per il sistema cardiovascolare è legata soprattutto, in questi pazienti, alle alterazioni elettrolitiche esistenti e in particolare a quelle del potassio. Queste alterazioni abbassano la soglia aritmogena degli anestetici locali, prolungano a livello della conduzione elettrica la refrattarietà e quindi rallentano la conduzione, predisponendo il miocardio a delle aritmie da rientro e quindi fibrillazioni, anche ventricolari, fino all’arresto cardiaco. Hanno inoltre un effetto inotropo negativo nel senso che riducono la capacità contrattile del miocardio sempre con lo stesso meccanismo.

Questa tabella ci fa vedere, raffrontate, le fasi che coinvolgono, sia il sistema nervoso centrale che il sistema cardiovascolare, le fasi progressive verso un aggravamento e quelli che sono i sintomi più frequenti. Come abbiamo detto prima, nella prima fase - a livello del sistema nervoso centrale - abbiamo formicolio, parestesie, intorpidimento, quindi secchezza delle fauci, difficoltà a parlare e un senso di irrequietezza. A livello cardiaco invece abbiamo soltanto palpitazioni, ci può essere una tachicardia. Successivamente i disturbi diventano sempre più importanti, quindi il paziente diventa soporoso, può avere dei movimenti quasi epilettiformi, subentra una tachicardia, l’aritmia è importante e difficoltà di ossigenazione, fino ad arrivare, nella fase terminale quando ormai l’intossicazione è ben conclamata – ci si augura di non arrivare mai a questa fase – al coma, all’arresto respiratorio, vomito, cianosi, brachicardia e arresto cardiaco.
Il trattamento della tossicità è legato anche al tipo di effetti che vediamo nel paziente. Fortunatamente, nella maggior parte dei casi, gli effetti tossici si limitano alle prime fasi di stato confusionale, qualche clonia, difficoltà di eloquio. Vengono trattati in maniera molto semplice: con l’ossigeno, verificando, controllando il paziente e aspettando che si risolva. Il problema si ha quando la tossicità coinvolge anche il sistema cardiovascolare anche perché, nel caso dell’arresto cardiaco da anestetici locali, si è visto che questo tipo di arresti è particolarmente refrattario a quelle che sono le normali manovre rianimatorie e questo pone in enorme difficoltà anche l’anestesista che si trova a dover affrontare una situazione di questo tipo.
La tossicità lieve viene trattata con ossigenoterapia, benzodiazepine, vasopressina o altri farmaci che possano mantenere la pressione arteriosa e correzione dell’acidosi metabolica.

Abbiamo, ultimamente, un’altra cartuccia al nostro fucile. A partire dal 2006 alcuni studi che non avevano nulla a che vedere con la tossicità degli anestetici, hanno indicato che l’infusione di lipidi, il classico Intralipid, aumenta la resistenza alla tossicità di anestetici locali e soprattutto la possibilità di successo nella rianimazione cardiopolmonare in pazienti con overdose di anestetici locali.
Durante alcuni studi sperimentali su cani e su ratti legati al problema dell’ischemia cardiaca, il dottor Weinberg, di cui poi parleremo, si accorse che somministrando anestetico locale per indurre asistolia in questi animali – che venivano trattati da un’infusione lipidica, perché così serviva per gli studi sull’ischemia – non riuscivano a indurre l’arresto cardiaco: era necessario utilizzare dosi molto più importanti, e, soprattutto, rianimando l’animale questi veniva rianimato con maggiore facilità. Quindi una scoperta assolutamente accidentale.
In questa diapositiva si vede il collega, Guy Weinberg, che ha istituito questo gruppo di riferimento mondiale a cui ci si riferisce sia per i trattamenti sia per dare notizia di casi in cui sia stato usato questo trattamento terapeutico con successo.
Dal momento che non si può fare sperimentazione sull’uomo per verificare se questa tecnica funzioni o meno, abbiamo preso per buono il risultato, anche perché la somministrazione di una dose di Intralipid che vedrete, non è in dose massiccia, si limita al massimo a 500 ml nel trattamento completo. Sicuramente non può dare nessun problema a un paziente che ha come alternativa un arresto cardiaco intrattabile e che quindi è destinato a morire.

Si ritiene che il meccanismo di azione sia legato alla formazione di una specie di micelle che tolgono, “strappano” l’anestetico locale dai recettori e lo inglobano formando piccole micelle a livello plasmatico.
Qui di seguito sono riportati due casi, così come li ho trovati in letteratura. Ci sono delle piccole omissioni, però sono in effetti molto suggestivi. Qui abbiamo il caso di un paziente di 58 anni che doveva fare un’artroscopia di spalla. E’ stato perfezionato un blocco del plesso brachiale interscalenico. Dopo 30 secondi – quindi verosimilmente una somministrazione intravascolare – il paziente presenta stato confusionale, convulsioni e arresto cardiaco. Vengono effettuate tutte le manovre di rianimazione cardiopolmonare senza alcun successo fino a quando arriva un anestesista che aveva sentito parlare di questa tecnica. Viene somministrato l’Intralipid, e si ha dopo alcuni secondi, la comparsa di un QRS. Dopo 15 secondi il ritmo diventa sinusale con polso palpabile e pressione rilevabile. Viene fatta infusione stabilizzante e il paziente viene stubato dopo 2 ore e mezzo senza esiti, con un ritmo sinusale regolare come se nulla fosse successo.
Nel secondo caso invece, si tratta di un paziente che giunge al pronto soccorso con un trauma dell’arto inferiore, quindi, in questo caso l’anestetico era stato fatto non come blocco ma come anestesia locale, come infiltrazione locale. Anche in questo caso comparsa di crisi tonico cloniche e perdita di coscienza, con asistolia. Veniva effettuata la rianimazione cardiopolmonare senza l’utilizzo dell’Intralipid. Dopo 35 minuti il paziente era ancora in arresto. A questo punto gli anestesisti coinvolti nell’evento cominciano la somministrazione dell’Intralipid così come viene indicato in letteratura, col bolo da 1,5 ml/kg, in seguito a un’infusione, continuando però le manovre rianimatorie perché è necessario che l’Intralipid inoculato per endovena venga poi messo in circolo dal massaggio cardiaco, altrimenti non servirebbe a nulla.

Dopo 5 minuti dall’utilizzo dell’Intralipid, veniva fatta una nuova valutazione del ritmo. A questo punto il paziente era in fibrillazione, quindi un ritmo defibrillabile convertito elettricamente e poi con ripristino del ritmo sinusale. Non so come questo paziente stesse dopo perché non era indicato nel caso riportato.
E questo è lo schema di somministrazione dell’Intralipid nel caso di arresto cardiaco.