Sindrome da attivazione macrofagica in corso di artrite ... · caratterizzata da linfocitosi...
Transcript of Sindrome da attivazione macrofagica in corso di artrite ... · caratterizzata da linfocitosi...
Sindrome da attivazione
macrofagica in corso di artrite
reumatoide
Dr. PAOLO ROSSI
Dipartimento di Medicina
A.O. Papa Giovanni XXIII
EMOFAGOCITOSI:
Per ematofagocitosi si intende la fagocitosi di
cellule ematopoietiche da parte di macrofagi
attivati che agiscono al di fuori dei normali
meccanismi di controllo del sistema immunitario
SINDROME EMOFAGOCITICA (Hemophagocytic lymphohistiocytosis (HLH)):
Sindrome caratterizzata da una patologica
attivazione del sistema immunitario risultante in
segni e sintomi di infiammazione «estrema».
È una entità clinica rara, potenzialmente fatale,
caratterizzata da febbre, pancitopenia,
splenomegalia e da emofagocitosi nel midollo
osseo, fegato e linfonodi.
SINDROME DA ATTIVAZIONE
MACROFAGICA (MAS):
Forma di sindrome emofagocitica secondaria a
malattie reumatiche.
Spesso complica l’artrite idiopatica giovanile
(sJIA); nell’adulto più spesso in associazione a
LES e alla malattia di Still dell’adulto (AOSD).
Meno frequentemente secondaria a AR,PM-DM,
SS, sarcoidosi …
Caso clinico: Paziente di 64 aa, maschio Imprenditore APR: 43 aa diagnosi di artrite reumatoide siero-negativa Soggiorno all’estero recente (ultimo anno): Togo Terapia domiciliare: MTX (10 mg/w) + LEF (20 mg/a giorni alterni)
Caso clinico: APP:
Da circa due settimane comparsa di astenia, inappetenza e
febbre ad andamento ingravescente con sudorazioni
abbondanti
Segnalato rapido calo ponderale (8 Kg nelle ultime due
settimane)
Terapia antibiotica empirica domiciliare (ciprofloxacina 500
mg x 2) con risoluzione della febbre dopo 6 giorni
Dopo 2 giorni dalla sospensione dell’antibiotico, ripresa
febbrile con brivido e puntate fino a 40°C
Caso clinico: 8/8/2009: ricovero Medicina d’Urgenza:
sensorio integro
EGA: pO2 80,5; pCO2 33
GB: 4060
PLT: 142.000
PCR: 5 mg/dl
ALT: 145 U/L
Caso clinico: 8/8/2009: ricovero Medicina d’Urgenza:
Rx torace: negativo
Ecografia addominale: modesta splenomegalia (13,5 cm).
Emocolture in corso (poi risultate negative)
Urinocoltura: negativa
Striscio per malaria: negativo
Ecocardiogramma: nei limiti
Caso clinico: 8/8/2009: ricovero Medicina d’Urgenza:
Durante la degenza persistenza della febbre (38-40°C),
tosse secca stizzosa e astenia marcata
Sospesa la terapia immunosoppressiva; terapia antibiotica
empirica con Rocefin 2 gr. EV + paracetamolo al bisogno
Caso clinico: dal 10/8/2009: ricovero Malattie Infettive:
persistenza di febbre elevata
rallentamento del sensorio
Hb:13.5; Ht: 40
GB: 4060 (N: 3.22; L:0.78)
PLT: 98.000
PCR: 9.3 mg/dl
AST: 90 U/L
ALT: 110 U/L
10/8/2009: trasferimento Malattie Infettive *
8/8 9/8 10/8
Leucociti 4.06 4.04 4.06
N 2.95 3.22
L 0.79 0.78
Hb 15,3 14.0 13,5
Ht 44 40,6 40
PLT 142 99 98
Proteine tot. 5.9
Albumina 3.43
ɣ-globuline 1.1
AST 78 90
ALT 145 101 110
Creatininemia 0.93 0.94 0.93
Esame urine N
Na 137 134 134
K 4.5 4.2 3.9
Fibrinogeno 399
PT INR 1.35 1.29
APTT ratio 1.42 1.56
LDH 520 654
PCR 5.0 7.7 9.3
Ferritinemia
Trigliceridi 255
CPK 40
Lattacidemia 1.5
Caso clinico: dal 10/8/2009: trasferimento Malattie Infettive:
11/8 - Rx torace: strie di disventilazione in sede basale
sinistra. Non addensamenti parenchimali né significativa
accentuazione dell’interstizio polmonare
13/8 – HRCT torace: qualche esilissima stria interstiziale
nel territorio ascellare anteriore del lobo superiore di
destra e nel territorio mantellare paramediastinico di
entrambi i lobi inferiori. Minimo ispessimento della pleura
parietale postero-inferiore destra
Caso clinico: dal 10/8/2009: trasferimento Malattie Infettive:
11/8 : RMN encefalo: negativo
11/8 : aptoglobina e test di Coombs dir. e indir. negativi
11/8 : folico e B12 nella norma
11/8 : ANA, anti-DNA, anti-ENA: negativi
11/8 : FR e anti-CCP negativi
11/8 : ACA e LAC negativi
Caso clinico: dal 10/8/2009: trasferimento Malattie Infettive:
11/8: sierologia x brucellosi/tifo: negativa
11/8: sierologia x rickettsiosi: negativa
11/8: sierologia x Mycoplasma pneumoniae e x Chlamydia
pneumoniae: negative
11/8: sierologia x HIV (ricerca Ag p24 e Ab HIV): negativa
11/8 : sierologia x HBV e HCV: negative
11/8 : sierologia su urine x Ag Legionella e S. pneumoniae
10/8/2009: degenza in Malattie Infettive
8/8 9/8 10/8 11/8 13/8 20/8
Leucociti 4.06 4.04 4.06 4.52 2.24
N 2.95 3.22 2.74 1.37
L 0.79 0.78 1.24 0,45
Hb 15,3 14.0 13,5 11,5 7
Ht 44 40,6 40 35,1 20,5
PLT 142 99 98 90 75
Proteine tot. 5.9 5.2
Albumina 3.43 2.83
ɣ-globuline 1.1 1.02
AST 78 90 85 128
ALT 145 101 110 88 133
Creatininemia 0.93 0.94 0.93 0.84 0.62
Esame urine N N
Na 137 134 134 133 136 138
K 4.5 4.2 3.9 3.6 3.9
Fibrinogeno 399 156
PT INR 1.35 1.29 1.30 1.44
APTT ratio 1.42 1.56 1.35
LDH 520 654 692 914
PCR 5.0 7.7 9.3 8.6 7.7
Sideremia 36 22
Ferritinemia 5855 8914
Trigliceridi 255 308 608
CPK 40
Lattacidemia 1.5
Caso clinico: dal 10/8/2009: ricovero Malattie Infettive:
persistenza di febbre elevata
rallentamento del sensorio
EGA: pO2 80,5; pCO2 33
Hb:7; Ht: 20.5
GB: 2240
PLT: 75.000
PCR: 7.7 mg/dl
ferritinemia: 8914
AST: 128 U/L ALT: 133 U/L
Caso clinico:
febbre ≥ 38.5°C
compromissione sensorio
modesta splenomegalia
iperferritinemia (8914 ng/mL)
anemia + piastrinopenia *
possibile iperpiressia da farmaco (reazione
avversa alla leflunomide? polmonite da MTX?)
malattia di Still dell’adulto
Ipotesi diagnostiche:
Hyperferritinemic Syndrome:
sepsi
malattia di Still dell’adulto
sindrome da attivazione macrofagica
The Hyperferritinemic Syndrome: macrophage activation syndrome, Still’s disease, septic shock and catastrophic antiphospholipid syndrome
Rosário C, Zandman-Goddard G, Meyron-Holtz EG, D'Cruz DP, Shoenfeld Y.
BMC Med. 2013 Aug 22;11:185.
Malattia di Still dell’adulto:
Per la diagnosi dello Still dell’adulto si utilizzano vari criteri classificativi ma ad oggi il più usato resta ancora quello di Yamaguchi (1992) Criteri maggiori 1. Febbre > 39°C intermittente per almeno una settimana 2. Artralgie da almeno 2 settimane, fugace, non erosiva 3. Eruzione maculo papulosa rosea sincrona con la febbre 4. Leucocitosi (>10.000) con neutrofilia Criteri minori 1. Faringodinia 2. Linfoadenopatia e/o splenomegalia 3. Aumento transaminasi e LDH 4. ANA e FR negativi Necessari almeno 5 criteri, di cui almeno 2 maggiori in assenza dei criteri di esclusione: Infezioni (sepsi) Neoplasie (linfomi) Connettiviti (PAN, AR).
Caso clinico: – ipotizzata MAS: richiesto aspirato midollare – già in corso sierologia per virus erpetici
21/8: esame citologico aspirato midollare
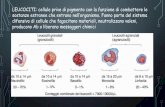
Serie granuloblastica: normale/ridotta rappresentazione; maturazione normale Serie eritroblastica: normale/ridotta rappresentazione; maturazione normale Megacariociti: normali/ridotti; maturazione normale Linfociti: normali Plasmacellule: normali Anomalie: sono presenti alcune forme di emofagocitosi Formula leucocitaria: N66, E2, L27, M5
Caso clinico: Aspirato midollare:
colorazione ematossilina-eosina:
Attività fagocitica nei confronti di eritrociti ed eritroblasti
Caso clinico: 11/8: consulenza tossicologia: leflunomide picco
plasmatico 6-12 ore, emivita 11 giorni (range 4-28):
consigliato wash-out con colestiramina (alternativamente
wash-out con carbone attivato)
11/8: avviato wash-out della colestiramina (8 g di
colestiramina x 3 volte al giorno per 11 giorni)
22/8: avviata terapia steroidea con prednisone 50 mg/die
8/8 9/8 10/8 11/8 13/8 20/8 22/8 24/8 25/8 27/8 29/8 30/8 31/8 2/9
Leucociti 4.06 4.04 4.06 4.52 2.24
Avvio
tera
pia
stero
idea co
n p
redniso
ne 5
0 m
g/d
ie
3.32 10.35 5.48 7.76 9.35 8.97
N 2.95 3.22 2.74 1.37 7.48 3.26 3.56 2.97
L 0.79 0.78 1.24 0.45 2.35 3.55 4.61 rari
elementi
linfocitoidi
5.17
Hb 15,3 14.0 13,5 11,5 7 7,6 8,1 8,3 11,8 11,9
Ht 44 40,6 40 35,1 20,5 23 24,3 25,1 36,2 37,8
PLT 142 99 98 90 75 110 134 157 104 176 153
Proteine tot. 5.9 5.2
Albumina 3.43 2.83
ɣ-globuline 1.1 1.02
AST 78 90 85 128 128 96 80
ALT 145 101 110 88 133 133 112 127
Creatininemia 0.93 0.94 0.93 0.84 0.62 0.62 0.64 0.72 0.73 0.67 0.72
Esame urine N N
Na 137 134 134 133 136 138 138 139 138 138
K 4.5 4.2 3.9 3.6 3.9 3.9 4.1 4.2 4.2
Fibrinogeno 399 156 256
PT INR 1.35 1.29 1.30 1.44 1.14 1.30 1.21
APTT ratio 1.42 1.56 1.35 1.35
LDH 520 654 692 914 914 651 551 552
PCR 5.0 7.7 9.3 8.6 7.7 7.7 3.6 2.2 1.6 1.4 0.7
Ferritinemia 5855 8914 5914 1707 1321 1517
Trigliceridi 255 308 608 308 261 299 328
CPK 40
Lattacidemia 1.5
CMV-DNA cp/ml 29400 190100 38800
IgM anti-CMV +
IgG anti-CMV +
EBV-DNA
GEq/100.000 mon.
823
IgM anti-EBV -
IgG anti-EBV +
Caso clinico: 22/8: avviata terapia steroidea con prednisone 50 mg/die:
pronto miglioramento soggettivo e progressivo rapido
miglioramento dei dati di laboratorio
24/8: positività della ricerca del genoma di CMV nel sangue
nella misura di 29400 cp/mL: avviata terapia anticitomegalica
(ganciclovir a dose di attacco)
Caso clinico: Si otteneva la completa scomparsa dalla iperpiressia, il
recupero della normale cenestesi e la riduzione degli indici di
flogosi (alla dimissione ferritinemia pari a 1321 ng/ml, PCR =
0.7 mg/dl)
Alla dimissione emocromo con modesta anemia
normocromica e normocitica e formula leucocitaria
caratterizzata da linfocitosi assoluta; da segnalare nel
sangue la presenza del genoma di EBV nella misura di 823
Geq/100.000 mononucleati
Caso clinico:
Diagnosi di dimissione:
Sindrome da attivazione macrofagica secondaria a
riattivazione di infezione da virus erpetici (CMV e EBV) in
paziente con artrite reumatoide in trattamento farmacologico
immunosoppressivo
Terapia domiciliare consigliata:
Deltacortene 25 mg 1 + ½ cp al giorno
Lansoprazolo 30 mg x 2 al giorno
Valcyte (450 mg) 2 cpr x 2 al giorno per altri 8 giorni
Natecal D3 1 + 1 cp al giorno.
Colestiramina 2 bustine 4 volte al giorno per ancora due
giorni
SINDROME EMOFAGOCITICA iperattivazione macrofagica incontrollata proliferazione, migrazione ed infiltrazione dei macrofagi attivati nei vari organi “storming” citochinico
SINDROME EMOFAGOCITICA: Forme primitive Forme secondarie La diagnosi differenziale tra le due varianti è di grande importanza nell’impostare l’iter terapeutico
SINDROME EMOFAGOCITICA:
Forme primitive
Difetti genici delle proteine della sinapsi immunologica (pattern secretorio e citolitico, es. perforina e granzyme) conducono ad un’attivazione persistente dei macrofagi e dei linfociti T citotossici
Familiari (FHL): autosomiche recessive 5 forme (FHL 1-5) Associate a sindromi genetiche (es. XLP1e2; sdr. di Chediak-Higashi)
SINDROME EMOFAGOCITICA:
Forme secondarie
Associazione con:
Infezioni (es. EBV) Neoplasie (es. LNH, HD) Post - trapianto (CMV, HSV) Malattie autoimmuni/autoinfiammatorie (MAS) Tuttavia evidenze crescenti suggeriscono la presenza di una base genetica (eterozigosi o polimorfismi) anche per queste forme.
Infezioni e farmaci sono i fattori trigger più frequentemente coinvolti: agendo da soli o inserendosi su condizioni predisponenti innescano la sindrome emofagocitica Adult haemophagocytic syndrome
Manuel Ramos-Casals, Pilar Brito-Zerón, Armando López-Guillermo, Munther A Khamashta, Xavier Bosch
The Lancet, Volume 383, Issue 9927, Pages 1503-1516
SINDROME EMOFAGOCITICA:
Presentazione clinica
Segni clinici + biologici + citologici:
- febbre prolungata - citopenia bilineare o pancitopenia; - epatomegalia - splenomegalia - emofagocitosi (spesso non presente alla diagnosi)
SINDROME EMOFAGOCITICA:
Presentazione clinica
Altri segni:
- rash cutaneo - encefalopatia, neuropatie periferiche - coinvolgimento oculare - sintomi respiratori - alterazioni di laboratorio: coagulopatia, iperferritinemia, ipertrigliceridemia, ipofibrinogemia, ipertransaminasemia
SINDROME EMOFAGOCITICA:
Segni clinici
354 patients 1992-2003
775 patients 1974-2011
Ramos-Casals et al. Lancet 2014
103 patients 2014 Chine
Li et al. Medicine 2014
162 patients 2014
France Riviere et al. Am J Med 2014
età 49 39 ± 17 48 [QR 35-62]
febbre 90% 96% 96% 98%
splenomegalia 60% 69% 79% 65%
epatomegalia 60% 67% 65% 65%
adenomegalie 40% 33% 53% 55%
interessamento polmonare < 10% 42% nr nr
interessamento neurologico 4-20% 25% 13% nr
interessamento cutaneo 30% 18% nr nr
SINDROME EMOFAGOCITICA:
Dati di laboratorio
354 patients 1992-2003
775 patients 1974-2011
Ramos-Casals et al. Lancet 2014
103 patients 2014 Chine
Li et al. Medicine 2014
anemia 60% 80% 59%
piastrinopenia 80% 80% 86%
leucopenia 45% 70% 77%
↓ fibrinogeno 45% 60% 61%
↑ trigliceridi nr 69% 88%
↑ ferritinemia 95% 90% 98%
iponatremia nr 78% nr
citolisi e/o colestasi 70% 57% - 70% 84%
↑ LDH nr 78% 99%
Sindrome da attivazione macrofagica
- febbre elevata e persistente - epato-splenomegalia - citopenie - ipertrigliceridemia - coagulopatia DIC-like - emofagocitosi
Sindrome emofagocitica:
2 tappe:
- la diagnosi di MAS - la diagnosi della causa della MAS
Cause secondarie di MAS dell’adulto:
- immunosoppressione (neoplasie, trattamenti immunosoppressivi, HIV …) presente nel 50-70%
+ - “trigger” (infezioni, ad es. EBV)
ASPETTI TERAPEUTICI DELLA
SINDROME EMOFAGOCITICA:
IAHS: Infection associated
hemophagocytic syndrome
VAHS: Virus-associated
hemophagocytic syndrome
MAHS: Malignancy-associated
hemophagocytic syndrome
LAHS: Lymphoma-associated
hemophagocytic syndrome
Sindrome emofagocitica dell’adulto:
- 50% dei pz richiede degenza in terapia intensiva (Riviere et al. Am J Med 2014, Ramos-Casals et al Lancet 2014)
354 patients
1992-2003
1109 patients 1974-2011
Ramos-Casals et al. Lancet 2014
103 patients 2014
Chine Li et al. Medicine 2014
162 patients 2014
France Riviere et al. Am J Med 2014
62 patients 2014
Mayo Clinic USA Parikh et al. Mayo Clin proc. 2014
Sopravvivenza 50% 60% 25% 80% a 30 gg
60% globale
35%
Fattori prognostici sfavorevoli: - forma associata a patologia neoplastica - età avanzata - piastrinopenia
Sindrome emofagocitica:
- terapia sintomatica - controllo dell’agente causale - chemio-immunoterapia di induzione
- nessuno studio prospettico nell’adulto - solo studi retrospettivi
Sindrome emofagocitica (1):
Terapia sintomatica:
- trasfusione di GRC e PLT - correzione alterazioni idro-elettrolitiche - antibioticoterapia (se neutropenia febbrile)
Sindrome emofagocitica (2):
Soppressione dell’agente causale:
- chemioterapia se neoplasia - terapia anti-infettiva se eziologia infettiva
Sindrome emofagocitica (3):
Chemio-immunoterapia di induzione:
- immunosoppressori - agenti citotossici
- steroidi ad alte dosi (boli di metil-prednisolone) - IgEV (oggi meno utilizzate) - ciclosporina - ciclofosfamide - biologici (anti-IL6 x AOSD, RTX x forme EBV +) - etoposide (VP16): protocollo HLH-94 - trapianto midollo allogenico
ASPETTI PRATICI SINDROME
EMOFAGOCITICA:
pensare a questa diagnosi: citopenie febbrili, contesto
sepsi-like
confermare la diagnosi: ferritinemia↑, citologia, altri
elementi (organomegalie, ↑ trigliceridi, ↑ LDH, ↓
fibrinogeno)
ricercare l’eziologia: anamnesi (immunosoppressione, neoplasia, malattia autoimmune)
ricerca agenti infettivi (virus erpetici!)
biopsie (aspirato midollare, adenomegalie)
ANA, anti-DNA, terapie recenti
terapia in funzione della eziologia e della severità clinica



























































![3HU TXHVWH VXH SHFXOLDULWj WURYD LQGLFD]LRQH … · (Sistema Reticolo Endoteliale) ed il potere di proteolisi dei macrofagi. La cumarina è in grado di aumentare l'ossigenazione tissutale](https://static.fdocumenti.com/doc/165x107/5c66809009d3f20f218c59ce/3hu-txhvwh-vxh-shfxoldulwj-wuryd-lqglfdlrqh-sistema-reticolo-endoteliale.jpg)



![Emocromo lezione [modalità compatibilità] · 2017-01-12 · 18 Contengono RNA (colorazioni ... con 5.000.000 di emazie, ... GRANULOCITOSI LINFOCITOSI Leucocitosi . 39 CAUSE DI NEUTROFILIA](https://static.fdocumenti.com/doc/165x107/5c6a2fac09d3f20f298c3047/emocromo-lezione-modalita-compatibilita-2017-01-12-18-contengono-rna.jpg)




