Ruolo del Tecnico nel contouring e nella fusione di ... · Ruolo del Tecnico nel contouring e nella...
Transcript of Ruolo del Tecnico nel contouring e nella fusione di ... · Ruolo del Tecnico nel contouring e nella...

Ruolo del Tecnico nel contouringe nella fusione di immagini.
Esperienza del nostro CentroMaurizio Bertodatto
Ospedale Civile di Ivrea S.C. diRadioterapia
Torino maggio 2015

Ieri come oggi
• Si dava indicazione sulla base di un esame istologico
• Si informava il paziente del rischio dovuto alla esposizione adalte dosi
• Si usavano radiazioni ionizzanti a elevata energia
• Si usavano dei collimatori per focalizzare il fascio radiante
• Si cercava di alleviare i sintomi legati agli effetti collateralidelle radiazioni
Ieri come oggi
• Si dava indicazione sulla base di un esame istologico
• Si informava il paziente del rischio dovuto alla esposizione adalte dosi
• Si usavano radiazioni ionizzanti a elevata energia
• Si usavano dei collimatori per focalizzare il fascio radiante
• Si cercava di alleviare i sintomi legati agli effetti collateralidelle radiazioni
Introduzione

..ma
non si riusciva a risparmiare in modo adeguato dall’irradiazionei tessuti sani e questo portava ad una limitazione della doseerogata al tumore
Introduzione

Organi a rischio (OAR): tutti quei tessuti sani,interposti tra il fascio radiante e il volume tumorale, cheidealmente non vorremmo irradiare e la cui presenzalimita fortemente la dose erogata al tumore
Organi a rischio (OAR): tutti quei tessuti sani,interposti tra il fascio radiante e il volume tumorale, cheidealmente non vorremmo irradiare e la cui presenzalimita fortemente la dose erogata al tumore
Introduzione

Un po’ di storia….Un po’ di storia….

1895: Wilhelm Konrad Röntgen scoprì i Raggi X e quasicontemporaneamente venne dimostrato che la cute ad essi espostaandava incontro a dermatite.
1896: Antoin Henri Bequerel scoprì la radioattività naturaledell’uranio
1898: i cuniugi Curie scoprirono le proprietà radioattive del radio edel polonio.
1896-1899: il medico di Chicago Emil Grubbe trattò, per la primavolta, con le radiazioni una paziente affetta da tumore al seno.
1901: Henri Becquerel e Pierre Curie intuirono che le radiazioniemesse dal radio avevano proprietà di interazione simili a quelle deiraggi X.
1895: Wilhelm Konrad Röntgen scoprì i Raggi X e quasicontemporaneamente venne dimostrato che la cute ad essi espostaandava incontro a dermatite.
1896: Antoin Henri Bequerel scoprì la radioattività naturaledell’uranio
1898: i cuniugi Curie scoprirono le proprietà radioattive del radio edel polonio.
1896-1899: il medico di Chicago Emil Grubbe trattò, per la primavolta, con le radiazioni una paziente affetta da tumore al seno.
1901: Henri Becquerel e Pierre Curie intuirono che le radiazioniemesse dal radio avevano proprietà di interazione simili a quelle deiraggi X.
Un po’ di storia….

Agli inizi de XX sec. (e fino al 1935) si riteneva che le radiazioniionizzanti naturali avessero addirittura proprietà “rinvigorenti” ebattericide
Un po’ di storia….

Un po’ di storia….

1903: si riconobbe che l'esposizione ai raggi X induceva sterilità nellecavie animali.
1904: si segnalarono le prime anemie e le prime leucopenie dovute ad unaesposizione eccessiva ai raggi X.
1920: si descrissero le lesioni tumorali dovute a incorporazione disostanze radioattive.
Anni ’20: H. J. Muller dimostrò che i raggi X e i raggi gamma causavanomutazioni geniche e cromosomiche che potevano essere trasmesse allaprogenie.
Un po’ di storia….
1920: si descrissero le lesioni tumorali dovute a incorporazione disostanze radioattive.
Anni ’20: H. J. Muller dimostrò che i raggi X e i raggi gamma causavanomutazioni geniche e cromosomiche che potevano essere trasmesse allaprogenie.

1955: Tzuzuki osservò che tra i sopravvissuti ai bombardamenti diHiroshima e Nagasaki si erano osservati diversi casi di leucemia.Negli anni seguenti si notò l'aumento della frequenza di altre formetumorali maligne nei sopravvissuti.
1957: Brown e Doll notarono un aumento della frequenza di leucemietra le cause di morte di pazienti trattati con röntgenterapia perpatologie non tumorali.
Attorno al 1960: vennero fatte le prime stime circa le probabilità diammalarsi di tumore maligno radioindotto in seguito all'assorbimentod'una dose unitaria di radiazioni sul corpo intero.Esisteva quindi una proporzionalità tra dose e probabilità di effettitardivi.
Un po’ di storia….
1957: Brown e Doll notarono un aumento della frequenza di leucemietra le cause di morte di pazienti trattati con röntgenterapia perpatologie non tumorali.
Attorno al 1960: vennero fatte le prime stime circa le probabilità diammalarsi di tumore maligno radioindotto in seguito all'assorbimentod'una dose unitaria di radiazioni sul corpo intero.Esisteva quindi una proporzionalità tra dose e probabilità di effettitardivi.

…… per quanto riguarda la Radioterapia?
Un po’ di storia….
…… per quanto riguarda la Radioterapia?

Nel 1991 Emami e collaboratori pubblicarono un articolo in cui e’ statarivisitata in modo esaustivo la dose di tolleranza dei tessuti sanibasandosi su un’ampia review di letteratura.In tale articolo si correlava la dose che determinava un rischio dicomplicanze pari al 5% (TD5/5) ed al 50% entro i 5 anni (TD50/5) con lafrazione di tessuti sani irradiata (1/3, 2/3 o l’intero organo).
Le casistiche di riferimento comprendevano pazienti trattati contecniche 2D.
Nel 1991 Emami e collaboratori pubblicarono un articolo in cui e’ statarivisitata in modo esaustivo la dose di tolleranza dei tessuti sanibasandosi su un’ampia review di letteratura.In tale articolo si correlava la dose che determinava un rischio dicomplicanze pari al 5% (TD5/5) ed al 50% entro i 5 anni (TD50/5) con lafrazione di tessuti sani irradiata (1/3, 2/3 o l’intero organo).
Le casistiche di riferimento comprendevano pazienti trattati contecniche 2D.
Un po’ di storia….
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Grazie a continui studi è stato possibile quindi individuare dei cut off didose riferiti a volumi di OAR (constraints) oltre i quali gli effetticollaterali tardivi si presentano con una maggiore frequenza.
Negli ultimi venti anni l’uso dell’istogramma dose volume (DVH),disponibile nella pianificazione 3D, ha consentito la quantificazioneaccurata della percentuale di volume di tessuto che riceve unadeterminata dose.
Grazie a continui studi è stato possibile quindi individuare dei cut off didose riferiti a volumi di OAR (constraints) oltre i quali gli effetticollaterali tardivi si presentano con una maggiore frequenza.
Negli ultimi venti anni l’uso dell’istogramma dose volume (DVH),disponibile nella pianificazione 3D, ha consentito la quantificazioneaccurata della percentuale di volume di tessuto che riceve unadeterminata dose.
Un po’ di storia….
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Danni da RadiazioniDanni da Radiazioni

Danni somatici deterministici:
• la frequenza e la gravità variano con la dose
• è individuabile una dose di soglia
• il periodo di latenza è solitamente breve
Danni somatici deterministici:
• la frequenza e la gravità variano con la dose
• è individuabile una dose di soglia
• il periodo di latenza è solitamente breve
Danni da radiazioni

Danni somatici stocastici:
• non richiedono il superamento di una dose-soglia per la loro comparsa• sono di tipo probabilistico• la frequenza della loro comparsa aumenta con la dose• hanno lunghi periodi di latenza• la loro gravità non dipende dalla dose ricevuta
Danni genetici stocastici:• si manifestano nella progenie degli individui irradiati
Danni somatici stocastici:
• non richiedono il superamento di una dose-soglia per la loro comparsa• sono di tipo probabilistico• la frequenza della loro comparsa aumenta con la dose• hanno lunghi periodi di latenza• la loro gravità non dipende dalla dose ricevuta
Danni genetici stocastici:• si manifestano nella progenie degli individui irradiati
Danni da radiazioni

Danni Acuti
Possono insorgere nel corso dellaradioterapia o entro 90 giorni dal suotermine
…… per quanto riguarda la Radioterapia?
Possono insorgere nel corso dellaradioterapia o entro 90 giorni dal suotermine
TENDONO AD ESSERE REVERSIBILI
Danni da radiazioni

Danni Tardivi
Possono insorgere da 3 mesi sino a molti annidopo la fine della radioterapia
…… per quanto riguarda la Radioterapia?
Possono insorgere da 3 mesi sino a molti annidopo la fine della radioterapia
TENDONO AD ESSERE IRREVERSIBILI
Danni da radiazioni

L’evoluzione tecnica e tecnologica delle apparecchiaturededicate alla Radioterapia ha notevolmente ridotto il rischiodi danni ai tessuti sani
L’evoluzione tecnica e tecnologica delle apparecchiaturededicate alla Radioterapia ha notevolmente ridotto il rischiodi danni ai tessuti sani
Danni da radiazioni

CobaltoOrtovoltaggi
Danni da radiazioni

Cobalto LINAC
Danni da radiazioni

LINAC LINAC multileaf
Danni da radiazioni

LINAC multileaf LINAC multileaf+IGRT
Danni da radiazioni

LINAC multileaf+IGRT Tomoterapia
Danni da radiazioni

Profili e imaging 2D
Danni da radiazioni

Imaging 3D
Danni da radiazioni

Potenza di calcolo
Danni da radiazioni

Schermi standard
Danni da radiazioni

Schermi personalizzati
Danni da radiazioni

Collimatori Multileaft
Danni da radiazioni

TSRM
1918 2015
Danni da radiazioni

Tutto ciò ha portato a una “escalation” di dose con una inevitabilerishiesta dell’aumento della precisione
Danni da radiazioni

La radiosensibilitάLa radiosensibilitά

Radiosensibilitά: suscettibilità di tessutinormali o patologici a subire l’azione delleradiazioni α, β, γ e X.
La radiosensibilità
Radiosensibilitά: suscettibilità di tessutinormali o patologici a subire l’azione delleradiazioni α, β, γ e X.

Esistono organi :
• Fortemente radiosensibili (occhio, ovaio, testicolo)
• Mediamente radiosensibili (intestino tenue, cuore, polmone)
• Poco radiosensibili (ossa, muscoli, grossi vasi)
Esistono organi :
• Fortemente radiosensibili (occhio, ovaio, testicolo)
• Mediamente radiosensibili (intestino tenue, cuore, polmone)
• Poco radiosensibili (ossa, muscoli, grossi vasi)
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Alcuni organi sono responsabili di funzioni vitali e per talemotivo devono mantenere la propria funzionalità dopo iltrattamento radiante (tronco cerebrale, midollo, polmone,cuore)
Altri assicurano funzioni non vitali ma la loro preservazionepermette di mantenere una buona qualità della vita dopo iltrattamento (ghiandole salivari, intestino, occhio, ossa)
Alcuni organi sono responsabili di funzioni vitali e per talemotivo devono mantenere la propria funzionalità dopo iltrattamento radiante (tronco cerebrale, midollo, polmone,cuore)
Altri assicurano funzioni non vitali ma la loro preservazionepermette di mantenere una buona qualità della vita dopo iltrattamento (ghiandole salivari, intestino, occhio, ossa)
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Ogni organo va considerato come costituito da sottounità dotatedi un’organizzazione particolare:
Organi con strutture in serie (midollo, tubo digestivo, nervi):la distruzione di una sotto-unità dell’organo altera tutta lafunzione di quest’organo (come l’anello di una catena).Una dose elevata su un piccolo volume è pertanto tossica
Ogni organo va considerato come costituito da sottounità dotatedi un’organizzazione particolare:
Organi con strutture in serie (midollo, tubo digestivo, nervi):la distruzione di una sotto-unità dell’organo altera tutta lafunzione di quest’organo (come l’anello di una catena).Una dose elevata su un piccolo volume è pertanto tossica
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Organi con strutture in parallelo (polmone, rene, fegato,parotide):l’organo è costituito da sotto-unità indipendenti tra loro.
La funzione dell’organo è alterata quando un certo numero disotto-unità vengono distrutte.L’organo magari nel suo insieme è molto sensibile all’irradiazione,ma una dose elevata su un piccolo volume è tollerabile
Organi con strutture in parallelo (polmone, rene, fegato,parotide):l’organo è costituito da sotto-unità indipendenti tra loro.
La funzione dell’organo è alterata quando un certo numero disotto-unità vengono distrutte.L’organo magari nel suo insieme è molto sensibile all’irradiazione,ma una dose elevata su un piccolo volume è tollerabile
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Organi con strutture in serie-parallelo (coronarie, miocardio,retto):
La radiosensibilità

Esistono delle variabili che generalmente sonocorrelate al:
• Trattamento
• Ospite
• Organo
Tutti i tessuti “tollerano” le radiazioni ionizzanti sempre allostesso modo?
Esistono delle variabili che generalmente sonocorrelate al:
• Trattamento
• Ospite
• Organo
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Variabili correlate al trattamento
• Frazionamento
• Dose totale
• Dose rate
• Tempo complessivo di trattamento
Variabili correlate al trattamento
• Frazionamento
• Dose totale
• Dose rate
• Tempo complessivo di trattamento
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Variabili correlate al trattamento
• Energia del trattamento
• Volume di trattamento
• L’utilizzo di una chemioterapia concomitante,radioprotettori o altri modificatori biologici
• L’intervallo tra i cicli di radioterapia in pazienti chedevono essere sottoposti a un secondo ciclo ditrattamento radiante
Variabili correlate al trattamento
• Energia del trattamento
• Volume di trattamento
• L’utilizzo di una chemioterapia concomitante,radioprotettori o altri modificatori biologici
• L’intervallo tra i cicli di radioterapia in pazienti chedevono essere sottoposti a un secondo ciclo ditrattamento radiante
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Variabili legate all’ospite
• Co-morbidità (ad esempio diabete epatologie vascolari)
• Risposta dell’ospite alle radiazioni el’età del paziente
Variabili legate all’ospite
• Co-morbidità (ad esempio diabete epatologie vascolari)
• Risposta dell’ospite alle radiazioni el’età del paziente
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Variabili correlate all’organo
• Compromissione o perdita della funzionalità di un organo pre-irradiato
• Sviluppo di tossicità acuta severa
• Variazioni anatomiche di radiosensibilità all’interno di un organo
• Organizzazione gerarchica dell’organo (se il danno colpisce solouna parte dell’organo o tutto l’organo)
Variabili correlate all’organo
• Compromissione o perdita della funzionalità di un organo pre-irradiato
• Sviluppo di tossicità acuta severa
• Variazioni anatomiche di radiosensibilità all’interno di un organo
• Organizzazione gerarchica dell’organo (se il danno colpisce solouna parte dell’organo o tutto l’organo)
La radiosensibilità
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Dose di tolleranzaDose di tolleranza

La dose di tolleranza agli OAR puo’ essere formulata come:
D max di X Gy
significa che la dose massima erogata all’organo deve in ognipunto dell’organo essere inferiore o uguale a X Gy
Esempio, per il midollo spinale D max di 45 Gy significa chenessuna porzione del midollo deve ricevere più di 45 Gy.
La dose di tolleranza agli OAR puo’ essere formulata come:
D max di X Gy
significa che la dose massima erogata all’organo deve in ognipunto dell’organo essere inferiore o uguale a X Gy
Esempio, per il midollo spinale D max di 45 Gy significa chenessuna porzione del midollo deve ricevere più di 45 Gy.
Dose di tolleranza
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

La dose di tolleranza agli OAR puo’ essere formulata come:
Vx ≤ Y %
dove la dose di X Gy ( Vx ) non deve essere erogata in più delY% di volume dell’OAR
Esempio: il polmone V20 ≤ 35%, che significa che la dose di 20Gy non deve essere erogata in più del 35% del volume polmonare(sano o funzionale).
La dose di tolleranza agli OAR puo’ essere formulata come:
Vx ≤ Y %
dove la dose di X Gy ( Vx ) non deve essere erogata in più delY% di volume dell’OAR
Esempio: il polmone V20 ≤ 35%, che significa che la dose di 20Gy non deve essere erogata in più del 35% del volume polmonare(sano o funzionale).
Dose di tolleranza
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

L’ Istogramma Dose Volume (DVH) è attualmente, graziealle dosimetrie in 3D, il metodo più completo per descriverela dose di tolleranza agli OAR
Dose di tolleranza
Da Associazione Italiana di Radioterapia Oncologica:
“Organi a rischio e constrains di dose” G. Mantello

Contouring organi a rischioContouring organi a rischio
Contouring organi a rischio

Per calcolare la dose che gli OAR ricevono essi devonoessere individuati e segnalati al sistema preposto per ilcalcolo.
Contouring organi a rischio

Esitono diversi softwares dedicati al contouring (OncentraAnatomy, Pinnacle, Eclipse etc.)………………………..
Contouring organi a rischio

Su tutte le immagini TAC (fatte senza mdc), medianteun opportuno software, si contornano le strutture chesi vogliono risparmiare dalla irradiazione aggiungendoeventualmente un margine che tenga contodell’incertezza della loro posizione e movimento.
Contouring organi a rischio

Alcuni organi modificano le loro dimensioni per ragioni fisiologiche
Contouring organi a rischio

… altri le modificano per “contingenze anatomiche”…
Contouring organi a rischio

… altri non le modificano affatto
Contouring organi a rischio

Contouring organi a rischio

Contouring organi a rischio

Contouring organi a rischio

Contouring organi a rischio

Contouring organi a rischio

Su tutte le immagini TAC, mediante software dedicato, sicontornano quei volumi anatomici (Volumi Bersaglio) che sivogliono irradiare aggiungendo eventualmente un margineche tenga conto dell’incertezza della loro posizione emovimento.
Contouring organi a rischio

• Il volume tumorale visibile macroscopicamente (GrossTumor Volume – GTV)
• Un volume che include un margine di sicurezza perl’infiltrazione microscopica della malattia (ClinicalTarget Volume – CTV)
• Un volume ancora più ampio che include i margini disicurezza per il movimento degli organi e l’incertezza nelriposizionamento del paziente a ogni seduta ditrattamento (Planning Target Volume – PTV).
• Il volume tumorale visibile macroscopicamente (GrossTumor Volume – GTV)
• Un volume che include un margine di sicurezza perl’infiltrazione microscopica della malattia (ClinicalTarget Volume – CTV)
• Un volume ancora più ampio che include i margini disicurezza per il movimento degli organi e l’incertezza nelriposizionamento del paziente a ogni seduta ditrattamento (Planning Target Volume – PTV).
Contouring organi a rischio

Di fondamentale importanza è la precisione delcontornamento
Maggiore è la precisione con cui viene contornata unastruttura anatomica più realistica è la stima di dose che
viene calcolata
Di fondamentale importanza è la precisione delcontornamento
Maggiore è la precisione con cui viene contornata unastruttura anatomica più realistica è la stima di dose che
viene calcolata
Contouring organi a rischio

Imaging e fusioni di immagini inRadioterapia

L’evoluzione tecnologica ha reso disponibili in campo mediconumerose tecniche (tomografiche) di imaging che
forniscono informazioni complementari sui tessuti viventi
Informazione morfologica
Informazione metabolico-funzionale
Imaging e fusione
Da Sghedoni-Fioroni: “Fusioni di immagini PET, CT,MR: dalla clinica alle applicazioni avanzate”

Lo scopo della Fusione di immagine è quello di combinarevisivamente le informazioni che provengono da diverse modalitàper aumentare le potenzialità documentali di ciascuna di esse
Le immagini RM hannomiglior contrasto per i
tessuti molli
Le immagini CTvisualizzano meglio l’osso
e fornisconoinformazioni sulla
densità elettronica
La sinergia delle variemodalità permette disuperare i limiti di ognuna diesse e arricchiscel’applicazione clinica
Le immagini CTvisualizzano meglio l’osso
e fornisconoinformazioni sulla
densità elettronica
La sinergia delle variemodalità permette disuperare i limiti di ognuna diesse e arricchiscel’applicazione clinica
Le immagini PETcontengono informazioni
metaboliche
Imaging e fusione
Da Sghedoni-Fioroni: “Fusioni di immagini PET, CT,MR: dalla clinica alle applicazioni avanzate”

Per fusione di immaginequindi si intende unatecnica che:
• permette, dall’unione didue metodiche di imagingdiverse, di fornireinformazioni aggiuntivenon deducibili dall’analisidelle singole immagini dipartenza
Per fusione di immaginequindi si intende unatecnica che:
• permette, dall’unione didue metodiche di imagingdiverse, di fornireinformazioni aggiuntivenon deducibili dall’analisidelle singole immagini dipartenza
Imaging e fusione
Da Sghedoni-Fioroni: “Fusioni di immagini PET, CT,MR: dalla clinica alle applicazioni avanzate”

La Fusione di immagini non crea nuove immagini!
Imaging e fusione

Tutto ciò si può realizzare (con limitazioni che dipendono in genere dallemetodiche di imaging utilizzate e dai distretti anatomici in esame) solo sele immagini sono:
• digitali
• in un formato (es. DICOM) checontenga informazionigeometriche delle immaginistesse (dimensione del pixel,spessore degli strati, valore delFOV, etc.)
Prima di essere “fuse” leimmagini delle duemetodiche devono essereCO-REGISTRATE
• digitali
• in un formato (es. DICOM) checontenga informazionigeometriche delle immaginistesse (dimensione del pixel,spessore degli strati, valore delFOV, etc.)
Prima di essere “fuse” leimmagini delle duemetodiche devono essereCO-REGISTRATE
Imaging e fusione
Da Sghedoni-Fioroni: “Fusioni di immagini PET, CT,MR: dalla clinica alle applicazioni avanzate”

CO-REGISTRAZIONE: processo in grado di creare unarelazione tra due datasets di immagini mono o multi-modali (es. TC di centratura e altro imaging) grazie allatrasformazione delle coordinate di uno dei due datasets(altro imaging)
Co-registrazione

Le immagini cliniche possono essere co-registrate in maniera:
• Mentale
• Hardware
• Software
Le immagini cliniche possono essere co-registrate in maniera:
• Mentale
• Hardware
• Software
Co-registrazione

Gli studi anatomici sono osservati fianco a fianco.Il medico cerca di correlare le due immagini nellasua mente.
Ma:
• notevole variabilità tra gli osservatori
• dipende dall’abilità e dall’esperienza
• facile in 2D, complesso in 3D
Co-registrazione mentale
Gli studi anatomici sono osservati fianco a fianco.Il medico cerca di correlare le due immagini nellasua mente.
Ma:
• notevole variabilità tra gli osservatori
• dipende dall’abilità e dall’esperienza
• facile in 2D, complesso in 3D
Co-registrazione

La pura registrazione hardware tra immagini multimodali non è possibile, poichérichiederebbe l‘esistenza di un sistema di detezione unico in grado di registraredue tipologie di immagini diverse nello stesso momento.Oggi ciò che si avvicina maggiormente alla registrazione hardware è la PET/TC ola SPECT/TC dove un apparecchio presenta una TC e un sistema di rilevazione(PET o SPECT) accoppiati.
Il tipo di registrazione che questi sistemi sfruttano non è basato sullecaratteristiche dell'immagine ma sulla coincidenza spaziale dei due “pacchetti” didati acquisiti.
Co-registrazione hardware
La pura registrazione hardware tra immagini multimodali non è possibile, poichérichiederebbe l‘esistenza di un sistema di detezione unico in grado di registraredue tipologie di immagini diverse nello stesso momento.Oggi ciò che si avvicina maggiormente alla registrazione hardware è la PET/TC ola SPECT/TC dove un apparecchio presenta una TC e un sistema di rilevazione(PET o SPECT) accoppiati.
Il tipo di registrazione che questi sistemi sfruttano non è basato sullecaratteristiche dell'immagine ma sulla coincidenza spaziale dei due “pacchetti” didati acquisiti.
Co-registrazione

Un software dedicato registra e fonde a posteriori dueset di immagini
Co-registrazione software
Se i parametri geometrici dei due esami non cambiano (condividono lo stessosistema di coordinate) le immagini vengono co-registrate automaticamentedal sistema di elaborazione dei piani di trattamento.
Un esempio : TC in bianco + TC con mezzo di contrasto fatte in manierasequenziale dallo stesso scanner.
Co-registrazione

Se i parametri geometrici dei due esami cambiano (non condividono lo stessosistema di coordinate) devono essere allineati.
Perchè le immagini possano essere ricondotte a parametri dimensionali comuni, ènecessario che contengano alcune fondamentali informazioni su:
• campionamento tridimensionale• dimensione del pixel• spessore della sezione
Co-registrazione software
Se i parametri geometrici dei due esami cambiano (non condividono lo stessosistema di coordinate) devono essere allineati.
Perchè le immagini possano essere ricondotte a parametri dimensionali comuni, ènecessario che contengano alcune fondamentali informazioni su:
• campionamento tridimensionale• dimensione del pixel• spessore della sezione
Co-registrazione

Poiché i dati vengono acquisiti da apparecchiature differenti (TC, RM, PET) inmomenti diversi, l'orientamento delle immagini è spesso sconosciuto.
Le immagini devono quindi essere "mappate" voxel per voxel in un sistematridimensionale di riallineamento tenendo conto di alcuni riferimenti spazialiquali:
• fattore scalare• matrice di rotazione• vettore di traslazione
Co-registrazione software
Poiché i dati vengono acquisiti da apparecchiature differenti (TC, RM, PET) inmomenti diversi, l'orientamento delle immagini è spesso sconosciuto.
Le immagini devono quindi essere "mappate" voxel per voxel in un sistematridimensionale di riallineamento tenendo conto di alcuni riferimenti spazialiquali:
• fattore scalare• matrice di rotazione• vettore di traslazione
Co-registrazione

La co-registrazione software è:
• l’unico metodo che permette di superare problemi tecnici dovuti allamancanza di apparecchiature ibride
• l’unica possibilità in assenza di apparecchiature dedicate
• l’unica tecnica che si può applicare «a posteriori»
Co-registrazione software
La co-registrazione software è:
• l’unico metodo che permette di superare problemi tecnici dovuti allamancanza di apparecchiature ibride
• l’unica possibilità in assenza di apparecchiature dedicate
• l’unica tecnica che si può applicare «a posteriori»
Co-registrazione

In base al livello di interazione tra software e operatore si hanno tretipologie principali di procedure:
• Manuale
• Semi-automatica
• Automatica
Metodi di co-registrazione software
In base al livello di interazione tra software e operatore si hanno tretipologie principali di procedure:
• Manuale
• Semi-automatica
• Automatica
Co-registrazione

Prevede la sovrapposizione di due esami attraverso un software dedicato in baseai comandi dell'operatore, il quale manualmente sposta i due volumi fino a farlicorrispondere.
Co-registrazione manuale
• Procedura estremamente dispendiosain termini di tempo.
• Non può essere applicata se leimmagini hanno fattori scalaridifferenti.
• Procedura estremamente dispendiosain termini di tempo.
• Non può essere applicata se leimmagini hanno fattori scalaridifferenti.
Co-registrazione

Si basa sul rilevamento di reperi riconoscibili in entrambi gli esamidestinati alla fusione (caratteristiche geometriche).
• Markers esterni
• Markers interni
Co-registrazione semi-automatica
Si basa sul rilevamento di reperi riconoscibili in entrambi gli esamidestinati alla fusione (caratteristiche geometriche).
• Markers esterni
• Markers interniLandmark
Co-registrazione

Markers esterni:si applicano sul paziente alcuni markers di materiale visibile su entrambe lemodalità che si vogliono registrare. Grazie a un software gli strati in cui sonovisibili i markers vengono fatti corrispondere.
Co-registrazione semi-automatica
Markers interni:in mancanza di riferimenti esterni è possibile registrare le immagini sfruttandola corrispondenza di reperi anatomici.
Co-registrazione

La differenza principale dagli altri metodi di registrazione consistenella non dipendenza da punti o forme riportate sull'immagine ma davalori matematici intrinseci nelle immagini.
Poiché esami eseguiti conmetodiche diverse (ex. TC eMR) descrivono la medesimaanatomia, allora deve esistereuna “mutua informazione” fra idatasets di immagini
Co-registrazione automatica (mutua informazione)
Co-registrazione
Poiché esami eseguiti conmetodiche diverse (ex. TC eMR) descrivono la medesimaanatomia, allora deve esistereuna “mutua informazione” fra idatasets di immagini

Co-registrazione rigidaQualsiasi trasformazione viene applicatauniformemente ad ogni pixel checostituisce l’immagine.Con la registrazione si riallineano i diversisistemi spaziali mediante la stima diparametri di trasformazione geometrica:• fattore scala• matrice di rotazione• vettore di traslazione
Co-registrazione rigidaQualsiasi trasformazione viene applicatauniformemente ad ogni pixel checostituisce l’immagine.Con la registrazione si riallineano i diversisistemi spaziali mediante la stima diparametri di trasformazione geometrica:• fattore scala• matrice di rotazione• vettore di traslazione
Co-registrazione deformabileQuesta tecnica prima allinea aree di analogadensità delle due serie di dati, quindideforma o “stira” le immagini B peradattarle alla forma dell’immagini A.
Co-registrazione

FUSIONE DI IMMAGINI: “sintesi, in un singolodatset, di due o più segnali appartenenti a differentidatasets di immagini”
FUSIONE DI IMMAGINI: “sintesi, in un singolodatset, di due o più segnali appartenenti a differentidatasets di immagini”
Fusione di immagini

La principale difficoltà legata alla fusione di immagini è garantirel’identico posizionamento del paziente durante i vari esami.
Il problema della riproducibilità di posizionamento a voltedipende direttamente dall'apparecchiatura utilizzata (es. lettino pianoe lettino concavo)
Limiti
La principale difficoltà legata alla fusione di immagini è garantirel’identico posizionamento del paziente durante i vari esami.
Il problema della riproducibilità di posizionamento a voltedipende direttamente dall'apparecchiatura utilizzata (es. lettino pianoe lettino concavo)
Fusione di immagini

Cardiologia
Radiologia diagnostica
Oncologia
Radioterapia
• corretta valutazione delle aree metabolicamente attive nell'ambito diuna lesione• comparazioni tra esami pre e post operatori• maggiore accuratezza nella individuazione degli OAR• maggiore accuratezza nella individuazione dei volumi bersaglio
Applicazioni
Cardiologia
Radiologia diagnostica
Oncologia
Radioterapia
• corretta valutazione delle aree metabolicamente attive nell'ambito diuna lesione• comparazioni tra esami pre e post operatori• maggiore accuratezza nella individuazione degli OAR• maggiore accuratezza nella individuazione dei volumi bersaglio
Fusione di immagini

Esperienza del nostroCentro

Servizio Radioterapia Ivrea
Staff Medico : 1 Responsabile del Servizio + 3 Medici
Staff Fisico : 2 Fisici Sanitari + 1 Fisico Specializzando
Staff Tecnico : 1 Coordinatore + 7 Tecnici di Radiologia
Staff Amministrativo : 2 Amministrativi + 1 Ausiliario
Servizio Radioterapia Ivrea
Staff Medico : 1 Responsabile del Servizio + 3 Medici
Staff Fisico : 2 Fisici Sanitari + 1 Fisico Specializzando
Staff Tecnico : 1 Coordinatore + 7 Tecnici di Radiologia
Staff Amministrativo : 2 Amministrativi + 1 Ausiliario
Esperienza del nostro Centro

Apparecchiature
2 Acceleratori Lineari ( Varian – Elekta )
1 TAC Simulatore
6 Stazioni ONCENTRA Masterplan
1 Stazione Pinnacle
4 Stazioni Eclipse
7 Stazioni “Record and Verify” ARIA
1 Irradiatore per sacche ematiche
Apparecchiature
2 Acceleratori Lineari ( Varian – Elekta )
1 TAC Simulatore
6 Stazioni ONCENTRA Masterplan
1 Stazione Pinnacle
4 Stazioni Eclipse
7 Stazioni “Record and Verify” ARIA
1 Irradiatore per sacche ematiche
Esperienza del nostro Centro

Nel nostro centro il contouring degli organi a rischio e la fusione diimmagini (da circa 5 anni) viene eseguito da due Tecnici Sanitari diRadiologia Medica.
La loro scelta si è basata su:
• adesione volontaria
• periodo di prova
• indicazione del personale medico
La loro scelta si è basata su:
• adesione volontaria
• periodo di prova
• indicazione del personale medico
Esperienza del nostro Centro

Criticità• Formazione del personale (assistita, autodidatta, necessita tempi lunghi)
Esperienza del nostro Centro

• Avere una postazione dicontornamento riservata al personaletecnico
• i tecnici dedicati non sono staccatidalla routine (problemi durante i periodidi ferie, malattie etc.)
Criticità
• Avere una postazione dicontornamento riservata al personaletecnico
• i tecnici dedicati non sono staccatidalla routine (problemi durante i periodidi ferie, malattie etc.)
Esperienza del nostro Centro

Vantaggi
L’impiego del Tecnico di radiologia nelle operazioni di contouring e fusioni diimmagini ha portato:
• una crescita professionale del personale tecnico
• una alternativa alla routine quotidiana
• alla velocizzazione delle operazioni di contornamento
• un importante aiuto al personale medico
Vantaggi
L’impiego del Tecnico di radiologia nelle operazioni di contouring e fusioni diimmagini ha portato:
• una crescita professionale del personale tecnico
• una alternativa alla routine quotidiana
• alla velocizzazione delle operazioni di contornamento
• un importante aiuto al personale medico
Esperienza del nostro Centro

• alla formazione sul campo di altri colleghi(Aosta)
• corso ECM (teorico-pratico) grazie alcontributo della Rete Oncologica
Vantaggi
• alla formazione sul campo di altri colleghi(Aosta)
• corso ECM (teorico-pratico) grazie alcontributo della Rete Oncologica
Esperienza del nostro Centro

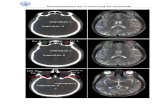
• Studio osservazionale prospetticomulticentrico della tossicità intestinale,ematologica e urinaria da irradiazionedell’area linfonodale pelvica (IHU WPRTTOX) nel tumore della prostata.
– Valutare la tossicità ematologica neipazienti con carcinoma prostaticosottoposti a radioterapia
– Vengono identificate le ossa piattedel bacino e valutata, pre e postradioterapia,la componentecorpuscolata del sangue.
Vantaggi
– Valutare la tossicità ematologica neipazienti con carcinoma prostaticosottoposti a radioterapia
– Vengono identificate le ossa piattedel bacino e valutata, pre e postradioterapia,la componentecorpuscolata del sangue.

Bibliografia
Associazione Italiana di Radioterapia Oncologica:“Organi a rischio e constrains di dose” G. Mantello
Sghedoni-Fioroni: “Fusioni di immagini PET, CT, MR: dalla clinica alleapplicazioni avanzate”
Riccardo Ragona: “Fusioni delle immagini in Radioterapia”
Lucignani- Del Sole: “Tecniche di fusioni di immagine”
F. Martinelli: “Il TSRM e le nuove frontiere dell’ “imaging”
Associazione Italiana di Radioterapia Oncologica:“Organi a rischio e constrains di dose” G. Mantello
Sghedoni-Fioroni: “Fusioni di immagini PET, CT, MR: dalla clinica alleapplicazioni avanzate”
Riccardo Ragona: “Fusioni delle immagini in Radioterapia”
Lucignani- Del Sole: “Tecniche di fusioni di immagine”
F. Martinelli: “Il TSRM e le nuove frontiere dell’ “imaging”