LE BRONCHIECTASIE Cecilia Calabrese - sunhope.it · L’infezionecronicizza ma resta isolata al...
Transcript of LE BRONCHIECTASIE Cecilia Calabrese - sunhope.it · L’infezionecronicizza ma resta isolata al...
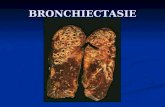
Definizione
Le bronchiectasie sono dilatazioni abnormi e permanenti dei bronchi
conseguenti ad un’alterazione strutturale delle loro pareti.
Si associano ad una sindrome clinica di tosse, espettorato ed infezione
bronchiale .
Esse rappresentano la conseguenza di patologie diverse ed
eterogenee, tuttavia si manifestano con fenomeni clinici ed andamenti
evolutivi comuni
Epidemiologia
• Scarse stime di prevalenza ed incidenza
• Costituzione del registro europeo delle bronchiectasie (EMBARC) che
potrà fornire un quadro epidemiologico più dettagliato
• La loro prevalenza viene considerata in decremento grazie alle campagne
di vaccinazione e all’uso di antibiotici.
• Tuttavia, recenti studi epidemiologici testimoniano un trend in crescita
legato alla maggiore diffusione della TC del toracae ad alta risoluzione
PRIMITIVE• già osservabili alla nascita (b. congenite, rare, nella sede di difetti anatomici)
Malformazioni broncopolmonari
• insorte a distanza di tempo dalla nascita, ma dovute ad una condizione di meiopragia delle parete bronchiale esistente sin dalla nascita
Alterazioni del supporto cartilagineo: S Williams Campbell
Alterazioni delle componenti muscolari ed elastiche:
S Mounier-Kuhn Tracheobroncomegalia idiopatica )
S Ehlers-Danlos
Altre
S turpine Lemoine (B + ectasia esofagea + fistola esofago-tracheale + malformazioni costali )
S. di Young: B + azoospermia ostruttiva + infezioni sino-bronchiali ricorreneti
Deficit dell’Immunita Umorale
Ipogammaglobulinemia comune variabile
Deficit isolati di IgA
Deficit di alfa 1 antitripsina
Sindromi discinetiche ciliari primitive:
L’alterazione della struttura tubulare dellle ciglia determina
alterazione della clearance muco-ciliare, ristagno di
secrezioni e bronchiectasie
Si possono associare rinosinusiti, salpingiti e sterilità nei
maschi (ipomobilità degli spermatozoi la cui coda possiede
la medesima struttura delle ciglia)
Sindrome di kartagener : (situs viscerum inversus,
bronchiectasie agenesia o ipoplasia dei seni frontali)
Fibrosi cistica
•Malattia genetica più diffusa nella razza bianca (1: .2500 -1:3000 nati)
•AR
•Mutazioni del gene, localizzato sul braccio lungo del cromosoma 7, che
codifica per una proteina denominata CFTR (Cystic fibrosis transmembrane
conductance regulator), presente a livello della membrana apicale delle
cellule epiteliali, che funziona principalmente come un canale del cloro la cui
direzione dipende dalla specifica funzione del tessuto epiteliale interessato.
•Nell’epitelio respiratorio e intestinale la direzione del flusso è dal citoplasma
verso il lume mentre nel tubulo delle ghiandole sudoripare avviene dal lume
del tubulo al citoplasma
•A livello delle gh sudoripare l’errato assorbimento di cloro e sodio
determina un aumento della concentrazione di sale nel sudore
Diagnosi:
•Test del sudore (stimolazione delle ghiandole sudoripare con pilocarpina)
cloro sodurale > 60 mEq/L
e/o
• presenza di 2 mutazioni associate a FC
Descritte 5 classi di mutazioni
•La mutazione più frequente è la delezione di 3 paia di basi che codificano per la fenilalanina localizzata
in posizione 508 (Δ f 508)
Identificate più di 1800 mutazioni. Le mutazioni di classe I, II e III sono definite severe e si associano ad
insufficienza pancreatica. Quelle di classe IV e V sono lievi, non vi è insuff pancreatica, diagnosi tardiva e
decorso piu mite
Assente sintesiBlocco nella
maturazione
Difetto nella
regolazione
Ridotta
conduttanza
Ridotta sinteso
Cl-
Il difetto consiste nell’assente o alterata secrezione di Cl a livello della
superficie epiteliale respiratoria e intestinale combinata con un eccessivo
assorbimento di Sodio. Cio determina la presenza di muco disidratato e
vischioso con conseguente riduzione della clearance muco-cilare.
A livello polmonare si hanno infezioni ricorrenti e successiva colonizzazione cronica da microganismi quali
Pseudomonas aeruginosa. Trasformazione in un fenotipo detto “mucoide”: le colonie batteriche sono
immerse in un biofilm che conferisce resistenza agli antibatterici e alle difese cellulari e perdita di invasività .
L’infezione cronicizza ma resta isolata al polmone.
A livello polmonare si instaura un circolo vizioso tra infezione ed infiammazione con accumulo di neutrofili
nella mucosa e nel lume bronchiale e sviluppo di bronchiectasie con sviluppo di bronchiectasie
LA FIBROSI CISTICA
•Malattia genetica
•Multi-organo
•Colpisce gli epiteli secernenti
•Malattia cronica e progressiva
Senopolmonari
● Infezioni ● ABPA● Sinusite● Poliposi nasale
● ABPA● Emottisi, Pneumotorace● Sinusite, poliposi nasle, anosmia
Gastrointestinali
● Ileo da meconio ● Insufficienza pancreatica● Prolasso rettale
● DIOS● Intussucezione● Steatosi epatica, fibrosi biliare● Prolasso rettale
● DIOS● Intussucezione● Fibrosi biliare, cirrosi● Adenocarcinoma
Renali, endocrini, altri
● Disidratazione● Alcalosi metabolica ipocloremica iponatriemica
● Calcoli renali● Alcalosi metabolica ipocloremica iponatriemica
● Pubertà ritardata, osteoporosi,
CFRD● Calcoli renali, insufficienza renale● CBAVD● Artrite, vasculiti● Alcalosi metabolica ipocloremica iponatriemica
SECONDARIE a processi che possono colpire direttamente la parete dei bronchi causando la deformazione
a patologie parenchimali (atelettasia, fibrosi) che determinano la retrazione e la distorsione dei bronchi
•Alterazioni infiammatorie broncopolmonari (pevalentemente infezioni)
•Stenosi anatomiche bronchiali (cicatriziali, da corpo estraneo,
da compressione estrinseca
•Alterazioni fibrosanti dell’interstizio
•Malattie sistemiche: Artrite reumatoide
Lupus eritematoso sistemico
Sindrome di Sjogren
Malattie infiammatorie croniche intestinali
Patogenesi (concorrono 2 fenomeni)
1) Fenomeni lesivi dell’integrità della parete bronchiale
Cole: Eur J Respir Dis Suppl 1986: 147:6-15
Reclutamento di granulociti neutrofili
Rilascio di proteasi
Circolo vizioso
Riduzione della clearance muco-cilaire
Ristagno di secrezioni
Patogenesi:2) Fenomeni meccanici
Operanti dall’esterno del bronco stesso per TRAZIONE :
• da esiti cicatriziali di territori parenchimali contigui
• atelettasia (S. del lobo medio conseguente ad adenopatie
mediastiniche per effetto sul bronco conseguente
all’elevato ritorno elastico delle strutture interstiziali retratte
e per le elevate pressioni di insufflaione per la bassa
compliance)
Operante all’interno del bronco per PULSIONE dovuta al ristagno delle
secrezioni, corpo estraneo, vegetazioni
Clinica
Tosse
Emissione abbondante di secreto mucoprurulento (soprattutto
al mattino al risveglio e favorito da particolari decubiti)
Emoftoe ( per fenomeni degenerativi della parete bronchiale e
per neoformazione di vasi)
Dispnea
E. O. ronchi e rantoli in corrispondenza della sede della lesione
RADIOLOGIA:RX TORACE
• “ROTAIE DEL TRAM”: linearità parallele da inspessimento delle vie aeree
• OPACITA’ TUBULARI:bronchi intasati di muco,opacità ad anello,spazi cistici talora con livello idroaereo
• AUMENTO DISEGNO POLMONARE
• RX NORMALE
Diagnosis
• HRTC → gold standard (stable phase), thin section < 1 mm
• Underlying cause
• Disease severity and risk of progression:
dilated bronchi
bronchial wall
thickening
“tree – in – bud”
pattern
cysts
lack of tapering
HRTC → gold standard (stable phase), thin section < 1 mm
• Dilatazione delle vie aeree (linee parallele o immagini anulari)
• Diametro bronhiale interno 1.5 > dell’a.polmonareadiacente
• Mancata progressiva riduzione del diametro delle vie aeree dal centro alla periferia
• Presenza di secrezioni a stampo (albero in fiore)
• Disposizione a grappolo
Cylindrical bronchiectasis
dilatazione uniforme che interessa ampi tratti di bronchi : il profilo del bronco è regolare
Varicose bronchiectasis
alternanza di dilazioni erestringimenti, simulando l’aspetto di vene varicose
Cystis / saccular bronchiectasis
dilatazione circosritta ma consistente del lume bronchiale. Possono essere tanto
numerose da formare dei “grappoli”. Sono le piu frequenti nell’adulto
Le bronchiectasie prevalgono ai lobi inferiore, particolarmente
il sinistro
Nella Fibrosi cistica e nelle micobatteriosi atipiche prevalgono
ai lobi superiori
1. Emocromo completo con formula leucocitaria: Immunodeficienze I o IINeoplasie ematologiche
2. Immunoglobuline sieriche : (IgG, IgA, IgM )
2-8% Immunodeficienza comune variabile
3. Dx di Aspergillosi broncopolmonare allergica ; IgE sieriche totali
Ig specifiche per aspergillus
IgE pecifiche or skin prick tests per Aspergillus
ERS GUIDELINES | E. POLVERINO ET AL.
Underlying cause
Storia di asma
Eosinofili ematici > 500 cell/mmc
HRTC: BRONCHIECTASIE CENTRALI
✓IGE SIERICHE totali> 500 IU/ml
✓IgE specifiche o prick positivi Aspergil.Fumigatus
✓IgG positivi Aspergil.Fumigatus
ASPERGILLOSI BRONCOPOLMONARE ALLERGICA
Underlying cause
4. esame dell’espettorato ( per batteri, micobatteri e funghi)diagnosi
➢ monitoraggio “We suggest as a minimum that patients should have
a sputum sample sent when clinically stable once per year“
“Chronic airway infection: Two or more isolates of the same organism at least 3 months apart in 1 year “
Underlying cause
4. esame colturale dell’espettorato
Br J Radiol 2013;86:20120209.
Sintomi: tosse, febbricola, emoftoe, perdita di
peso
Diagnosi
Criteri radiologici: malattia polmonare
cavitaria e/o tree in bud
+
Isolamento di Micobatteri atipici
nell’espettorato in almeno tre campioni di
espettorato (o in un campione di BAL)
L’isolamento in assenza di cavitazioni è indice
di colonizzazione e non va trattato ma
monitorato
MICOBATTERIOSI ATIPICHE
Underlying cause
5. Test per la fibrosi cisticafibrosis
➢Test del sudore
➢Analisi genetica delle mutazione del CFTR
•Giovane età
•Storia di malassorbimento, pancreatite
•Storia di infertilità nei M
•Storia di infezione da Pseudomonas
aeruginosa, Staphilococco aureo, Micobatteri
non tubercolari
•Bronchiectasie predominanti ai lobi superiori
•Storia di rinosinusite cronica con o senza polipi
nasali
6. Testing for primary ciliary dyskinesia➢nasal nitric oxide,
➢transmission electron microscopy
➢genetic testing
▪History of neonatal respiratory distress or
neonatal intensive care admittance in term
infants
▪persistent wet cough since childhood,
▪situs anomalies (Kartagener)
▪congenital cardiac defects,
▪nasal polyposis and/or chronic rhinosinusitis,
chronic middle ear disease with or without
hearing loss
Underlying cause
7. alpha1-antitrypsin deficiency presence of basal emphysema
early onset of airflow obstruction
8. Autoantibodies evidence of connective tissue disease
by history and physical examination➢ Reuma test ➢ Anti-citrullina
Underlying cause
Diagnosis
• HRTC → gold standard (stable phase), thin section < 1 mm
• Underlying cause
• Disease severity and risk of progression:
• Spirometry
• DLCO
• 6 minutes walking tets
• Gas analysis
• Sputum analysis
Pulmonary exacerbation in adults with bronchiectasis: a
consensus definition for clinical research
ean Respiratory Journal 2017
A person with bronchiectasis with a deterioration in three or more of the following key symptoms for
at least 48 h: cough; sputum volume and/or consistency; sputum purulence; breathlessness and/or
exercise tolerance; fatigue and/or malaise; haemoptysis
AND a clinician determines that a change in bronchiectasis treatment is required.
•key targets for therapy
•associated with increased airways and systemic inflammation and progressive lung damage .
• associated with worse quality of life, daily symptoms, lung function decline, and mortality .
Despite current treatment approaches, European registry data shows that approximately 50% of European
bronchiectasis patients have two or more exacerbations per year and one third require at least one
hospitalisation per year.
Bronchiectasis Severity Score (calculated from results of the above criteria)
0- 4 Mild Bronchiectasis
1 year outcomes: 0 – 2.8 % mortality rate, 0 – 3.4 % hospitalisation rate
4 year outcomes: 0 – 5.3 % mortality rate, 0 – 9.2 % hospitalisation rate
5 – 8 Moderate Bronchiectasis
1 year outcomes: 0.8 – 4.8 % mortality rate, 1.0 – 7.2 % hospitalisation rate
4 year outcomes: 4 % – 11.3 % mortality rate, 9.9 – 19.4 % hospitalisation rate
9 + Severe Bronchiectasis
1 year outcomes: 7.6 % – 10.5 % mortality rate, 16.7 – 52.6 % hospitalisation rate
4 year outcomes: 9.9 – 29.2 % mortality, 41.2 – 80.4 % hospitalisation rate
After each step it is recommended to repeat sputum sampling for Pseudomona aeruginosa and
to progress to the next step if the culture remains positive