L’UTENZA DELLE UNITA’ SPINALI: PROBLEMATICHE … · Obiettivi specifici e personalizzati ......
Transcript of L’UTENZA DELLE UNITA’ SPINALI: PROBLEMATICHE … · Obiettivi specifici e personalizzati ......

L’UTENZA DELLE UNITA’ SPINALI: PROBLEMATICHE EMERGENTI
Tiziana RedaelliUnità Spinale Unipolare
Ospedale Niguarda Ca’Granda
Milano
ROMA
12-13 Novembre 2010

Cosa ne pensano le USU ?
SONDALO
Gestione delle complicanze
La “manutenzione”nel tempo
MONTECATONE
Aumento lesioni NT
TORINO
Gestione delle complicanze
FIRENZE
Aumento SCI età geriatrica
Aumento complicanze in SCI inveterateROMA
Aumento SCI età geriatrica
Aumento lesioni cervicali

Come sta cambiando l’utenzadelle Unità Spinali?
• Età pediatrica
• Età geriatrica
• Complicanze
• Lesioni cervicali
• Ventilati
• Lesioni incomplete
• Disagio sociale
• Lesioni non traumatiche
• Stranieri

Demographic profile of new traumatic SCI:change and stability over 30 years.
Arch Phys Med Rehabil 2004,85
Fonte: National SCI data baseN.pts: 30532 dal 1973 al 2003
Sesso: M/F 4/1 (> n°F per aumento aspettativa di vita e modifiche ruolo sociale)
Livello: aumento lesioni cervicali dal 53,5% al 56%
ASIA: non significative modificazioni:
Tetra incompleto 30,6%
Para completo 26,1%
Tetra completo 23,4%
Para incompleto 19,2%
VMI/24h: dal 2,3% al 6,6%
Età media al trauma: incremento di 9 anni
Mortalità ridotta sia in acuto che dopo dimissione ed aumento Sopravvivenza

“ Demografic characteristics after traumatic and non traumatic SCI: a retrospective comparison study”.
Spinal cord, 2010
� Cause più frequenti: stenosi del canale, tumori, mieliti, malattie infettive
� Lesioni generalmente incomplete
� Prevalenza di paraplegie vs tetraplegie nei NT
� Minore incidenza delle complicanze:
• LDP: 27% T e 7,9% NT
• TVP: 6,3% T e 5,3% NT
� Outcome T e NT simili

Demographic characteristics after traumatic and non-traumatic spinal cordinjury: a retrospective comparison study
Spinal Cord 2010
A B C D E
Traumatic SCI(n)
94 18 8 7 0
Non-traumatic SCI(n)
12 9 10 6 1
ASIA at admission ( 165 pts from ’96 to 2008)

Demographic chacarteristics after traumatic and non-traumatic spinal cordinjury: a retrospective comparison study
Spinal Cord 2010
MEDICAL COMPLICATION
Traumatic SCI (%) Non Traumatic SCI (%)
Urinary tract infection 65 50
Pressure ulcers 27.6 7.9
Neuropathic pain 19.6 26.3
Spasticity 17.3 7.9
DVT 6.3 5.3

Complications following SCI: occurence and risk factors in a longitudinal study during and after in-patient rehabilitation.
J Rehabil Med 2007,39
Complicanze più frequenti (212 pts)
Dolore neuropatico e muscolo-scheletrico
Lesioni da pressione
Spasticità
Infezioni vie urinarie
Fattori di rischio:
• Età
• Obesità
• Livello di lesione
• Completezza lesione

Casistica 2009USU di Milano
Gestione Peri-intervento Follow-up
Respiratorie Urinarie
Decubiti Spasticità
Riabilitazione Altro
54
Acuti
75
Complicanze
25
14
7
34
8
6 8

2005. 2006. 2007. 2008. 2009. 2010*.0
10
20
30
40
50
60
70
80
90
100
110
120
130
140
150
160
complicanze
acuti
84
126130
126 129
95
anno
n.
di
pa
zie
nti
Ricoveri USU

Aspettativa di vita in pz in VMI
• De Vivo (95): pz 30 a. 23,6 anni ( 2 anni dalla lesione)
• De Vivo (99): pz 25 a. 28,5 anni ( 5 anni dalla lesione)
• Shavelle(06): pz 30 a. 18,6 anni
Netto incremento della sopravvivenza nel primo anno dalla lesione
Ruolo fattori quali: età, tempo dalla lesione, livello neurologico, grado di completezza della lesione

JSCM 2006

Cause di decesso
• Infezioni respiratorie acute 31%
• Cardiopatie 15%
• Setticemia 12%
• Arresto respirartorio 12%
• Eventi esterni 10%
• Malattie gastroenteriche 6%
• Embolia polmonare 4%
• Malattie cerebrovascolari 4%
• Tumori 2%
R M Shavelle. 2006




“Survival after short or long-term ventilation after acute SCI: a single centre 25 year retrospective study.”
Spinal Cord 2010
Sopravvivenza media
Giovani con Pace maker diaframmatico
1,8 anni maggiore dei soggetti trattati con ventilazione
invasiva classica
10,5 anni se ventilati
19,3 anni se weaned
a 31-45
+18,4 anni se ventilati
+ 22,1 anni se weaned
a < 30
a > 45
8,3 anni se ventilati
11 anni se weaned
Causa di morte prevalente è respiratoria

Giugno 2002/Aprile 2010
157
(n 7)
(n 1)
domiciliati pediatrici
istituzionalizzati pediatrici
Pazienti in Ventilazione Meccanica 24h/24h
15 7

DISCHARGE TEAM
La figura che coordina il team deve necessariamente avereanche competenze relative alla gestione respiratoria

“The training run”
Paziente in camera degenza
CG solo osservatore
Paziente in carrozzina
CG opera con supervisione
Paziente fuori dalla camera degenza
Completamento training CG
Dimissione giornaliera
Training correlato ai bisogni dei CG ed operatori territorio
“Stage” nell’appartamento pre dimissioni
Solo supervisione / “emergenza”
Domiciliazione
Nurse
OT
Ph
ysio
thera
pis
t
MD
Territorio

Equipe multiprofessionale ed interdisciplinare
Obiettivi specifici e personalizzati
Percorso condiviso con paziente e famiglia
Training
Programma dimissione
Team
• Per step progressivi
• Verifiche risultati acquisiti

Il Piano di TRAINING

“ Elderly SCI ”
� N° SCI di anni 70 o più è aumentato negli ultimi 30 anni
dal 4,2% al 15%
� Eziologia prevalente: CADUTE
� Cause favorenti: �Osteoporosi
�Patologie degenerative del rachide
�Incidenti stradali
� Mortalità in acuto : 3,2% in età adulta, 27,7% età geriatrica
� Mortalità dopo 1 anno: 5,4% in età adulta, 44,4% in età
geriatrica
� Nel 2040 il 20% della popolazione avrà più di 65 anni !!

0-10
11-2
0
21-3
0
31-4
0
41-5
0
51-6
0
61-7
0
71-8
0
0
5
10
15
20
25
30
35
40
45
50
55
non traumaticitraumatici
range di età
n. d
i p
azie
nti 0-
1011
-20
21-3
0 31
-40
41-5
0 51
-60
61-7
0 71
-80
0
25
50
75
100
range di età
%d
i p
azie
nti
Ricoveri USU:1-01-05/31-08-10

Apparato respiratorio:
- Sindromi restrittive/ostruttive ed OSAS
SCI and AGINGTerry Winkler 2008
Apparato cardiovascolare:
-Aumento incidenza complicanze del 200%
In genere pts SCI hanno tendenza a sviluppare le complicanze tipiche
dell’invecchiamento in modo più precoce rispetto alla popolazione generale
Apparato Muscoloscheletrico:
- Dolore AS da overuse e sindromi da intrappolamento 70%
- Fratture di femore (picco fra 1 e 9 anni dalla lesione)
Apparato gastroenterico:
Elevata incidenza neoplasie del colon
Apparato tegumentario:
30% sviluppa LDP a 20-30 anni dalla lesione

Perché tante complicanze?
Aumentata richiesta prestazioni nelle ADL
Ridotto training “strutturato”
Mancanza guida nel self-care
Patologia da “Overuse”
(più frequenti in soggetti soli)
Ridotta attenzione verso misure
preventive

Lesioni incomplete
� Scarse evidenze scientifiche sulle basi del recupero
•Incertezza nella prognosi
•Limiti nella definizione del progetto e programma riabilitativo
•Quando e come la dimissione
•Il proseguimento delle cure
•La gestione della incertezza dal punto di vista psicologico
•La disponibilità di tecnologie avanzate e le evidenze scientifiche
?

Il recupero “ spontaneo”
ASIA A 80-90% rimane completo
ASIA B circa il 50% recupera il cammino
ASIA C circa il 75% recupera il cammino
Aspettative dei pazienti:
- Obiettivo: cammino preponderante
- Limiti nella comunicazione della prognosi

Effectiveness of robot assisted gait training in persons with SCI: a systematic review
Swinnen E, et al. J Rehabil Med 2010
Focus: effetto del training con sistema
robotizzato (Lokomat) sull’outcome
funzionale correlato al cammino.

In riferimento alla ICF:
� “impairments in body function”: riduzione della spasticità; miglioramento dello score motorio
� “limitation in daily activity”: velocità del cammino, resistenza, simmetria del passo, indipendenza da ausili
� “restriction in partecipation”: livello di partecipazione
sociale, qualità della vita
� “outcome” nei componenti dell’ICF
1

In riferimento all’ICF:
� “Body function”: - miglioramento del Motor Score arti inf
- riduzione spasmo estensorio
- miglioramento della forza
( DA 4 A 8 SETTIMANE DI TRAINING)
� “ limitation in activity”: - aumento velocità del 57% nel
gruppo di camminatori più lenti
- aumento simmetria passo del 24%
2

In riferimento all’ICF:
� “Partecipation”: nessun dato
� “Better Outcome”: tutte le modalità di training locomotorio comportano un miglioramento della velocità, maggiore quando la compromissione è più grave
� Limiti degli studi !!!
3

Body weight supported gait training for restorationof walking in people with an incomplete SCI:
a systematic reviewWessels M et al. J Rheabil Med 2010
Focus
Valutare l’effetto del BWS sul recupero del cammino, le AVQ, la QL in soggetti SCI con
lesione incompleta

I soggetti con lesione subacuta motoria (meno di 1 anno) incompleta raggiungono
un livello più alto di indipendenza del cammino dopo training classico rispetto al
BWS!!
La differenza è particolarmente significativa per i soggetti AIS C e D

Locomotor training for walking
after spinal cord injury (review)
The Cochrane Collaboration
2008
Studi controllati randomizzati che confrontano training locomotori con ogni altro
esercizio oppure vs nessun trattamento
N.4 studi RCTs per un totale di 222 pts
Nessuna differenza significativa confrontando il training con BWS con o senza
FES o training robotizzato
Le evidenze sono ancora insufficienti

Cosa è stato misurato:
• La velocità del cammino
• La capacità di camminare, ovvero di coprire una distanza in un tempo definito
• Il livello di indipendenza nel cammino FIM,WISCI,SCIM
• Sicurezza, ovvero incidenza di eventi avversi
• Frequenza di dropouts dallo studio

Risultati:
BWS
Evidenze insufficienti!!!!
Lokomat
FES e BWS
tutti gli altri
tutti gli altri
tutti gli altri

Respiro Spontaneo
Ventilazione Meccanica Invasiva
Bambini ricoverati in USU dal 2002 to 2009: N.75 ( N 32 NT)
88 %
12 %

Aspetti Epidemiologici SCI età pediatrica(problematiche in atto)
• Mancanza di un Registro Italiano delle Lesioni spinali
• Incidenza:
- 27 bimbi/mil.bimbi/anno (Portogallo)
- 4,6 bimbi/mil bimbi/anno (Svezia)
- 0,9-21,2 bimbi/mil/anno incidenza in Europa ?
(M Augutis 2009)

Aspetti epidemiologici lesioni midollari
Non Traumatiche
Mielite trasversa
Incidenza: 1-4/mil/anno
Picco fra 10 e 19 anni
M = F
USA: 1400 nuovi casi/anno
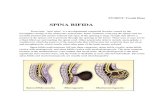
Spina Bifida
Frequenza:0,5/1000 nati vivi
M : F = 0.6:0.9
Incidenza: 1 caso/1000
73% dei DTN

Caratteristiche SCI traumatiche pediatriche
� Prevalenza di lesioni cervicali ( > Alte)
� Difficoltà interpretative imaging per variabilitàindividuale e SCIWORA
� Possibile insorgenza tardiva dei segni clinici
� Deformità rachide nel 98% e necessità di interventi di stabilizzazione nel 67% dei casi
� Lussazione delle anche nel 40% dei casi
� Sviluppo frequente di contratture agli arti
� Sviluppo di siringomielia nel 50% dei casi
Interferenza con accrescimento e sviluppo!!!

La valutazione neurologica
• Scarsa attendibilità della valutazione ASIA al di sotto dei 4/6 anni per score motorio e sensitivo
• Difficoltà studio area ano-rettale (motorio > sensitivo):» COLLABORAZIONE
» PREGRESSO CONTROLLO SFINTERICO
» INVASIONE PRIVACY (adolesecnza)
Definizione livello
neurologico
Definizione grado
completezza
DEFINIZIONE DELLA PROGNOSI
(M J Mulchaej 2009)

Area
Motoria
Area Sfinterica
Sessuale
Area Cognitiva
Area Affettivo
Relazionale
PROGETTO RIABILITATIVOObiettivi per aree funzionali

Aspetti educativo-assistenziali
• Ovvero:
• Benessere della persona e della sua famiglia
• Preparare la persona ad esercitare il proprio ruolo
sociale
• Promuovere l’integrazione sociale nei vari contesti
Gravità della
patologia
Entità e qualità
delle risorse
sanitarie
Formazione del
personale
sanitario e del
sociale

Le problematiche del reinserimento
L’età pediatrica L’età geriatrica
Le lesioni cervicali alte Gli stranieri
I “ Ricoveri di sollievo”
La formazione dei care givers
La continuità del percorso riabilitativo
La messa in rete dell’USU Il coinvolgimento del Territorio e
la formazione del personale

Prolungamento della aspettativa di vita
Aumento numero delle complicanze
Organizzazione strutturata di follow-up
post.dimissione
Aumento tetraplegici e lesioni complesse
Cosa fare?
Aumento lesioni in età geriatrica
Expertise geriatrico:
SCI in età geriatrica ed invecchiamento con SCI

Sopravvivenza
SCI geriatriche
Complicanze
•Programmi di prevenzione
•Programmi educazionali
•Organizzazione follow-up
MESSA IN RETE delle USU CON TERRITORIO E CENTRI
RIABILITATIVI CON LETTI DEDICATI

Lesioni cervicali
Lesioni cervicali in VMI
Organizzazione letti critici
Formazione del personale
Formazione dei care-givers
Monitoraggio pz post-dimissione
Reinserimento sociale “Progetti di Vita”
Disponibilità risorse tecnologiche
Aumento tempi
degenza
Riduzione del
Turnover ricoveri

Formazione dei Care
givers Organizzazione settin
g
domiciliare
Realizzazione di
Progetti di Vita
Associazioni
Rete territoriale
Istituzioni