IL TUMORE DEL POLMONE - alcase.eu · Questa brochure è stata preparata dall'Associazione Cuneese...
Transcript of IL TUMORE DEL POLMONE - alcase.eu · Questa brochure è stata preparata dall'Associazione Cuneese...
Questa brochure è stata preparatadall'Associazione Cuneese
per lo Studio e la Ricerca Clinicacontro il Cancro del Polmone
"Cuneo Lung Cancer Study Group"(CuLCaSG - ALCASE Italia)
ALCASE ItaliaGruppo di Ex-Pazienti e Volontari del CuLCaSG
per la Solidarietà e l'Informazione sul Cancro del Polmone
c/o Day Hospital della Pneumologia Ospedale "A. Carle" frazione Confreria, 12100 CuneoTel. 0171 441733 Fax 0171 441764 e-mail: [email protected] www.culcasg.org
Équipe del Day Hospital della Pneumologia (Ospedale A. Carle, Cuneo)
Da sinistra la sig.ra Lorena Gribaudo, il dottor Domenico Ferrigno,
la sig.na Alessandra Guerracino, la sig.ra Anna Merlo,
la segretaria dell’Associazione CuLCaSG - ALCASE Italia, sig.na
Federica de Renzis e, seduto al centro, il dottor Gianfranco Buccheri
real
izza
zion
e N
ER
OS
UB
IAN
CO
SR
L,C
UN
EO
iù avanti nell’opuscolo, nelle paginededicate all’Associazione CuLCaSG- ALCASE Italia, si parlerà della no-
stra storia e dei propositi per i quali lavo-riamo. Certamente, quello della divulga-zione scientifica fu uno dei principali obiet-tivi che il Dr. Domenico Ferrigno ed io ci po-nemmo allorché decidemmo di fondarel’associazione nell’ormai lontano gennaiodel 1994.Questi appunti risalgono all’inverno del1996, quando, insieme con alcuni colleghidell’Ospedale “S. Croce” (i dottori Mauri-zio Quaranta e Giuseppe Vassallo, chirur-ghi toracici; il dr.Alberto Biggi, medico nu-cleare; i dottori Giuseppe Marchetti ed El-vio Russi, radioterapisti; il dr. ValentinoMenardo, algologo e specialista di terapiepalliative), demmo voce alla trasmissione“Aria Pulita”, una serie di lezioni a pun-tate che andò in onda su un’emittente ra-diofonica locale. Le lezioni furono trascrittedal dr. Ferrigno, riviste ed aggiornate un’in-finità di volte, anche dal sottoscritto. Es-se vennero pubblicate a puntate nel set-timanale cuneese La Guida, stampate inun opuscolo diffuso in occasione della2nd Cuneo Lung Cancer Conference (ancoraoggi il primo ed unico congresso di riso-nanza mondiale mai organizzato in pro-vincia di Cuneo), pubblicate sul WEB(www.culcasg.org) ed, infine, ristampatecon il titolo “Il Tumore del Polmone: Ap-punti per Pazienti e loro Familiari”. Que-st’anno, quegli stessi appunti sono stati
nuovamente aggiornati per essere ripro-posti in queste pagine. Unitamente allatraduzione del Lung Cancer Manual, pro-dotto da ALCASE, essi costituiscono il mas-simo sforzo compiuto dall’Associazione inambito divulgativo.L’Associazione CuLCaSG - ALCASE Italiaha anche un altro importante obiettivo: lasensibilizzazione alla causa del tumore delpolmone. Noi siamo fortemente convintidella necessità di rendere tutti coscientidell’esistenza del cancro del polmone, ilpiù grave e al contempo il più evitabile deimali moderni.Forse, solo la peste negli anni bui del me-dio evo o la tubercolosi alla fine dell’otto-cento ha mietuto tante vittime; certamen-te, non le ha fatte l’AIDS, se è vero, comerisulta dalle statistiche nazionali, che que-sta pur terribile malattia ha ucciso, da quan-do è comparsa sulla scena, tanti italianiquanti ne uccide il tumore del polmone inun solo anno! Eppure, per i morti di cancro del polmonec’è solo il silenzio dei mass media, il di-sinteresse dei politici, e la quasi reticenzadelle famiglie colpite a parlarne. Al con-trario, per le vittime dell’AIDS c’è la ribal-ta dei telegiornali, la raccolta delle firme,le leggi di spesa rapidamente approvate dalparlamento, la costruzione di nuovi padi-glioni ospedalieri… È per questa assurdadisparità di trattamento, che ALCASE, ilnostro partner americano, ha definito i ma-lati di cancro del polmone “gli ammalati in-
2
P
PREFAZIONE
3
visibili” e si è fatta “avvocato” nella lorocausa per una giusta “visibilità”. Nel no-stro piccolo, il CuLCASG - ALCASE Italia hamolto curato il rapporto con i mass media.La pubblicazione di quest’opuscolo in qua-si 60.000 copie, da far giungere ad altret-tante famiglie, è un ulteriore sforzo, ancheeconomico, in questa direzione.Noi abbiamo lavorato perché quest’opu-scolo sia di facile lettura ed al tempo stes-so sufficientemente informativo e scienti-
ficamente corretto. Ci auguriamo che es-so sia utile ai pazienti e alle loro famiglieche dovranno, per forza di cose, rapportar-si con il linguaggio tecnico delle personeche li hanno in cura e, pur tuttavia, do-vranno fare delle scelte consapevoli. Altempo stesso, vorremmo attrarre l’atten-zione di chi è del tutto estraneo al dram-ma: la solidarietà dei sani sarà di gran sol-lievo ai malati, che nessuno più dovrà chia-mare “invisibili”.
L’ASSOCIAZIONE CUNEESE PER LO STUDIO E LA RI-CERCA CLINICA CONTRO IL CANCRO DEL POLMONE(nota anche come “Cuneo Lung Cancer StudyGroup” o “CuLCaSG”) è nata il 20 gennaio1994 per iniziativa di due pneumologi cu-neesi, i dottori Gianfranco Buccheri e Do-menico Ferrigno. Come per altre iniziati-ve di questo genere (lega contro le leucemie,Telethon, etc.), l’obiettivo principale era quel-lo di aiutare la ricerca medica finalizzata aduna particolare malattia (in questo caso, ilcancro del polmone). Contestualmente, però,si voleva favorire l’aggiornamento profes-sionale degli operatori sanitari e fare divul-gazione scientifica.
In realtà, l’interesse per l’oncologia polmona-re da parte dei due medici fondatori è di granlunga antecedente alla nascita dell’Associa-zione.Tale interesse risale al 1982, quando es-si resero operativi i primi protocolli diagnosti-co - terapeutici ed iniziarono ad archiviare i da-ti clinici di tutti i pazienti giunti alla loro os-servazione. Successivamente, nel tentativo disensibilizzare i medici di famiglia del Cunee-se, essi cominciarono ad organizzare periodi-ci incontri di aggiornamento e due congressinazionali di oncologia polmonare, nel 1991 e1992, in cui intervennero numerosi relatoriprovenienti da prestigiose università ed isti-tuzioni ospedaliere italiane. Nel 1994, il pri-
Roccavione, domenica 25 marzo 2001
DR. GIANFRANCO BUCCHERI
Segretario Scientifico CuLCaSG - ALCASE ItaliaDay Hospital della Pneumologia
Ospedale A. Carle - CUNEO
ASSOCIAZIONE CULCASG-ALCASE ITALIA ONLUSL’unica organizzazione italiana non-profit dedicata
esclusivamente alla lotta contro il cancro del polmone
mo convegno internazionale (The First Cu-neo Lung Cancer Conference), con espertiprovenienti da sei diverse nazioni europee,completò questa strategia. Contempora-neamente, il dr. Buccheri, segretario scienti-fico del gruppo, portava l’esperienza cunee-se all’attenzione dei più importanti conses-si internazionali di oncologia e di pneumo-logia (ai congressi, per esempio, dell’Inter-national Association for the Study of LungCancer, dell’European Respiratory Society edell’European Federation of Cancer Lea-gues). Parallelamente, venivano pubblicatisu qualificate riviste internazionali i primi ri-sultati delle sperimentazioni prodotte dalCuLCaSG. In molti casi, si trattava di lavorieffettuati in collaborazione con altri servizie divisioni dell’ospedale di Cuneo, con leuniversità di Genova e Milano, o l’Istituto Na-zionale dei Tumori di Milano.Nel 1997, il dr. Buccheri venne a conoscen-za, grazie ad Internet, dell’esistenza di AL-CASE e avviò i primi contatti con l’associa-zione americana, della quale risulta interes-sante ed esemplificativa la storia. Nel 1994,Peggy Barger, vedova di un illustre clinicodell’università dell’Alabama, decise di dedi-care la sua vita alla lotta al cancro del pol-mone, il tumore che l’aveva privata, prema-turamente, del marito. Peggy cercò di strin-gere legami di collaborazione con altre per-sone che, in ogni parte del mondo, condivi-devano i suoi obiettivi. Attraverso Internet,scoprì la versione inglese del CuLCaSG e,dall’altra parte del continente Americano,trovò ALCASE. Qualche anno prima, a Van-couver, nello stato di Washington, sulle co-ste del Pacifico, a pochi chilometri dalla fron-tiera del Canada, Peggy e Susan Mac-Carthy, avevano ricevuto in eredità da MortLiebling la guida spirituale di un gruppo dipersone affette da malattie respiratorie cro-
niche. Il sig. Mort Liebling aveva chiamatoil suo gruppo “Spirito e Respiro”, alludendoagli esercizi respiratori che egli aveva in-ventati e che lo aiutavano a convivere me-glio con la sua menomazione respiratoria.Prima di morire, dopo 17 anni di lotta con ilsuo cancro del polmone, ottenne la promessada Peggy MacCarthy che ella avrebbe man-tenuto la sua organizzazione e anzi l’avreb-be sviluppata. Nacque così un’alleanza (ininglese, Alliance) per portare avanti la cau-sa (in inglese, Advocacy) del tumore del pol-mone (in inglese, Lung Cancer), per aiutarele persone ammalate (in inglese, Support) eper diffondere la conoscenza della malattia(in inglese, Education). Peggy Barger entròa far parte dell’Alliance for Lung Cancer Ad-vocacy, Support and Education (ALCASE) edentrò anche a far parte del gruppo cuneese.Ella gettò un ponte fra il CuLCaSG e il grup-po di Vancouver.Oggi, ALCASE è un’organizzazione con rap-presentanze in tutte le maggiori città ame-ricane e legami di collaborazione in tutto ilmondo. Con migliaia di iscritti, costituisceuna forte lobby nel senato americano e nel-le istituzioni americane, ed è anche influen-te nell’ambito delle società medico-scienti-fiche di quel paese e, indirettamente, in quel-lo delle potenti multinazionali del farmaco.Ovunque, porta in primo piano l’interessedei pazienti.Nel tempo, i rapporti fra CuLCaSG e ALCA-SE sono divenuti sempre più stretti, basan-dosi sulla conoscenza personale e unaprofonda stima reciproca. Nel 1998 il CuL-CaSG organizzò la 2nd Cuneo Lung CancerConference, che vide la partecipazione diprestigiosi relatori provenienti da quattrocontinenti e da ogni angolo del mondo. Nel-l’ambito di questo autorevole congresso,un’intera sessione dei lavori venne dedicata
4
alla “Prospettiva del Paziente”, evento chenon conosce precedenti nella storia dei con-vegni medici. Alla sessione diedero vita, investe di relatori, i rappresentanti di ALCASE.Si trattava di volontari e sopravvissuti al can-cro del polmone, che erano desiderosi dicontribuire con la propria esperienza ad al-largare la conoscenza della malattia.Sull’onda della proficua collaborazione in-stauratasi, i fondatori del CuLCaSG decise-ro di creare, in seno al loro stesso gruppo,un nucleo di volontari ed ex-pazienti che sidedicasse all’aspetto sociale della malattia.Nacque così, il 20 ottobre 1998, ALCASEItalia, organizzazione non lucrativa di utilitàsociale (O.N.L.U.S.), affiliata all’ALCASE sta-tunitense e membro italiano dell’organizza-zione sovranazionale ALCASE International.Alla primitiva anima scientifica del CuLCaSG,che continua a dedicarsi alla ricerca clinicae agli aspetti medici della malattia, si ag-giungeva un’anima sociale, l’ALCASE Italia,
impegnata a sostenere i malati e le loro fa-miglie e ad attirare l’attenzione sulla realtàdi una malattia che, nonostante le migliaiadi vittime, rimane pressoché ignorata daimezzi di informazione.L’Associazione CuLCaSG – Alcase Italia ON-LUS, Italian chapter di ALCASE International,è oggi l’unica organizzazione italiana,senza scopo di lucro, che si occupi esclu-sivamente di tumore del polmone e del-le sue problematiche. L’Associazione inquesti anni ha molto lavorato e ha prodottoun bel po’ di materiale informativo. Chi ne fos-se interessato – o volesse, semplicemente,prendere contatto con noi – può scriverci, te-lefonarci, mandarci una e-mail o un fax (i re-capiti sono all’ultima pagina).Il CuLCaSG – ALCASE Italia ritiene che mol-to ancora debba e possa essere fatto peraiutare i malati di cancro del polmone di og-gi e per quanti si ammaleranno in futuro. Per-ciò, continua a chiedere l’aiuto di tutti.
5
Lo staff di ALCASE International
e il segretario scientifico
del CuLCaSG - ALCASE Italia.
Da sinistra:
Cindy Langhorne,
Betty Layne,
il dr. Gianfranco Buccheri
e Nadine Jelsing.
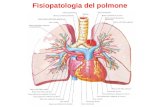
l fine di meglio capire cos’è il cancrodel polmone sarà utile comprendereprima il funzionamento dei polmo-ni e che cosa succede durante la re-
spirazione.I polmoni occupano quasi completamente lacavità toracica, che si estende dalla parte su-periore del costato (da sotto le clavicole) finoall’addome. Gli organi contenuti nella cavitàtoracica sono protetti dalle costole. L’area si-tuata al centro del torace, fra i polmoni, èchiamata mediastino (figura 1) e contiene, fral’altro, il cuore, la trachea, l’esofago e nume-rosi linfonodi. La cavità toracica è separata daquella addominale dal diaframma, che ha unruolo importante nel meccanismo della respi-razione in quanto, agendo come un mantice,aiuta i polmoni ad espandersi per ricevere ariaed a contrarsi per espellerla. Il diaframma è unmuscolo fondamentale per la respirazione e
contribuisce al 70% del volume respiratorio.I polmoni sani hanno una superficie liscia e lu-cida perché sono ricoperti dalla pleura, unamembrana sottile e umida chiamata pleura vi-scerale. La pleura ricopre anche la superficie in-
terna della cavità toracica (pleu-ra parietale). Le pleura viscerale equella parietale sono membraneviscide che scivolano facilmentel’una contro l’altra durante la re-spirazione. Ciascun polmone hauna propria forma. Il polmone de-stro è formato da tre lobi – su-periore, medio e inferiore – ed èleggermente più grande del pol-mone sinistro. Normalmente ilpolmone sinistro ha solo due lo-bi e presenta un incavo di formaadatta a contenere il cuore, su cui
6
L’APPARATO RESPIRATORIOIN CONDIZIONI DI NORMALITÀ
A
Figura 1
Figura 2
essi si appoggiano. Ogni lobo è poi suddivisoin segmenti che, per ragioni terapeutiche, pos-sono essere asportati individualmente con un’o-perazione chirurgica. La parte superiore e piùstretta di ciascun polmone, che va ad infilarsisotto la clavicola, si chiama apice,mentre la par-te inferiore e più larga, che poggia sul dia-framma, si chiama base.Durante la respirazione, l’aria entra dalla boc-ca o dal naso e raggiunge i polmoni passan-do attraverso un sistema di condotti chiama-to albero bronchiale (figura 2), cosiddetto pro-prio perché somiglia ad un albero, anche secapovolto. Il “tronco” dell’albero è costituitoda un condotto più grande chiamato trachea.La trachea scende dalla base del collo fino altorace dove si divide in due ramificazioni chia-mate bronchi principali. Il bronco principale de-stro termina nel polmone destro e il broncoprincipale sinistro nel polmone sinistro. Unavolta giunti al polmone, entrambi i bronchi sisuddividono ancora in ramificazioni semprepiù piccole, le ultime delle quali prendono il
nome di bronchioli. Ciascuno dei bronchiolitermina con tantissime piccole sacche, chia-mate alveoli, che contengono aria. Gli alveo-li (figura 3) somigliano a grappoli d’uva e so-no così piccoli da poter essere visti solo con ilmicroscopio. Ciascun polmone contiene circa300 milioni di alveoli attraverso le cui paretil’ossigeno entra nel flusso sanguigno e l’ani-dride carbonica ne esce. Come si può imma-ginare, le pareti degli alveoli sono estrema-mente sottili e fragili. Sono anche molto ela-stiche e ciò permette loro di gonfiarsi e sgon-fiarsi come minuscoli palloncini. Eventuali dan-ni agli alveoli sono irreversibili e possono ri-sultare in cicatrici permanenti nel tessuto deipolmoni. Nelle pareti degli alveoli scorrono icapillari, i più piccoli fra i condotti che tra-sportano il sangue del nostro corpo. Il sanguecontenuto nei capillari è separato dall’aria,contenuta negli alveoli, dalle sole pareti ul-trasottili degli alveoli stessi. Attraverso tali pa-reti, l’ossigeno riesce facilmente ad entrare
7
Figura 3
Figura 4
nel sangue e l’anidride carbonica ad uscirne.Ci sono circa un miliardo di capillari nei pol-moni, più di tre per ciascun alveolo. Oltre aicondotti sanguigni, i polmoni contengono unacomplicata rete di condotti che trasportano lalinfa1. I condotti che trasportano la linfa co-stituiscono il sistema linfatico (figura 4) at-traverso il quale importanti cellule del sistemaimmunitario (i globuli bianchi o leucociti) so-no posizionate in tutto il corpo per combat-tere le malattie.Il sistema respiratorio e il sistema circolatoriolavorano insieme per catturare l’ossigeno, far-lo entrare nel flusso sanguigno, trasportarlo adogni organo e cellula del corpo, scambiarlocon anidride carbonica e trasportare quest’ul-
tima ai polmoni da dove essa è rilasciata al-l’esterno.L’ossigeno è indispensabile alla vita e viene uti-lizzato da ogni cellula del corpo. Ogni celluladel corpo ha bisogno di ossigeno per poterfunzionare. Se, per un qualunque motivo, l’os-sigeno diventa insufficiente, l’intero organismone risente. Poiché sono i polmoni a catturarel’ossigeno ambientale, è evidente che la “sa-lute dei polmoni” ha un impatto diretto e im-mediato sullo stato di salute generale.
1 La linfa altro non è che quella parte del sangue
che non contiene globuli rossi.
8
IL CANCRO IN GENERALEl corpo umano produce continuamentenuove cellule per sostituire le vecchie eper riparare o far crescere i tessuti delcorpo. Le nuove cellule si formano con un
processo denominato divisione cellulare o mi-tosi, che consiste nella suddivisione di una cel-lula in due copie perfettamente uguali alla cel-lula originale. I geni, che si trovano nel nucleodi ogni cellula e sono costituiti da acido de-sossiribonucleico (DNA), agiscono da centri dicontrollo per le cellule. Essi forniscono istruzionisulle dimensioni, sulla forma e sulle funzionidelle cellule stesse.Anche i geni sono duplicati all’interno dellacellula originale, prima che questa si divida.Tuttavia, può succedere che i geni non ven-gano copiati esattamente. Le copie inesatte so-no chiamate mutazioni genetiche; esse en-
trano a far parte del codice genetico trasmessoalle nuove cellule ogni volta che si ripete il pro-cesso di divisione cellulare.Normalmente sono necessarie numerose im-perfezioni genetiche di tipo diverso, accumula-te nel corso di una vita, perché si arrivi alla na-scita di una cellula capace di crescita incon-trollata ed, infine,a un tumore maligno.Possonotrascorrere, pertanto, anche 10 o 20 anni pri-ma che un tumore si formi e raggiunga di-mensioni sufficienti ad essere individuato.Durante il corso della vita, l’organismo uma-no è esposto a sostanze chimiche presentinell’ambiente (come l’asbesto o il fumo di ta-bacco), a radiazioni, a virus ed anche a so-stanze chimiche prodotte dai propri proces-si vitali.Molte di queste sostanze sono in grado di
I
provocare mutamenti genetici che possonofar nascere un cancro o facilitarne lo svilup-po.Alcune delle anomalie genetiche che pos-sono determinare la nascita di un cancro so-no ereditarie.Con il termine cancro, pertanto, si definisce ungruppo di malattie caratterizzate da crescitaincontrollata e successiva diffusione di cellu-le anomale. Molte persone sono convinte cheil cancro sia una malattia sola, in realtà esi-stono oltre 100 tipi di cancro. Un cancro puòinsorgere in quasi tutti i tessuti del corpo e,sebbene ognuno di questi abbia le proprie ca-ratteristiche specifiche, esiste un elemento co-mune a tutti i tipi, ossia: la crescita incon-trollata di cellule anormali.Queste cellule anormali o atipiche formano de-gli accumuli, chiamati dal latino tumori, che
invadono i tessuti sani e disturbano il norma-le svolgimento delle funzioni del corpo. Untumore che è capace di diffondersi ad altreparti del corpo è definito maligno, mentre untumore che non possiede tale capacità vienedefinito benigno (figura 5).Sebbene si conoscano alcune delle sostanzeche causano il cancro - come il tabacco o l’a-sbesto - non si conoscono ancora tutte le ra-gioni per le quali alcune persone esposte a ta-li sostanze sviluppano la malattia, mentre al-tre no. Sappiamo con certezza che eredita-rietà o patrimonio genetico, stile di vita (fumoe dieta compresi), ed ambiente hanno un pe-so notevole nello sviluppo del cancro. Gli scien-ziati stanno cercando di stabilire con sicurez-za il ruolo di questi elementi ed anche qualialtri fattori sono coinvolti.
9
Figura 5
Crescita e diffusione del tumore (da “Lung Cancer Manual, pag. 2.3”)
Epidemiologia1
Nei primi decenni del novecento, il cancro delpolmone era un tumore assai raro. Basti pen-sare che la prima operazione per tumore delpolmone di cui si ha notizia fu eseguita nel1933 su un medico quarantottenne che so-pravvisse 24 anni. Il cancro del polmone, oggi,è una malattia in continuo aumento, con unapercentuale di crescita dello 0,5% l’anno suscala mondiale. Questo fa sì che esso sia lacausa numero uno di morte per cancro nellamaggior parte dei paesi (figura 6). L’Organiz-zazione Mondiale della Sanità ha indicato ilcancro del polmone come uno dei problemiprincipali con cui l’umanità dovrà fare i conti inquesto secolo. Nel nostro paese si hanno am-pie differenze regionali fra le regioni del nord (adaltissima incidenza) e quelle del sud (ad inci-denza medio-bassa) (figura 7). Globalmente, ilnumero di nuovi casi di cancro del polmone inItalia continua ad aumentare (solo nel 1998 sisono verificati oltre 30.000nuovi casi). Il picco d’incidenzasi registra tra la quinta e la se-sta decade di vita. Oltre un ter-zo dei nuovi casi, tuttavia, èdiagnosticato in soggetti d’etàsuperiore ai 70 anni. Nel Cu-neese,sono almeno 200 gli abi-tanti che, annualmente, ven-gono colpiti da tale neoplasia.Fino a poco tempo fa, il tumo-re polmonare era visto comeuna malattia degli uomini. Og-
gi le donne ne sono colpite in numero quasi pa-ri a quello degli uomini e la percentuale dellemorti per tumore del polmone,nella popolazionefemminile, è cresciuta del 550% dal 1962 al1992. Un così spaventoso aumento è la direttaconseguenza dell’incremento del numero di fu-matrici e della maggiore sensibilità delle donneagli effetti cancerogeni del tabacco.
1 L’epidemiologia è la scienza che studia la diffu-sione delle malattie nell’ambito delle popolazioni.
10
IL TUMORE DEL POLMONE
Figura 6
Figura 7
Eziologia1
Numerosi sono i fattori endogeni (cioè legatiall’organismo) ed esogeni (cioè legati all’am-biente esterno) ai quali viene attribuita unaqualche responsabilità nell’insorgenza del can-cro del polmone; tra questi, quelli di gran lun-ga più importanti sono il fumo di tabacco, lapredisposizione ereditaria e le anomalie ge-netiche, e i fattori legati all’ambiente ed al-l’occupazione.
1 Studio delle cause dei fenomeni morbosi.
Fumo di tabacco
È la principale causa delcancro del polmone. L’abitu-
dine al fumo si è diffusa nelmondo solo alla fine del 1800,
grazie alle macchine per la manifattura deltabacco che hanno portato ad un vertiginosoaumento della produzione di sigarette. La suc-cessiva pubblicità del “prodotto” attraverso imass media ha contribuito a crearne la do-manda dove prima non esisteva. Oggi è chia-ro che almeno l’80% dei tumori del polmoneè causato dal fumo di sigaretta.Vi sono molte prove, dirette e indirette, a so-stegno di tale affermazione:1) Numerosi studi sperimentali e clinici sono
concordi nel confermare la stretta correla-zione esistente tra fumo di tabacco ed in-sorgenza di neoplasie polmonari.
2) Nel fumo di tabacco sono contenute oltre2000 sostanze chimiche, di cui 300 hannoun sicuro effetto nocivo sulla salute del-l’uomo. Fra queste, certamente cancero-
gene sono gli idrocarburi policiclici (ben-zopirene, benzoantracene, fluoroantrene,etc..), il polonio-210, le nitrosamine, ed icomposti contenenti nickel e cromo. Tuttequeste sostanze hanno dimostrato chiareproprietà cancerogene per le cellule in col-tura e per gli animali di laboratorio.
3) Il rischio nei fumatori è in relazione alla lo-ro esposizione al fumo di tabacco nell’ar-co della vita e viene determinato in baseal numero di sigarette giornaliere, all’età incui essi hanno cominciato a fumare e al nu-mero di anni di fumo.
4) Il rischio negli ex fumatori tende a dimi-nuire in relazione agli anni di cessazionedel fumo.
Poiché la maggior parte dei carcinomi pol-monari impiega molti anni prima di manife-starsi, il rischio di sviluppare un cancro delpolmone comincia a diminuire significativa-mente solo dopo molti anni che si è smessodi fumare. Ad esempio, dopo aver smesso difumare da 10 anni, il rischio di sviluppare uncarcinoma polmonare sarà ridotto del 50%-90%. Occorre dire che il rischio di un ex-fu-matore non scenderà mai al livello di chi nonha mai fumato. Il rischio per un ex-fumatoreresta sempre significativamente più alto del ri-schio di chi non ha mai fumato.Anche i fumatori di pipa e di sigaro presenta-no un rischio aumentato, sebbene questo siamolto inferiore a quello dei fumatori di siga-rette (il rapporto è di circa 1 a 3).Il fumo di tabacco non mette soltanto a rischiola salute di chi fuma. L’essere esposti al fumod’altri, il cosiddetto “fumo passivo”, aumen-ta il rischio di ammalarsi di tumore del pol-mone. L’Agenzia per la Protezione dell’Am-biente (Environmental Protection Agency) hastimato che, negli Stati Uniti, ogni annomuoiono 3.000 persone di cancro del polmo-
11
ne causato dal fumo passivo.Vivere con un fu-matore, così come lavorare in un ambiente incui si è esposti a fumo passivo (ad esempio inun bar, in un ristorante, in discoteca, sugli ae-rei, o in un ufficio dove è permesso fumare),aumenta il proprio rischio di ammalarsi di tu-more polmonare.
Predisposizioneereditaria ed anomalie
genetiche
Lo sviluppo del tumore polmo-nare rappresenta il risultatodell’accumulo di anomaliegenetiche che in gran par-
te conseguono all’esposizio-ne a sostanze tossiche presenti nel-
l’ambiente. Tuttavia, il rischio di svilupparequesta neoplasia può anche dipendere daanomalie, trasmesse ereditariamente, di “ge-ni” coinvolti nel metabolismo dei compostichimici ad attività mutagena e nel controllodella crescita cellulare. Già nel 1963, gli stu-di epidemiologici avevano dimostrato unamaggiore incidenza di tumori polmonari in al-cune famiglie, indipendentemente dalla co-mune esposizione a fattori di rischio am-bientale.Come per altre malattie tumorali, anche per iltumore polmonare sono stati individuati, ge-ni che stimolano la proliferazione cellulare(oncogeni) ed altri che la impediscono (an-ti-oncogeni). La rottura dell’equilibrio tra leazioni opposte di questi gruppi di geni, ha perconseguenza lo sviluppo del tumore. Esempidi famiglie di oncogeni responsabili della cre-scita di un tumore polmonare sono il K-ras,
identificato prevalentemente negli adenocar-cinomi, l’erb-B frequente nei tumori polmonarinon a piccole cellule, e il myc frequente neitumori a piccole cellule.
Fattori legati all’ambienteed all’occupazione
Un aumento del rischiodi carcinoma polmonare è
stato rilevato anche negliabitanti delle aree urba-
ne ad alto inquina-mento atmosferico. Gli agenti chiamati in cau-sa in questo caso sono di tipo fisico, chimicoorganico ed inorganico.
■ Gli agenti fisici sono rappresentati dalleradiazioni ionizzanti e dal radon. Que-st’ultimo è un gas inodore e incolore che sca-turisce naturalmente dalla crosta terrestre, de-rivando dalla disintegrazione dell’uranio, unmetallo radioattivo.Vi sono zone in cui, per na-tura, il livello di radon è alto. In tali aree gli abi-tanti possono essere esposti a questo gas an-che nelle loro abitazioni, specie nei seminter-rati. Esistono strumenti per misurare il livellodi radon presente nell’aria e gli uffici di sanitàpubblica sono responsabili per questo tipo dirilevazioni.
■ Gli agenti chimici organici comprendono idiversi composti chimici emessi nell’atmosfe-ra dalle fonderie, dalle centrali termoelettrichee dalle industrie chimiche e le miscele di idro-carburi policiclici di cui si è già accennato aproposito del fumo di tabacco. Questi ultimisono prodotti anche dai motori a scoppio o daisistemi di riscaldamento urbano.
12
■ Tra i composti inorganici, al primo posto viè l’asbesto o amianto, un minerale natura-le costituito da magnesio e silicato di calcio.L’asbesto viene usato nella fabbricazione dimateriale isolante, nella produzione di freni efrizioni, nei prodotti dell’edilizia, nelle plasti-che e vernici come sostanza inerte, nella fab-bricazione di filtri per il vino e la birra. Il pri-mo caso di tumore polmonare associato adesposizione di asbesto risale al 1935 ed il pri-mo studio epidemiologico che dimostrò defi-nitivamente la correlazione fra esposizione al-l’asbesto e tumore polmonare fu pubblicatonel 1955. È indiscutibile che nei lavoratori del-l’asbesto il rischio di carcinoma bronco-pol-monare sia aumentato con un rapporto di 4:1, e che tale rischio aumenti 40-60 volte secontemporaneamente si fuma.Altri minerali, infine, anche se con minor fre-quenza, sono chiamati in causa nell’insor-genza del tumore polmonare. Tra questi: l’ar-senico ed i suoi composti (utilizzati nelle fon-derie e nei pesticidi), il cromo (utilizzato nel-la fabbricazione di vernici per metalli, nella fab-bricazione del linoleum, nella concia delle pel-li, nell’industria del vetro e della ceramica), ilnickel ed il cadmio.
Prevenzione Parlando di prevenzione occorre distingue-re una:
■ prevenzione primaria (volta a prevenire l’in-sorgere della malattia);■ prevenzione secondaria o screening (per evi-tare una diagnosi tardiva);■ prevenzione terziaria (mirata al controllodelle recidive dopo una cura efficace).
Prevenzione primaria
Il fumo di sigaretta, come già detto, rappre-senta il principale fattore causale del tumo-re polmonare (vedi fumo). Nel mondo, i fu-matori spenderebbero, secondo stime recenti,più di 100 miliardi di dollari per l’acquisto dicirca 1000 sigarette l’anno a testa.Anche in Italia, l’entità dell’esposizione al fu-mo di tabacco è dilagante e i più recenti da-ti dell’Organizzazione Mondiale della Sa-nità, riferiti alla fine degli anni ‘90, indica-no che il 54% della popolazione maschile edil 17% di quella femminile fuma abitual-mente.Sfortunatamente, la lotta contro il fumo pre-senta notevoli difficoltà a causa delle sueimplicazioni economiche, data l’importanzadella voce “tassazione sul tabacco” negli in-troiti statali di ogni singolo paese. Cionon-dimeno, l’elaborazione di continue strategiecontro il fumo di tabacco è alla base dei pro-grammi di controllo raccomandati dall’OMS.Un chiaro esempio di prevenzione primariaverso il cancro in generale, che contiene rac-comandazioni utili anche per la prevenzionedel cancro del polmone, è rappresentato dal-le prime sei regole del “Decalogo EuropeoContro il Cancro”.Lanciato per la prima volta nel 1987, il Co-dice Europeo è stato aggiornato nel 1995dalla Scuola Europea di Oncologia e dalla Di-visione di Epidemiologia dell’Istituto Europeodi Oncologia su incarico della Commissionedelle Comunità Europee. Si basa sull’assun-zione che “l’adozione di un più sano sti-le di vita può evitare alcuni tipi di can-cro e migliorare lo stato di salute”.Esso recita:
13
1. Non fumare. Fumatori, smettete il più presto possibile e nonfumate in presenza d’altri. Se non fumi, non provare a farlo.
2. Se bevi alcolici, birra, vino, o liquori modera il tuo consumo.
3. Aumenta il tuo consumo quotidiano di verdure e frutta fresca.Mangia spesso cereali ad alto contenuto di fibre.
4. Evita l’eccesso di peso, aumenta l’attività fisica e limitail consumo di alimenti grassi.
5. Evita l’esposizione eccessiva al sole ed evita le scottature,soprattutto nell’infanzia.
6. Attieniti strettamente alle norme di prevenzione alle esposizioni del-le sostanze conosciute come cancerogene. Rispetta le condizioni diigiene e sicurezza per le sostanze cancerogene.
14
Un’ulteriore possibilità di prevenzione prima-ria è rappresentata dalla chemiopreven-zione. Questo è un concetto relativamentenuovo che si basa sull’ipotesi secondo la qua-le, se non è possibile prevenire le neoplasiepolmonari rimuovendo tutte le sostanze can-cerogene dall’ambiente, è possibile interferi-re con le fasi della trasformazione cancero-gena. Ciò dovrebbe essere fattibile introdu-cendo nell’organismo alcune specifiche so-stanze ad azione prevalentemente antiossi-dante. L’ossidazione, infatti, è il principale mec-canismo attraverso cui si verifica il danno delDNA e la conseguente mutazione genetica.Esempi di sostanze antiossidanti sono l’ace-tilcisteina, il beta-carotene, la vitamina A ed
E, etc. Bisognerà attendere ancora qualcheanno per un giudizio definitivo, anche se i pri-mi dati sono per lo più negativi. In altre pa-role, la chemioprevenzione non si è dimostra-ta, finora, efficace.
Prevenzione secondaria(screening)
L’elevata incidenza e mortalità da carcinomapolmonare ha fortemente stimolato la ricercadi nuovi procedimenti diagnostici volti alladiagnosi precoce nell’ambito di popolazioni arischio (screening). Fra i gruppi a rischio sonoda includere i forti fumatori di età superiore a
15
40 anni, affetti o meno da malattie bronco-polmonari croniche od esposti all’azione dicancerogeni ambientali.Per studiare l’efficacia dello screening, agliinizi degli anni ‘70 furono avviati negli StatiUniti tre importanti progetti di ricerca (i co-siddetti Lung Projects della Mayo Clinic, delJohn Hopkins Hospital e del Memorial SloanKettering Cancer Center). Tali studi, che vi-dero la partecipazione di oltre 30.000 per-sone esaminate, miravano a verificare il pos-sibile incremento di diagnosi pre-sintomati-che ottenibile ripetendo, periodicamente, unaradiografia standard del torace associata omeno alla ricerca di cellule neoplastiche nel-l’espettorato. I risultati furono resi noti nel1985. Nella popolazione studiata fu identi-ficato un maggior numero di tumori allo sta-dio iniziale, mentre la mortalità globale nondiminuiva, anche perché nel gruppo sotto-posto a screening si osservava un aumentodel numero di casi di cancro.La spiegazione “ufficiale” fu che lo screeningportava a scoprire un certo numero di cancriclinicamente non importanti (cioè, che nonprogredivano verso una malattia fatale) enon migliorava invece la storia naturale diquelli davvero maligni. Non si parlò più discreening per almeno 20 anni.Con l’avvento delle nuove tecnologie radio-logiche e, soprattutto, con la possibilità di ef-fettuare, mediante TC spirale, esami a bassadose di radiazioni, con apparecchiature mo-bili, ed in tempi molto brevi, le cose comin-ciarono lentamente a cambiare. I giappone-si, per primi, ripresero a fare screening dimassa. Dapprima localmente a livello di qual-che “prefettura”, poi nell’ambito di un vasto
programma nazionale, lanciato alla fine de-gli anni ‘80. Quei programmi conferma-rono che è possibile scoprire molti can-cri asintomatici in fase precoce, quan-do sono ancora suscettibili di cura.Oggi, in tutto il mondo, sono in corso moltistudi di screening basati sull’uso della TCspirale; tuttavia, anche in questo caso, oc-correrà attendere qualche anno per averedati definitivi e certi.
Come per la prevenzione primaria anche perla prevenzione secondaria il “Decalogo Eu-ropeo Contro il Cancro” detta alcune normedi carattere generale, ribadendo il concettoche molti più cancri possono essere cu-rati se diagnosticati in tempo. Le se-guenti regole fanno parte del Decalogo allavoce diagnosi precoce e si adattano, in qual-che modo, alle problematiche del cancro delpolmone:
■ 1. Consulta un medico se constati unrigonfiamento, …o qualunque emor-ragia anormale.
■ 2. Consulta un medico se hai continuiproblemi quali tosse persistente, rau-cedine persistente… o una perditainspiegabile di peso.
Prevenzione terziaria
Si basa soprattutto sull’effettuazione di rego-lari visite e controlli clinici post – trattamen-to, così detti di “follow-up”.
Classificazionein tipi istologici
È quasi sempre dai bronchi (o meglio dal ri-vestimento interno, o mucosa, che tappezzatutto l’albero bronchiale dalla trachea agli al-veoli) che nascono i tumori del polmone. Nellinguaggio corrente, anche medico, questitumori sono chiamati bronchiali o polmona-ri, a seconda che si faccia riferimento al bron-co di origine o al polmone che quel broncocontiene: da quanto detto finora è comunquechiaro che l’uso di entrambi i termini è cor-retto, anzi vuol significare esattamente lastessa cosa.Esistono due categorie principali di tumoripolmonari: il carcinoma polmonare non a pic-cole cellule e il carcinoma polmonare a piccolecellule. Circa il 75-80% dei casi diagnostica-ti appartiene alla prima categoria e il rima-nente 25-20% alla seconda.
■ Carcinoma polmonarenon a piccole cellule
Comprende tre tipi distinti di carcinoma: l’a-denocarcinoma, il carcinoma a cellule squa-mose (definito anche carcinoma epidermoi-dale) e il carcinoma a grandi cellule. Colpiscecirca il 75-80% di tutti gli ammalati di cancrodel polmone. Si distingue dal carcinoma a pic-cole cellule per il fatto che si sviluppa e si cu-ra in modo diverso. Quando è diagnosticatoprecocemente, può essere asportato median-te intervento chirurgico.
● AdenocarcinomaLa percentuale di casi di adenocarcinoma
è andata costantemente aumentando nelcorso degli ultimi venti anni. L’adenocarci-noma si sviluppa nelle zone periferiche delpolmone, dalle cellule specializzate nellasecrezione del muco bronchiale. È di di-mensioni variabili. Il carcinoma bronchio-lo-alveolare rappresenta una sua formaparticolare.
● Carcinoma a cellule squamoseo epidermoidale
Rappresenta circa il 30-35% dei casi dicancro del polmone, è fortemente asso-ciato al fumo e normalmente ha origine inuno dei due bronchi principali. Si riscontrapiù frequentemente negli uomini e nellepersone anziane di entrambi i sessi. Tendea crescere abbastanza lentamente ed a re-stare localizzato nel torace più a lungo dialtri tipi di tumore impiegando più tempoa sviluppare metastasi.
● Carcinoma a grandi celluleRappresenta circa il 5-15% dei casi di can-cro del polmone. Normalmente ha originenei condotti più piccoli dell’albero bron-chiale, quindi nelle zone più periferiche delpolmone. Cresce rapidamente e solita-mente viene diagnosticato quando ha rag-giunto grandi dimensioni o si è diffuso aldi fuori del torace.
■ Carcinoma polmonarea piccole cellule
Il carcinoma polmonare a piccole cellule (chia-mato anche a chicco d’avena per la formadelle cellule o, microcitoma), è di per sé più ag-gressivo del carcinoma non a piccole cellule.Interessa il 20-25% di tutti i pazienti affetti da
16
tumore polmonare. È diagnosticato prevalen-temente nei fumatori od ex-fumatori e nor-malmente ha origine in uno dei due bronchiprincipali. Cresce abbastanza rapidamente edal momento della diagnosi, nella maggioran-za dei casi, è già esteso ad altre parti del cor-po. La sua caratteristica principale è quella dirispondere molto bene alla chemioterapia edalla radioterapia. Ciò nonostante, molti pa-zienti, pur avendo risposto bene al tratta-mento, finiscono con il manifestare presto unarecidiva della malattia.
I sintomi La conoscenza delle diverse modalità di pre-sentazione del tumore polmonare è estrema-mente importante per giungere a una dia-gnosi precoce o, almeno, non troppo tardiva.La sintomatologia d’esordio di questa formatumorale è spesso subdola e non specifica, edè per lo più sottovalutata dal paziente e dal-lo stesso medico.È stato calcolato che solo il 6% dei pazienticon tumore polmonare è asintomatico, che il28% presenta dei sintomi correlati al tumoreprimitivo, che il 32% manifesta sintomi lega-ti alla presenza di metastasi e che il 34% ma-nifesta sintomi generali, non specifici, per neo-plasia.Il cancro del polmone può causare moltissimisintomi, fra cui:
■ Tosse: produttiva o secca, costituisce il piùcomune sintomo associato al tumore polmo-nare (70%). Essa è già presente nella maggiorparte dei soggetti bronchitici cronici, dei fu-matori o dei lavoratori esposti ad agenti irri-tanti. Tale sintomo tende, pertanto, a non es-
sere preso nella giusta considerazione, men-tre ne andrebbero rilevate le modificazioni ri-guardanti l’intensità, la durata, e le caratteri-stiche (es. grassa o secca).■ Emoftoe: consiste nell’emissione dallabocca di quantità variabili di sangue, spessoin pieno benessere.Talora essa è preceduta daaccessi di tosse, conseguenza della rottura oderosione dei vasi venosi bronchiali. L’emoftoepuò essere saltuaria (a volte intervallata damesi) e, purtroppo, tende ad essere sottova-lutata o attribuita ad altre patologie. L’emof-toe può associarsi ad altre malattie non tu-morali come la tubercolosi, la bronchite cro-nica, la stenosi mitralica, le bronchiettasie,l’infarto polmonare.■ Dolore al torace (spesso irradiato allaspalla ed al braccio): può intensificarsi con gliatti respiratori e con il variare della posizione.Può essere dovuto a pleurite neoplastica o in-fettiva, a interessamento metastatico osseo odelle radici nervose (sindrome di Claude Ber-nard-Horner). Non dipende mai dall’interes-samento polmonare, perché il polmone non haterminazioni nervose.■ Febbre: è quasi sempre conseguenza diuna polmonite post-ostruttiva: infezione bat-terica secondaria alla presenza del tumore,quando questo ostruisce parzialmente o com-pletamente un bronco causando il collassodel polmone o di una sua parte (atelettasia).La febbre può accompagnarsi a tosse produt-tiva, emoftoe, e dolore toracico. Qualsiasi epi-sodio di polmonite recidivante oppure unasua lenta guarigione deve indurre il pazientee il suo medico ad ulteriori approfondimentidiagnostici in ambiente specialistico.■ Dispnea: è, anche questo, un sintomo co-mune e spesso preesistente per la contempo-ranea presenza di altre malattie respiratorie.
17
Dipende dalla ridotta capacità dei polmoni asvolgere la normale attività di scambio respi-ratorio ed è percepita dal paziente come dif-ficoltà del respiro, senso di oppressione, famed’aria più o meno intensa, sensazione di soffo-camento: il respiro è difficile e forzato, affan-noso, accelerato o rallentato, spesso irregola-re nel ritmo.■ Disfonia (alterazione del tono della voce,che è rauca o bitonale): si manifesta in segui-to alla paralisi del nervo ricorrente di sinistra,compresso dai linfonodi mediastinici invasidal tumore. La paralisi del nervo determina im-mobilità della corda vocale.■ Disfagia: è in genere un segno di malat-tia avanzata e si realizza per la compressioneesercitata dai linfonodi del mediastino poste-riore sul terzo inferiore dell’esofago.All’iniziosi manifesta in modo intermittente, con unadeglutizione dolorosa dei cibi solidi; successi-vamente diventa persistente e può manife-starsi anche bevendo dei liquidi.■ Gonfiore del viso o del collo: si realiz-za per processi espansivi del mediastino an-teriore e medio che determinano compressio-ne della vena cava superiore e della vena ano-nima.
Quando il tumore si è diffuso ad altre parti delcorpo, i sintomi possono non presentare un le-game diretto con i polmoni. Difatti, a secon-do degli organi e dei tessuti dove le metasta-si si sono propagate, i sintomi possono inclu-dere: dolore osseo associato o meno a frattu-ra, mal di testa, emorragie, debolezza, e for-mazione di coaguli di sangue (trombi). La per-dita ingiustificata dell’appetito associata alcalo ponderale sono segni generali (sistemi-ci), non direttamente correlati allo sviluppodella neoplasia ma in qualche modo secondariad essa.
Diagnosie stadiazione
La diagnosi di cancro del polmone si basa sul-l’esame cito-istologico dei campioni bioptici(biopsie)1.L’esatta definizione dello stadio di neopla-sia polmonare (stadiazione o staging al-l’inglese) ovvero la determinazione dell’e-stensione della malattia tumorale, rivesteimportanza fondamentale dal punto di vistaprognostico e terapeutico. La stadiazioneviene effettuata mediante un’accurataanamnesi ed esame obiettivo, cui si ag-giunge l’uso combinato di moderne meto-diche diagnostiche. Tali metodiche consen-tono di valutare i parametri legati all’e-stensione del tumore primario (fattore T),all’interessamento linfonodale secondario(fattore N) ed alla presenza di metastasia distanza (fattore M). Le procedure distaging devono essere messe in atto al mo-mento della diagnosi, per decidere la tera-pia più adeguata per ciascun paziente e, incorso di terapia, per documentare la rispo-sta od evidenziare eventuali recidive dellamalattia (re-staging).Ciò vale sia per le neoplasie non a piccole cel-lule comprendenti il carcinoma squamoso,l’adenocarcinoma, ed il carcinoma anapla-stico a grandi cellule, sia per il carcinoma apiccole cellule.
18
1 A meno di casi eccezionali la diagnosi “presun-tiva” non è accettabile, anche se talora sono ne-cessari ripetuti e sgraditi accertamenti clinici.
La stadiazione inizia con indagini cliniche noninvasive o incruente che comprendono:
■ la spirometria e l’emogasanalisi ar-teriosa: sono esami che vengono eseguiti intutte le malattie del polmone. La spirometriafornisce una valutazione dei volumi polmo-nari. L’emogasanalisi rileva, tramite un pre-lievo di sangue arterioso, la concentrazioneematica dell’ossigeno e dell’anidride carbo-nica ed è indice della validità degli scambi deidue gas a livello degli alveoli polmonari. So-no parametri importanti che diventano indi-spensabili per una corretta valutazione dioperabilità;
■ la fibrobroncoscopia (FBS): (figura 8) èun esame discretamente tollerabile, di facileesecuzione, ripetibile, che non richiede ane-
stesia generale e che permette di raggiunge-re e visionare i bronchi più periferici grazie al-l’uso delle fibre ottiche. La sua esecuzione per-mette di aspirare le secrezioni bronchiali (bron-coaspirato) e di eseguire ripetuti spazzola-menti (brushing) sulla superficie del broncoconsentendo di arrivare facilmente alla dia-gnosi (diagnosi citologica). Nei casi di le-sioni che crescono all’interno del bronco, èanche possibile eseguire prelievi (biopsie) dipiccole porzioni di tessuto (diagnosi istolo-gica);
■ la tomografia computerizzata (TC): (fi-gura 9) è un esame radiologico che offre lapossibilità di studiare su un piano trasversalele strutture anatomiche che si intendono in-dagare. Le immagini ottenute con l’ausilio diun mezzo di contrasto iniettato in vena primadell’esame, permettono di valutare con mag-giore efficacia la componente linfoghiandola-re, vascolare e tutte le altre strutture presen-ti nel torace. La TC riveste importanza prima-ria anche nella stadiazione extratoracica del-la malattia. In particolare a livello addomina-le, nello studio del fegato e dei surreni;
■ la risonanza magnetica nucleare(RMN): è una metodica che trova largo im-piego nella patologia neurologica. Le im-magini si ottengono sottoponendo il pa-ziente ad un campo magnetico almeno60.000 volte superiore a quello terrestre.Viene in genere utilizzata per la ricerca dimetastasi midollari della colonna vertebra-le, e per la identificazione di lesioni moltopiccole a livello dell’encefalo quando la so-la TC del cranio non è sufficiente a risolve-re il problema diagnostico;
■ la tomografia ad emissione di posi-troni (PET): si tratta di una metodica rela-
19
Figura 8
tivamente nuova che si differenzia dalla TCe dalla RMN perché riesce a riconoscere lecellule che si dividono rapidamente (come lecellula tumorali) nel contesto di altre cellulea basso indice di proliferazione come le cel-lule normali. Si usa a complemento degli esa-mi di stadiazione, sia per valutare meglio l’e-stensione della malattia a livello toracico,che per rilevare la presenza di metastasi nelresto dell’organismo. Dopo la terapia è utileper determinare la persistenza o meno del tu-more;
■ la scintigrafia scheletrica: (figura 10) èun esame di medicina nucleare che utilizza unisotopo radioattivo (il 99Tecnezio polifosfato)per la ricerca delle metastasi ossee. Ha unamaggiore sensibilità nei confronti dell’esameradiografico, potendo anticipare di 4-6 mesil’individuazione della metastasi. È un’indagi-ne da eseguire nei pazienti candidati all’in-tervento chirurgico, soprattutto quando esi-ste il sospetto clinico di metastasi in rappor-to, sia a una specifica sintomatologia (dolo-re), sia a particolari alterazioni degli esami
ematici (aumento dei valori della fosfatasi al-calina e della calcemia). Nei pazienti affettida carcinoma polmonare a piccole cellule ta-le metodica è sempre eseguita, essendo taletipo istologico già metastatico alla diagnosiin oltre 2/3 dei casi.
20
Figura 9
Figura 10
L’altro grosso capitolo della diagnostica, è rap-presentato dalle indagini cliniche “invasive ocruente” che comprendono:
■ l’agobiopsia percutanea transtora-cica: consiste in una biopsia con ago sottileeseguita attraverso la parete toracica, in ane-stesia locale e sotto guida TC. Il materialeaspirato, permette di pervenire ad una dia-gnosi di natura nel 70% dei casi. La si ese-gue tutte le volte che non è possibile giun-gere ad una diagnosi cito-istologica per viabronchiale ed in particolare nelle lesioni pol-monari periferiche con diametro inferiore a3 centimetri;
■ la pleuroscopia: prevede l’introduzionedi un fibrotorascopio nel cavo pleurico attra-verso una piccola incisione della parete tora-cica. Permette un’accurata analisi della su-perficie pleurica, con possibilità di biopsie mi-rate. È indicata soprattutto nei versamentipleurici la cui causa non è identificabile in al-tro modo. In pazienti con tumore del polmo-ne, la pleuroscopia permette di confermare ladiagnosi di tumore e l’interessamento dellapleura;
■ la mediastinoscopia: è una metodicachirurgica eseguita in anestesia generale,che permette l’esplorazione del mediastinoantero-superiore fino alla biforcazione tra-cheale. È un esame di staging preoperatorioeseguito nei pazienti in stadio III A-B all’in-dagine TC, che presentano un aumento didiametro dei linfonodi mediastinici. Tali linfo-nodi possono essere così raggiunti, visiona-ti e biopsiati. Una sua variante è rappresen-tata dalla mediastinotomia sinistra che va-luta le stazioni linfonodali para e sottoaor-tiche.
Classificazionein stadi
Come per gli altri tipi di tumori solidi, ancheper il tumore polmonare esiste una classifica-zione di gravità di malattie, adottata in tuttoil mondo (sistema TNM). Lo stadio, ottenu-to al termine degli esami di stadiazione, rive-ste un’importanza primaria, perché permettedi decidere il tipo di terapia da adottare perciascun paziente. La più recente classificazio-ne di stadio risale al 1997 ed è stata propo-sta da Clifton Mountain.Essa prevede:
■ Carcinoma occulto. Significa che èstata rilevata la presenza di cellule tumoralinelle secrezioni bronchiali senza che sia sta-to trovato un tumore nel polmone.
■ Stadio 0. Definito anche carcinoma insitu, indica un cancro limitato ad una precisae ben limitata area bronchiale, che non è cre-sciuto oltre la mucosa bronchiale (cioè il rive-stimento interno del bronco) e che non è ingrado di diffondersi.
■ Stadio I. Indica che il tumore non si èdiffuso per via ematica o linfatica oltre la se-de della sua origine, ma è in grado di farlo. Lostadio I si suddivide ulteriormente in stadioI A e I B, entrambi solitamente resecabili, cioèasportabili chirurgicamente se il paziente è ingrado di sopportare l’operazione.
■ Stadio II. Indica che il tumore si è diffu-so ed ha dato origine a metastasi in uno o più
21
linfonodi polmonari od ilari. Lo stadio II si sud-divide ulteriormente in stadio II A e II B, en-trambi solitamente resecabili cioè asportabilichirurgicamente.
■ Stadio III. Indica che il tumore ha inva-so le strutture toraco-mediastiniche circostantie/o i linfonodi mediastinici e sopraclaveari. Lostadio III si suddivide ulteriormente in stadioIII A e III B. Questo è il principale campo di ap-plicazione delle terapie combinate.
■ Stadio IV. Indica che il tumore è arri-vato ad interessare, per via ematica, altre zo-ne del corpo.
I metodi di cura Le tre modalità principali di cura nel tumorepolmonare rimangono la chirurgia, la radio-terapia e la chemioterapia. Tali terapie pos-sono essere utilizzate singolarmente o incombinazione, in base al tipo di cancro, allostadio della malattia, all’età del paziente eal suo stato generale di salute. Qualsiasitrattamento adottato ha miglior pos-sibilità di successo se il paziente smet-te di fumare. È altrettanto utile, inoltre, ri-durre l’esposizione al fumo passivo.
L’intervento chirurgico
Scopo principale dellachirurgia è la rimo-zione in toto deltumore e del pol-mone sano che locirconda. La scelta
del chirurgo deve essere effettuata con mol-ta attenzione. Solitamente è da preferirsi unospecialista di chirurgia polmonare o del tora-ce, in quanto i risultati sono quasi sempre mi-gliori se il chirurgo ha una maggiore espe-rienza specifica.La resezione chirurgica polmonare viene ingenere compiuta quando il cancro non si èancora propagato in altri organi del torace oin altre parti del corpo.Spesso è il primo tipo di cura che il pazientericeve. A volte, invece, segue la chemiotera-pia e/o la radioterapia, che vengono effet-tuate per prime al fine di ridurre le dimensionidel tumore (la cosiddetta terapia neoadju-vante).Quando il tumore è asportato mediante in-tervento chirurgico, il chirurgo di solito ri-muove anche i linfonodi circostanti per veri-ficare che non siano già stati interessati dal-la neoplasia. Come per altri tipi di cancro, l’e-same dei linfonodi permette di individuare illivello di diffusione della malattia ed è quin-di essenziale per determinarne con certezzal’evoluzione futura.I principali tipi d’intervento chirurgico effettuatinel trattamento del cancro del polmone sono:
■ la lobectomia: asportazione di un’interasezione (lobo) del polmone;■ la pneumonectomia: asportazione di unpolmone intero;■ la resezione a cuneo o segmentale:asportazione di una piccola parte del polmo-ne (viene effettuata soltanto se il paziente hauna ridotta riserva respiratoria, in quanto nonè un trattamento che dà la massima garanziadi radicalità).
Ci sono casi in cui l’intervento chirurgico non
22
è consigliabile, almeno in un primo tempo.Come in parte già detto, ciò capita quando iltumore è esteso:■ all’altro polmone;■ ad organi vitali della gabbia toracica qua-li il cuore;■ ai linfonodi del collo o ad altri organi di-stanti come il fegato, i reni o il cervello.L’intervento chirurgico non viene inoltre ese-guito, quando la funzione respiratoria risultagravemente compromessa o coesistono altriseri problemi di salute.
L’asportazione chirurgica causa una serie di ef-fetti collaterali, alcuni dei quali scompaiono nelgiro di pochi giorni o settimane.Altri effetti in-desiderati possono durare più a lungo nel tem-po, anche per anni. Il dolore è un effetto col-laterale molto frequente al quale si ovvia conla somministrazione di farmaci analgesici su-bito dopo l’intervento.Alcune forme di dolore, tuttavia, sono diffici-li da eliminare. Anche dopo molti anni, alcunipazienti lamentano un dolore persistente lun-go il decorso della ferita chirurgica. La situa-zione è più difficile per le donne, in quantospesso l’incisione viene praticata all’altezzadel seno.Molte donne operate devono smettere di in-dossare indumenti stretti per evitare il dolo-re, spesso fastidioso e persistente.Un secondo effetto collaterale, menzionato ra-ramente, è dato dallo stress provocato dal-l’intervento in sé, dall’anestesia e da tutti gli al-tri farmaci utilizzati durante l’operazione. Que-sti fattori di stress riducono la capacità del si-stema immunitario che, normalmente, com-batte le infezioni.Chiunque debba sottoporsi ad un interventochirurgico dovrà cercare di affrontarlo nelle mi-
gliori condizioni psicofisiche possibili. Nei cen-tri specializzati viene richiesto che i pazientieseguano, prima e dopo l’intervento, specifi-ci programmi di riabilitazione respiratoria. Lamaggioranza dei chirurghi chiederà, in ma-niera anche insistente, che il malato non fu-mi. Infine, in alcuni ospedali, il paziente verràmesso in contatto con un esperto dell’ali-mentazione ed un dietologo che concerte-ranno un regime alimentare che gli fornisca glialimenti necessari ad aiutare la guarigione.
La radioterapia
La radioterapia è quelladisciplina medica che siserve di radiazioni ad al-ta energia. Tali radiazio-ni, erogate alla regionemalata, sono in grado di
agire sulle cellule irradiate impedendo lorodi riprodursi e quindi di crescere. Anche lecellule sane incluse nel campo di irradiazio-ne sono suscettibili di danno. Ciò spiega i di-sturbi che possono accompagnare il tratta-mento radioterapico. Per fortuna, il danno aitessuti sani è limitato alla zona trattata edè reversibile. La quantità di radiazioni im-piegata varia a seconda della dimensione edella posizione del tumore, e tiene ancheconto del grado di sensibilità del tessuto sa-no circostante. Durata e dosaggio delle ra-diazioni (il cosiddetto frazionamento) sonoancora oggetto di studio.La radioterapia si integra alle altre terapieoncologiche con l’obiettivo finale di curarei pazienti e migliorare la loro qualità di vita.La scelta dei tempi di ognuno di questi pre-sidi terapeutici dipende da diversi fattori le-
23
gati alla malattia ed alle condizioni di salu-te del paziente. La giusta integrazione èsempre il frutto di ponderate decisio-ni fra gli specialisti oncologi nelle va-rie discipline.Nell’ambito dei tumori del polmone, il ruo-lo della radioterapia va discusso separandonettamente il comportamento da tenere neiconfronti del tumore non a piccole cellule,rispetto al microcitoma.
■ Nel tumore non a piccole cellule, la ra-dioterapia può essere utilizzata da sola oin combinazione con il trattamento chi-rurgico o la chemioterapia. A volte è uti-lizzata prima dell’intervento chirurgicoper ridurre le dimensioni del tumore (tu-mori di Pancoast o dell’apice).
■ Nel microcitoma la radioterapia assumeun ruolo generalmente complementarealla chemioterapia, con lo scopo di au-mentare le possibilità di cura del tumorequando questo è localizzato al solo tora-ce. Un altro suo campo applicativo è laprevenzione di localizzazioni al sistemanervoso centrale.
Prima o poi, molti malati di cancro del pol-mone avranno bisogno della radioterapia, siacome cura vera e propria, sia come possibi-lità di trattamento dei sintomi (palliazione).La radioterapia permette di danneggiare odistruggere le cellule neoplastiche, ma puòdanneggiare, come già anticipato, anche lecellule normali, causando una serie di effet-ti collaterali.Dopo una o due settimane dall’inizio deltrattamento radioterapico al torace, la mag-gioranza dei pazienti lamenta una certastanchezza che tende ad aumentare lenta-
mente con la prosecuzione della terapia. Ta-le sensazione di spossatezza (astenia) nonè indice di un peggioramento della malattiaed è possibile attenuarla riposando mag-giormente. In genere, la stanchezza scom-pare entro qualche settimana dalla fine deltrattamento.Anche la gola secca e infiammata ed una dif-ficile deglutizione (disfagia) sono compli-canze temporanee della radioterapia. Pos-sono insorgere in un periodo compreso trai due giorni e le due settimane dall’inizio deltrattamento; normalmente non durano più diuna o due settimane. Quando compaionoquesti sintomi, diventa più difficile mangia-re, per cui si consigliano cibi soffici o liqui-di, quali frappé, passati di verdure o inte-gratori liquidi.La pelle può risentire delle radiazioni e, nel-l’area in trattamento, può arrossarsi, irritar-si, sembrare bruciata dal sole o tinta. Rivol-gendosi al personale sanitario, sarà possibi-le ottenere delle lozioni per calmare l’irrita-zione cutanea.La caduta di capelli (alopecia) può verifi-carsi esclusivamente a seguito dell’irradia-zione del cranio. La ricrescita, comunque,può avvenire entro tre mesi circa dalla finedel trattamento.La fibrosi polmonare può svilupparsi neltessuto polmonare attorno al tumore che èstato trattato. In questo caso il paziente po-trà manifestare, dopo 4-6 settimane, tosseinsistente e progressiva difficoltà respirato-ria. La somministrazione di farmaci adegua-ti (cortisone, aminofillina, broncodilatatori,etc.) permetterà di controllarne i disturbi.Può anche succedere che, alcuni mesi dopola fine del trattamento radioterapico pol-monare, alcune persone lamentino un leg-
24
gero indurimento dei muscoli delle spalle edel torace accompagnato da dolore ed irri-gidimento. L’infermiera o il medico sapran-no indicare gli esercizi da fare durante o do-po la radioterapia per ridurre al minimo lepossibilità che questo problema si verifichi.La radioterapia normalmente non provocanausea, ma nel caso ciò dovesse succedere,il medico potrà prescrivere un farmaco adat-to a combatterla.
La chemioterapia
Con questo termine si indicala somministrazione orale oendovenosa di farmaci an-ticancro che agiscono in
maniera sistemica (cioè in tut-to il corpo). Tali farmaci uccidono le celluleche si dividono rapidamente, come le cellu-le tumorali. In pratica, interferiscono con ilciclo di divisione delle cellule provocandodanni irreparabili. Purtroppo però finisconocon il colpire anche alcune cellule normalicome le cellule del sangue, della pelle, deipeli e dei capelli, e quelle che rivestono labocca e l’intestino.I programmi di chemioterapia variano a se-conda delle necessità del singolo paziente.Per ogni soggetto, il medico elabora un pia-no di cura (protocollo) che tiene conto deltipo e dell’estensione del cancro nonché del-lo stato di salute generale del malato.La chemioterapia viene usata per:
■ ottenere la regressione del tumore e ilconseguente prolungamento della vita;
■ rallentare la crescita del cancro;■ impedire al cancro di diffondersi;
■ alleviare i sintomi collegati alla malattiae migliorare la qualità di vita.
Anche se la chemioterapia non risolve lamalattia, la ricerca ha ampiamente dimo-strato che essa aiuta i malati a vivere più alungo e meglio.
La chemioterapia ha le seguenti caratteri-stiche:
■ è di solito effettuata mediante sommini-strazione di due o tre farmaci (diretta-mente in vena o diluiti in soluzioni iniet-tabili per fleboclisi). Più raramente, può es-sere limitata alla somministrazione di ununico farmaco o, all’opposto, comporsi diun cocktail di molti farmaci (6 o più);
■ è spesso preceduta da altre fleboclisi di so-luzioni saline o glucosate che servono adassicurare l’idratazione del paziente e lasomministrazione dei vari “antidoti” (percui il paziente spesso conta 5 o 6 “flebo”quando quelle contenenti la “chemio” so-no due o al massimo 3);
■ viene tutta somministrata nello stesso gior-no (ma anche in due o tre giorni di segui-to, o settimanalmente) secondo uno sche-ma ben preciso, sempre identico e ripeti-tivo, da cui il nome di terapia ciclica o, nellinguaggio comune “cicli di chemiotera-pia”;
■ viene sempre preceduta da una visita ac-curata e da esami di laboratorio in cui sidetermina il livello ematico dei globulibianchi, dei globuli rossi e delle piastrine(oltre ad alcuni indici biochimici) per veri-ficare che la tossicità intrinseca del far-maco sia stata superata;
■ viene ripetuta un certo numero di volte (disolito 4 volte), prima di effettuare un con-
25
trollo approfondito dello stato di malattia(ristadiazione);
■ viene continuata o sospesa in rapporto al-la sua efficacia (dimostrata in corso di ri-stadiazione), ma anche tenendo conto del-la eventuale tossicità, della tolleranza sog-gettiva e della volontà del paziente (infat-ti la chemioterapia è un trattamento assaiimpegnativo, oltre che costoso, e non puòesser somministrato se il paziente non è deltutto consenziente).
In passato, i due farmaci maggiormente uti-lizzati nella cura del tumore del polmone, so-no stati il carboplatino e il cisplatino, en-trambi a base di platino. Da qualche tempo so-no in uso nuove sostanze, fra cui il doce-taxel, la gemcitabina, l’irinotecan, il pa-clitaxel, il topotecan e la vinorelbina.Molti di questi farmaci sono utilizzati sia sin-golarmente sia in associazione tra loro o conl’aggiunta di carboplatino o cisplatino. Alcu-ni pazienti rispondono ad alcuni farmaci me-glio di altri. Pertanto il medico, nel corso del-la cura, potrà modificarne il dosaggio e lacombinazione, per ottenere i migliori risultatie ridurre al minimo gli effetti collaterali.
Esistono due livelli di effetti collaterali indottidalla chemioterapia. Un livello prevede effettiche possono essere fastidiosi, come la cadutadi peli e capelli o la nausea, ma che non han-no gravi conseguenze. L’altro livello, invece,prevede effetti molto più gravi, in grado dimettere in pericolo la vita del paziente. Questiultimi vengono definiti effetti “dose-dipen-denti” e, quando si manifestano, è tassativo so-spendere la somministrazione dei farmaci che-mioterapici. La gravità degli effetti collateralivaria molto da persona a persona. Non è det-
to, infatti, che essi debbano manifestarsi co-munque: alcune persone sperimentano solouno o due effetti collaterali oppure nessuno.Tutto dipende dal dosaggio e dal tipo di che-mioterapia adottata, oltre che dalle capacitàreattive dell’organismo. Ciascun tipo di far-maco può generare effetti collaterali diversi.I più comuni effetti collaterali sono nausea, vo-mito, caduta di capelli, affaticamento e su-scettibilità alle infezioni.La nausea e il vomito possono essere con-trollati con successo mediante la sommini-strazione di farmaci specifici. Riposo assolu-to, riduzione dell’attività fisica e una dieta nu-triente possono aiutare a ridurre il senso dispossatezza. Dal momento che non è possi-bile evitare la caduta dei capelli provocatadalla chemioterapia, è necessario far ricorsoall’uso di cappelli, parrucche o altri tipi di co-pricapo per proteggersi durante i periodi fred-di.Anche la costipazione può essere un pro-blema. Per cercare di prevenirla, o comunqueper ridurne gli effetti, si consiglia di bere liquidiin grande quantità, di seguire una dieta riccadi fibre naturali, di frutta e di verdura. Se ne-cessario, il medico o il personale infermieristicopotranno consigliare dei farmaci utili a risol-vere il problema. Le infezioni costituisconouna delle complicanze più gravi della che-mioterapia, i cui farmaci riducono il numero diglobuli bianchi presenti nel sangue (leuco-penia). Di conseguenza, essendo meno vali-da l’azione di difesa dell’organismo, aumen-ta il rischio di sviluppare infezioni. Quando ilpaziente ha la febbre deve rivolgersiimmediatamente al medico. È utile infor-marsi presso il personale medico ed infermie-ristico sui sintomi che possano far presagire ilpossibile sviluppo di un’infezione. Per com-battere la leucopenia, sono disponibili dei fat-
26
tori di crescita specifici che agiscono sul midolloosseo. Se i globuli rossi diventano pochi o con-tengono meno emoglobina, essendo così in-sufficienti a trasportare l’ossigeno in quantitàadeguata a tutto il corpo, si è anemici: l’ane-mia procura un senso di grande affaticamen-to e dispnea. Anche in questo caso potrannoessere adottate alcune contromisure utili acombatterla, come ad esempio la sommini-strazione di eritropoietina (un fattore di crescitagià presente nel nostro organismo) che faràaumentare la produzione dei globuli rossi daparte del midollo osseo. Nei casi più gravi, sipotrà far ricorso alla trasfusione di sangue.Da quanto brevemente esposto, risulta evi-dente che è sempre utile chiedere informazionial proprio medico o al personale infermieristicosugli effetti collaterali che si potranno verifi-care con maggiore probabilità durante la cu-ra, sulla durata di tali effetti e sulla loro gra-vità, e infine su quando è necessario richiederel’intervento del medico.Al termine della terapia le cellule non tumo-rali recuperano rapidamente il danno subito etornano a svilupparsi in modo normale; diconseguenza, gli effetti collaterali, sparisconogradualmente, con tempi di recupero che va-riano da persona a persona.
Terapie di supportoe palliative
L’obiettivo delle terapiedi supporto e palliati-ve è quello, da un la-to, di prevenire etrattare tutte le pos-
sibili forme di tossicità secondarie alle tera-pie oncologiche, specie quelle legate allachemioterapia, e, dall’altro, di trattare effi-cacemente la sintomatologia legata all’ac-crescimento della neoplasia durante tutto ildecorso della malattia.Negli ultimi anni, sempre più si è andato ra-dicando fra i medici ed il pubblico il concet-to della migliore qualità di vita del pazienteneoplastico, una filosofia che ha indubbia-mente migliorato il livello dell’assistenza alpaziente mirando ad un controllo il più pos-sibile completo dei sintomi di malattia. Le te-rapie di supporto rappresentano a volte l’u-nica forma di terapia in pazienti non altri-menti trattabili. Dal punto di vista organizza-tivo, il passo avanti realizzato negli ultimi an-ni è stato quello di potenziare i servizi di dayhospital (ospedale di giorno) e di creare deiservizi di assistenza domiciliare che affian-chino i reparti ospedalieri.Dal punto di vista medico, la ricerca farmaco-logica ha fornito i mezzi per combattere effi-cacemente le complicazioni ed i sintomi del-le malattie tumorali. In questo modo, si è po-tuto garantire al paziente affetto da tumoreinguaribile una esistenza degna di essere vis-suta, anche nelle fasi più avanzate della ma-lattia. Un aspetto fondamentale nella terapiapalliativa è il controllo del dolore.
Terapia del dolore
Le neoplasie polmonari, come molti altri tipidi neoplasie, sono caratterizzate da una evo-luzione che condiziona negativamente sia ladurata che la qualità di vita dei pazienti col-piti. Il sintomo spesso predominante è il do-lore: chi ne è affetto non dorme, non si ali-
27
menta e reagisce a tutto ciò sviluppando an-sia, rabbia e depressione.Circa il 40-60% dei pazienti affetti da tumo-re polmonare presenta nella sua storia clini-ca il sintomo dolore, una tragica realtà a vol-te sottostimata o non trattata adeguatamen-te. Il dolore può essere correlato all’evoluzionedel tumore che invade i tessuti e gli organi vi-cini (65%), può essere conseguente alle tera-pie (15-20%), o può essere indipendente dal-la malattia tumorale e dalle cure.Le caratteristiche cliniche del dolore, un ac-curato esame obiettivo, ed il ricorso ad inda-gini strumentali (scintigrafia ossea,TC e RMN)costituiscono la base per un’attenta valuta-zione dello stesso e per la più idonea strate-gia terapeutica da adottarsi. L’Organizzazio-ne Mondiale della Sanità, già dal 1986, ha de-lineato le linee guida per l’utilizzazione dei far-maci analgesici, che sono da usarsi in se-quenza. Esse recitano:
■ la copertura analgesica deve interes-sare tutte le 24 ore (non bisogna aspet-tare l’insorgere del sintomo per agire);
■ la terapia deve essere personalizza-ta (ogni paziente ha una propria soglia deldolore);
■ i dosaggi dei farmaci devono essereadeguati e gli effetti collaterali (nau-
sea, stipsi, iporessia, etc) devono esse-re prevenuti;
■ la somministrazione degli stessi de-ve essere facilitata, in modo da dare alpaziente mobilità ed indipendenza, peresempio attraverso l’assunzione del far-maco per via orale;
■ se necessario, occorre associare far-maci adjuvanti (ansiolitici, antidepressi-vi, etc.);
■ la terapia deve riuscire a cancellarela memoria del dolore attraverso la ri-duzione di paure ed ansie, ottenibile conuna prevenzione costante del sintomo;
■ il decorso clinico del paziente deveessere attentamente monitorato.
Circa il criterio di scelta degli analgesici, lasequenza si basa su una scala a tre gradiniche parte dai farmaci antinfiammatori nonsteroidei (FANS), seguiti dagli stupefacentiminori e dagli stupefacenti maggiori. Il pas-saggio allo scalino successivo è determina-to dall’inefficacia del farmaco o dai suoi ef-fetti collaterali.Oggi la terapia antalgica costituisce unabranca medica specialistica gestita general-mente dai centri anestesiologi, ai quali sem-pre più spesso si fa riferimento per una mi-gliore gestione della sintomatologia dolorosada tumore.
28
29
INDICE
Prefazione pag. 2
Storia dell’Associazione » 3
L’Apparato Respiratorio » 6
Il Cancro in generale » 8
Il Tumore del Polmone: » 10
• Epidemiologia » 10
• Eziologia » 11
– Fumo di tabacco » 11
– Predisposizione ereditaria ed anomalie genetiche » 12
– Fattori legati all’ambiente ed all’occupazione » 12
• Prevenzione » 13
– Prevenzione primaria » 13
– Prevenzione secondaria (screening) » 14
– Prevenzione terziaria » 15
• Classificazione in tipi istologici » 16
• I sintomi » 17
• Diagnosi e Stadiazione » 18
• Classificazione in stadi » 21
• I metodi di cura: » 22
– L’intervento chirurgico » 22
– La radioterapia » 23
– La chemioterapia » 25
• Terapie di supporto e palliative » 27
– Terapia del dolore » 27
Maggiori informazioni?Vuoi ricevere a casa ulteriore materiale informativo, avere un colloquio con noi,
collaborare a questa campagna, diventarne socio?
Vuoi altro materiale informativo? Vuoi conoscere lo staff del CuLCaSG?□ SÌ □ SÌ
□ NO, ma condivido l’iniziativa □ NO, ALMENO PER ORA
□ NO □ NO
Vuoi collaborare a questa campagna? Vuoi iscriverti al CuLCaSG?□ SÌ □ SÌ
□ NO, ma condivido l’iniziativa □ NO, ALMENO PER ORA
□ NO □ NO
Commenti:
Nome Cognome
Indirizzo
Telefono Fax
Spedire a: ALCASE Italia - ONLUSGruppo di Ex-pazienti e Volontaridel CuLCaSG per la Solidarietà e l’Informazionesul Cancro del Polmone
c/o Day Hospital della Pneumologia - Ospedale “A. Carle”Frazione Confreria, 12100 CUNEOFax: 0171 441764E-mail: [email protected]
✂





















































![Pianura cuneese [PAYS.DOC] Osservatorio virtuale del ...](https://static.fdocumenti.com/doc/165x107/61a6524b35cc774b5a3e341c/pianura-cuneese-paysdoc-osservatorio-virtuale-del-.jpg)