DIAGNOSI PRENATALE - Giancarlo Accattatis · •Valutazione ecografica dello spessore della plica...
-
Upload
vuongduong -
Category
Documents
-
view
228 -
download
0
Transcript of DIAGNOSI PRENATALE - Giancarlo Accattatis · •Valutazione ecografica dello spessore della plica...
DIAGNOSI PRENATALE
fornire scelte informate alle coppie a rischio
rassicurare e ridurre l’ansia
permettere a coppie ad alto rischio di confermare o smentire l’anomalia nel feto mediante il test, anziche’ rinunciare ad avere figli
permettere a coppie con un bambino affetto di avere una preparazione psicologica prima e dopo la nascita
permettere il trattamento prenatale del feto affetto
nata nel 1966 (Steele e Breg); richiede l’intervento di numerose
discipline: ostetricia, ultrasonografia, genetica clinica, diagnosi e
consulenza genetica e la diagnostica di laboratorio;
scopi:
2. un precedente bambino con un’anomalia cromosomica “de
novo”
3. la presenza di anomalie cromosomiche di tipo strutturale in
uno dei genitori
4. la presenza di una storia familiare per una malattia genetica
che puo’ essere diagnosticata o esclusa mediante analisi
biochimiche o del DNA
5. La presenza di una storia familiare per una malattia X-linked
per la quale non esiste un test prenatale specifico
6. Il rischio dei difetti del tubo neurale
7. Lo screening del siero materno ed ecografia del I e II
trimestre (NT, nasal bone, CPC, EHF,SUA)
TECNICHE NON INVASIVE (1)
Consistono in test di screening, cioè test che
stimano la probabilità che il feto sia affetto
da una patologia cromosomica.
Non sono test diagnostici, pertanto in caso di
positività del test è opportuno ricorrere
all’analisi del cariotipo fetale, mediante
tecniche invasive
TECNICHE NON INVASIVE (2)
BITEST:
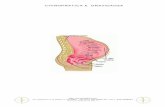
• Valutazione ecografica dello spessore della plica
nucale (translucenza nucale)
• Dosaggio sul sangue materno di PAPP-A (proteina
plasmatica associata alla gravidanza) e free beta-HCG
(gonadotropina corionica)
• Si effettua tra 11 e 13 settimane
La traslucenza nucale è una piccola raccolta di
liquido che si trova sotto la pelle della zona cervico-
dorsale in tutti gli embrioni fra le 10 e le 14 settimane
di gravidanza. Le ragioni della presenza di tale falda
liquida non sono ancora ben chiare, ma si è visto
che in presenza di un aumento dello spessore della
traslucenza cresce anche il rischio che il feto sia
affetto da alcune patologie congenite quali le
cromosomopatie, le cardiopatie ed altre sindromi
genetiche o malformative.
traslucenza nucale
TECNICHE NON INVASIVE (3)
TRITEST
• Valutazione ecografica biometrica e morfostrutturale del
feto
• Dosaggio sul sangue materno di AFP, HCG e uE3
(Estriolo non coniugato)
• Si effettua tra 15 e 18 settimane
TECNICHE NON INVASIVE (4)
TEST INTEGRATO
Integra l’età materna, i dati del bitest e
quelli del tritest, fornendo un unico
risultato. In questo modo aumenta
l’efficacia del test
AFP (ALFA-FETOPROTEINA)
E’ una glicoproteina di origine fetale prodotta principalmente nel fegato, secreta nel circolo fetale, ed eliminata attraverso i reni nel liquido fetale
Entra nel circolo sanguigno materno attraverso la placenta, le membrane amniotiche e la circolazione materna-fetale
Puo’ essere valutata sia nel liquido amniotico (AFAFP) che nel siero materno (MSAFP)
La concentrazione viene valutata mediante dosaggio immunoenzimatico (tecnica poco costosa)
Insieme all’esame ecografico a 18-19 settimane, l’esame dell’ AFAFP permette di identificare il 99% dei feti con spina bifida e tutti quelli affetti da anencefalia (il range di normalita’ va stabilito in relazione all’eta’ gestazionale)
AFP (ALFA-FETOPROTEINA)
La concentrazione di AFP viene valutata nel liquido
amniotico per rilevare la
eventuale presenza di difetti del tubo neurale (Spina
bifida, anencefalia, ecc.)
VILLOCENTESI (1)
• Prelievo di villi coriali
• Si effettua tra la 10° e la 12° settimana
di gestazione, ma può essere effettuata
già dalla 6° settimana
VILLOCENTESI (2)
Indicazioni
• Età materna >35 anni
• Precedente figlio con anomalia cromosomica
• Alterazioni cromosomiche nei genitori
• Precedente plurimalformato
• Sospetta malformazione ecografica
VILLOCENTESI (3)
Tecnica
• Studio ecografico preliminare
• Per via transaddominale, in ambiente sterile e sotto guida
ecografica si inserisce l’ago fino al corion
• Prelievo di 20-30 mg di materiale
• Esame colturale con risposta in 3-5 giorni
VILLOCENTESI (4)
Complicanze
• Rischio di aborto dell’1%
• Sanguinamento e perdite uterine
• Crampi addominali
• Difetti degli arti fetali per prelievi effettuati prima della
10° settimana
VILLOCENTESI (5)
Vantaggi
• Si esegue in epoca precoce
• Metodica di scelta nelle gravidanze multiple
(complicanze inferiori in caso di interruzione
selettiva)
• Risposta diagnostica rapida
• Tecnica d’elezione per le malattie genetiche di cui
sia noto il difetto molecolare
VILLOCENTESI (6)
Svantaggi
• Contaminazione con decidua materna
• Mosaicismo confinato alla placenta
(presenza di cellule aneuploidi nella
placenta ma non nel feto!)
AMNIOCENTESI (1)
Prelievo di liquido amniotico
• Amniocentesi precoce: effettuata tra 10 e 14 settimane
• Amniocentesi del II trimestre: effettuata tra 15 e 20
settimane (a. genetica)
• Amniocentesi tardiva: dopo la 24° settimana (effettuata
principalmente per problematiche infettivologiche)
AMNIOCENTESI (2)
Indicazioni
• Età materna > 35 anni
• Presenza di anomalie cromosomiche o genetiche note nei genitori
• Precedente figlio con anomalia cromosomica
• Riscontro ecografico di anomalie morfostrutturali
• Test di screening per aneuploidie positivi
• Malattie infettive in gravidanza
AMNIOCENTESI (3)
Tecnica
• Studio ecografico preliminare
• Per via transadominale, sotto guida ecografica e in
ambiente sterile si inserisce l’ago e si prelevano in
media circa 20 cc di liquido
• Il cariotipo si ottiene dalla coltura di cellule di
desquamazione del feto in circa 20 gg
AMNIOCENTESI (4)
Complicanze
• Rischio di aborto dello 0,5-0,9%
• Rottura delle membrane
• Contrazioni e dolore addominale
• Corioamnionite
• Traumi fetali
AMNIOCENTESI (5)
Vantaggi
• Facilità di esecuzione
Svantaggi
• Il cariotipo non si ottiene in tempi rapidi
ASPETTI TECNICI (SEMPRE OSTETRICI) DELL’AMNIOCENTESI
Esame ecografico preliminare per valutare le condizioni fetali,
il periodo gestazionale, il numero di feti, la normalita’ strutturale e
la posizione ottimale per l’inserimento dell’ago
Epoca: tra la 15a e la 16a settimana di gestazione
(eccezionalmente tra la 10a e la 14a)
Esecuzione: ambulatoriale
Preparazione: nessuna
Aghi: 21-22 g (0,8-0,7 mm)
Via: transaddominale
COMPLICAZIONI:
Aumento dello 0.5-1% al di sopra del normale rischio del 2-3% di aborto
Rare perdite di liquido amniotico, infezioni e danni al feto causati dalla
puntura dell’ago
L’amniocentesi precoce (10-14 settimane) ha un rischio d’aborto del
2,6% contro lo 0,8 dell’amniocentesi tradizionale
Per prevenire l’immunizzazione Rh della madre, viene somministrata di
routine la globulina immune Rh alle donne Rh negative
CORDOCENTESI (1)
• Prelievo di sangue fetale dal cordone ombelicale
• Si può effettuare dalla 12° settimana, ma in genere
si effettua dopo la 20° settimana
CORDOCENTESI (2)
Indicazioni
• Determinazione rapida del cariotipo fetale
• Difficoltà al prelievo di liquido amniotico per la presenza di oligoidramnios
• Diagnosi prenatale di malattie ematologiche fetali, emoglobinopatie e sindromi da immunodeficienza
• In caso di isoimmunizzazione Rh valutazione della gravità della condizione e del trattamento della malattia emolitica fetale
CORDOCENTESI (3)
Tecnica
• Studio ecografico preliminare
• Per via transaddominale, in ambiente sterile e sotto guida ecografica si inserisce un ago nel cordone ombelicale e si prelevano 1-5 ml di sangue fetale
• Il prelievo va effettuato nella vena ombelicale e in prossimità dell’inserzione placentare del cordone
• Il cariotipo si ottiene dalla coltura dei linfociti in 48-72ore
CORDOCENTESI (4)
Complicanze
• Rischio di aborto del 2-3%
• Contrazioni uterine e dolore addominale
• Sanguinamento nella sede del prelievo,
ematoma del cordone
• Bradicardia fetale











































![5 Clonaggio [modalità compatibilità] - Giancarlo Accattatis · Successivamente si avrà la replicazione di questo DNA modificato (RICOMBINANTE) migliaia o milioni di volte fornendo](https://static.fdocumenti.com/doc/165x107/5c68496a09d3f226188d1aee/5-clonaggio-modalita-compatibilita-giancarlo-accattatis-successivamente.jpg)


![verrotti di pianella [modalità compatibilità] · LA MISURAZIONE DELLA PLICA NUCALE : ASPETTI TECNICI ... in mm) Curve di normalità ... 3.5 4.0 NT (mm) 95 th centile 2.7mm 99 th](https://static.fdocumenti.com/doc/165x107/5c68a54b09d3f206678bc5f2/verrotti-di-pianella-modalita-compatibilita-la-misurazione-della-plica-nucale.jpg)






