4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · -...
Transcript of 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · -...
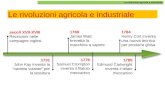
LA VALUTAZIONE E GESTIONE DELLA ACUZIE PSICHIATRICA: QUANDO E DOVE?
Giorgio Pigato
Clinica Psichiatrica Azienda Ospedaliera Università Padova
MESTRE - VENEZIA 12 MARZO 2016
GESTIONE DELL’AGITAZIONE
A. aspetti ambientali-logistici
B. interventi non farmacologici
C. trattamento farmacologico
[Lindenmayer JP. Pathophisiology of agitation, J Clin Psychiatry; (61) 5-10]
- irrequietezza motoria
- ipereattività agli stimoli e irritabilità
- attività verbale/motoria inappropriata o finalistica
- insonnia
- fluttuazione dei sintomi nel tempo
Segni distintivi
UNA DEFINIZIONE OPERATIVA DELL’AGITAZIONE
CICLO DELL’AGGRESSIVITÀFase deltrigger
Fase dellaescalation
Fase della crisi
Fase delrecupero
Fase delladepressione postcritica
Possibilinuovi triggers
[Maier 1987]Comportamento di base
Maggior rischio
di aggressività
maggiori responsabilità
medico-legali
maggior rischio
di burn-out
Molti SPDC presentano gravi limitazioni logistico/strutturali 2/3 ubicati in corpo principale di ospedale
42% non ha camere singole
1/3 non ha spazi all’aperto
40% non ha spazi comuni 50% usa letti sovranumerari
[Dati “Progres-Acuti” 2004-2007]
• Le caratteristiche architettoniche e strutturali giocano un ruolo fondamentale nella sicurezza di personale e pazienti
• Il trattamento di urgenza è migliore in un ambiente di cura dove si massimizzano le funzioni di protezione, sicurezza e
terapia
• Miglioramenti ambientali sono associati a cambiamenti positivi nel comportamento dei pazienti con comportamento
violento o passivo
[Mental Health Policy Implementation Guide Adult Acute Inpatient Care Provision 2002, The Sainsbury Centre for Mental Health 1998, Tyson 2002, Christenfeld 1989, Gross 1998 , Holanan 1973]
FATTORI AMBIENTALI
Raccomandazioni ambientali per l’emergenza in Pronto Soccorso/reparto
• almeno 1 stanza per valutazione psichiatrica
• la stanza è vicina/parte del PS
• può ospitare comodamente 6 persone sedute
• è dotata di allarme, una apertura verso l’esterno, finestra per osservazione, decorosa tappezzeria, bene ventilata
• non contiene potenziali armi (oggetti appuntiti, lampade, penne) con monitoraggio attento
• mobilio rimovibile rapidamente
• possibilità di uscita uguale per operatori e pazienti
• colori, temperatura, suoni non eccessivi, buona ventilazione
[NICE violence guidelines 2015, Beta project 2012]
obiettivi di gestione del paziente agitato
1. escludere cause mediche
2. stabilizzare rapidamente la situazione
3. evitare interventi coercitivi
4. trattare il caso nell’ambiente il meno restrittivo
possibile
5. creare un’alleanza terapeutica
6. formulare un piano post-acuzie
[Zeller SL Primary Psichiatry, 2010;17:35-41]
• Una valutazione completa del rischio dovrebbe essere effettuata all’ingresso del paziente in reparto
• Fattori predittivi comprendono dati demografici e giudizio clinico
• I soli fattori demografici e anamnestici non hanno sufficiente capacità predittiva
RISK ASSESSMENT
[Rocca 2006, Gerson e Bassuk 1980, Parks 1990, Lindenmayer 2002, Petit 2004]
violence risk assessment
fattori di rischio
descrizione
demografici maschi, età giovane (15-24 aa), povertà, bassa scolarità, disoccupazione, minoranze, assenza supporto sociale
storia precedente
vittimizzazione precoce, storia di violenza, uso di sostanze, esordio precoce, scadenti modello parentali
diagnosi sindrome organica cerebrale, disturbi personalità, psicosi, comorbidità uso sostanze
aspetti clinici
voci allucinatorie, idee persecutorie, sospettisità, scarso controllo impulsi, scarso insight, scarsa aderenza al trattamento, basso QI, basso funzionamento psicosociale
aspetti psicologici
scarsa tolleranza frustrazioni, criticismo, bassa autostima, esternalizzazione, paura, irritabilità, problematici motivazioni a partecipare al processo di trattamento
• attuali ideazione, intenti, piani, accesso a mezzi
• precedenti TS
• sostanze d’abuso
• disturbi psichiatrici
• impulsività
• perdita di speranza
• eventi di perdita
• familiarità suicidaria
• storia di abusi
• patologie somatiche
• età-sesso-razza
suicide risk assessment
• supporto sociale
• credenze religiose/spirituali
• senso responsabilità familiare
• figli, gravidanza
• soddisfazione nella vita
• test di realtà conservato
• meccanismi di coping adattativi
• positiva relazione terapeutica
[Bertolote JM 2010, Mitchell AJ 2006, Beta project 2013]
fattori protettivifattori di rischio
LE SCALE DI VALUTAZIONE PER L’AGITAZIONE/AGGRESSIVITA’
- OAS o Overt Aggression Scale [Yudofsky 1986]
- Staff Observation Aggression Scale (SOAS) [Palmstiema&Wistedt 1987]
- MOAS o Modified Overt Aggression Scale [Kay 1988]
- ABS Agitated Bevioral Scale [Corrigan 1989]
- Cohen-Mansfield Agitation Inventory (CMAI) [Cohen-Mansfield 1989]
- BARS o Behaviour Activity Rating Scale [Swift 1998]
- ACES o Agitation Calmness Evaluation Scale [Meehan 2001]
- PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004]
- Clinical Global Impression Scale for Aggression (CGI-A) [Huber 2008]
- Brief Agitation Measure (BAM) [Ribeiro 2011]
- Agitation Severity Scale (ASS) [Strout 2014]
- Ckeck lists: BVC [Linaker&Bush-Iversen 1995]; HCR-20 [Webster 1997]; VSC [McNiel&Binder 1994]
[Garriga M et al. Assessment and management of agitation in psychiatry: Expert Consensus. World J Biol Psychiatry. 2016, vol 17, (2) : 86-128]
OVERT AGGRESSION SCALE [OAS]
AGGRESSIVITA’ VERBALE
AGGRESSIVITA’ FISICA CONTRO PERSONE
AGGRESSIVITA’ FISICA CONTRO
OGGETTI
AGGRESSIVITA’ FISICA AUTODIRETTA
[Yudofsky 1986]
SCARSO CONTROLLO DEGLI IMPULSI
TENSIONE
OSTILITA’
NON COLLABORAZIONE
ECCITAMENTO
PANSS-Excited Component
[Kay 1987, Lyndenmayer 2004]
Agitation-Calmness Evaluation Scale (ACES)
1. Agitazione marcata
2. Agitazione moderata
3. Agitazione lieve
4. Normalità
5. Tranquillità lieve
6. Tranquillità moderata
7. Tranquillità notevole
8. Sonno profondo
9. Non risvegliabile
[Meehan 2001]
Behavioral Activity Rating Scales (BARS)
1. difficile o incapace di svegliarsi
2. Addormentato ma capace di rispondere normalmente al contatto fisico/verbale
3. sonnolento, sedato
4. sveglio e tranquillo
5. segni di iperattività (fisica/verbale), tranquillizabile con interventi
6. estremamente o continuamente attivo, non necessita di contenzione
7. violento, necessita di contenzione
[Swift et al. 2002]
obiettivo dell’intervento urgente è
una diagnosi per categorie ampie che
includa il problema attuale del paziente agitato
Gestione
clinica
Interventi
coercitivi
Show of force chemical restraint physical restraint
seclusion
Interventi
non coercitivi
de-escalation
time-out
observation
[Davison, Advances in Psychiatric Treatment, 2005]
E` una procedura secondo la quale uno o due operatori vengono affiancati al paziente a rischio
di violenza o di suicidio.
E` un intervento fondamentale per il precoce riconoscimento e la prevenzione di situazioni di
rischio.
Facilita la formazione di una relazione terapeutica tra il paziente e gli operatori del reparto
OSSERVAZIONE
[Davison, Advances in Psychiatric Treatment, 2005]
E` una procedura per la quale il paziente viene temporaneamente separato dall’area del reparto
nel quale si e` verificata la situazione che ha determinato il comportamento aggressivo o
agitato.
Il time out viene spesso associato alla de-escalation come parte di un programma
terapeutico e non deve essere vissuto dal paziente in senso punitivo
TIME-OUT
DE-ESCALATION
1. Rispetto dello spazio personale
2. Non essere provocativi
3. Stabilire un contatto verbale
4. Essere concisi
5. Identificare bisogni e emozioni
6. Ascoltare attentamente ciò che il paziente sta dicendo
7. Esprimere accordo o disaccordo chiaramente con il paziente
8. Stabilire le regole chiaramente
9. Offrire scelte alternative e ottimismo
10. Interventi di debriefing
CONTENZIONE E ISOLAMENTO
• pericolo per sè/altri
• danni a cose
• compromissione programma di cura
• riduzione di iper-stimolazione
• comportamento distruttivo/caotico
• punizione
• convenienza
• prevenire fughe
• mancanza di risorse di personale
• delirium/demenza
• gravi reazioni avverse a farmaci
• storia di aggressività auto/eterodiretta
• preservare ordine ambientale
• condizioni mediche instabili
• impossibilità di osservazione uno a uno
indicazioni controndicazioni
[Leslie ES 2005, BETA project 2012]
![Page 1: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/1.jpg)
![Page 2: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/2.jpg)
![Page 3: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/3.jpg)
![Page 4: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/4.jpg)
![Page 5: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/5.jpg)
![Page 6: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/6.jpg)
![Page 7: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/7.jpg)
![Page 8: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/8.jpg)
![Page 9: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/9.jpg)
![Page 10: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/10.jpg)
![Page 11: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/11.jpg)
![Page 12: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/12.jpg)
![Page 13: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/13.jpg)
![Page 14: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/14.jpg)
![Page 15: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/15.jpg)
![Page 16: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/16.jpg)
![Page 17: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/17.jpg)
![Page 18: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/18.jpg)
![Page 19: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/19.jpg)
![Page 20: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/20.jpg)
![Page 21: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/21.jpg)
![Page 22: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/22.jpg)
![Page 23: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/23.jpg)
![Page 24: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/24.jpg)
![Page 25: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/25.jpg)
![Page 26: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/26.jpg)
![Page 27: 4. La valutazione e gestione della acuzie psichiatrica .... La valutazione e gestione della... · - PANSS-EC o PANSS Excited Component Score [Kay 1987, Lindenmayer 2004] - Clinical](https://reader039.fdocumenti.com/reader039/viewer/2022022001/5a7a42587f8b9ac3118bf9c2/html5/thumbnails/27.jpg)