Misure in campo biomedico - med.unipg.it Didattico... · Università degli Studi di Perugia Corso...
-
Upload
nguyenhuong -
Category
Documents
-
view
215 -
download
0
Transcript of Misure in campo biomedico - med.unipg.it Didattico... · Università degli Studi di Perugia Corso...
Università degli Studi di Perugia
Corso di Laurea in Medicina e Chirurgia
Docente: Pier Giorgio Fabietti
Dispense di
“Bioingegneria e Informatica Medica”
I a Parte
Anno Accademico 2009-2010
1
Corso di Bioingegneria e Informatica Medica
Programma
Introduzione al corso di Boingegneria e Informatica Medica
Le tecnologie Biomediche (I parte)
Misure in campo Biomedico (misure invasive, non invasive, trasduttori,
materiali biocompatibili)
Lo sviluppo della strumentazione biomedica (criteri di classificazione e
terminologie)
Aspetti e caratteristiche generali delle apparecchiature biomediche (segnali
biomedici, grandezze analogiche e discrete,prestazioni dei sistemi di
misura, calibrazione, deriva, isteresi)
Sicurezza e rischio nell’uso delle apparecchiature biomediche
Principi generali di sicurezza elettrica delle apparecchiature
elettromedicali.
Effetti della corrente sul corpo umano (macroshock, microshock,
prevenzione degli incidenti, nodo equipotenziale, trasformatore di
isolamento)
Classificazione dei locali ad uso medico
Elettrocardiografo (struttura, derivazioni)
Segnali Spaziali: Bioimmagini
Tomografia Computerizzata, Tomografia ad Emissione di Positroni,
Tomografia ad Ultrasuoni, Tomografia a Risonanza Magnetica Nucleare
Appendice : Ingegneria Clinica, Definizioni
Informatica Medica (II parte)
Introduzione
Tipologie di Elaboratori
Struttura hardware del computer
Dispositivi di Input
Dispositivi di Input/Output (memorie di massa)
Dispositivi di Output
Sistema Binario
Sistemi Operativi
Linguaggio macchina e linguaggi di programmazione evoluti
La programmazione
Le reti Intranet/Internet
Sistemi informativi Ospedalieri
Sistemi Informativi in Radiologia (RIS e PACS)
L’Intelligenza Artificiale
I Sistemi Esperti
2
INTRODUZIONE AL CORSO DI BIOINGEGNERIA E INFORMATICA
MEDICA
Questi appunti sono rivolti agli studenti della Facoltà di Medicina e Chirurgia,
dell’Università degli Studi di Perugia, perché abbiano una conoscenza sufficiente
degli argomenti trattati dalla Bioingegneria e dall’Informatica medica, materie che
oggi rappresentano una parte importante per l’avanzamento tecnologico nel
campo medico.
Essi si prefiggono inoltre di dare una visione generale delle Strumentazioni per
la Diagnosi, Terapia e Riabilitazione in uso in ambito sanitario nonché della
struttura di un computer e delle strumentazioni ad esso collegate, nell’intenzione
di rendere familiari termini e configurazioni di sistemi di elaborazione senza
scendere, per quanto possibile, in descrizioni particolareggiate ed approfondite.
Gli obiettivi principali sono:
- informare quali sono le potenzialità e le possibilità di applicazione delle
Tecnologie Biomediche in ambito Medico, i fattori di rischio ad esso
collegati, la sicurezza elettrica, i principi di base per il loro corretto
utilizzo e fare una panoramica sulle tecnologie più diffuse ed utilizzate in
sanità;
- di fornire nozioni utili all’acquisizione delle Tecnologie, del computer e
delle strumentazioni ad esso collegabili. Le scelte sono legate alla velocità
di calcolo, alla capacità di memoria utente (°), al tipo di applicazioni, al
miglior rapporto prestazioni/prezzo e soprattutto si devono basare non solo
sulle esigenze presenti ma, per quanto possibile, su quelle future,
prevedendo estensioni di memoria e di configurazione al fine di non
cadere a breve termine nel ricorrente fenomeno dell’obsolescenza;
- di presentare alcune applicazioni e come loro integrazione in ambito
assistenziale (Telemedicina, Teleradiologia, etc.) ;
_______________________
(°) – Memoria utente è quella disponibile all’operatore e che interessa
all’acquirente.
3
Le ragioni che spiegano il crescente impiego dei microprocessori in medicina
si possono ricercare nelle loro molteplici applicazioni come ad esempio:
- la necessità di gestire in modo automatico l’enorme quantità di
informazioni che provengono dalla strumentazione automatizzata di cui un
esempio sono gli autoanalizzatori;
- l’opportunità di disporre ed elaborare contemporaneamente i dati
provenienti da più trasduttori collegati allo stesso processo, come le unità
di terapia intensiva;
- l’esigenza di effettuare sui segnali biologici elaborazioni abbastanza
complesse e di disporre in “ real-time” dei risultati di tali elaborazioni; ad
esempio un laboratorio di cateterismo, di funzionalità respiratoria, etc.;
- la possibilità di archiviare un elevato numero di informazioni relative ai
pazienti, come i dati personali, anamnestici, funzionali, metabolici, etc.
offrendo una loro rapida ricerca e contemporaneamente complesse
elaborazioni statistiche.
La Bioingegneria è una scienza applicata nella quale i contenuti e le
metodologie delle scienze dell'Ingegneria sono rivolte a problemi medici e
biologici. Per sua natura la bioingegneria è una scienza interdisciplinare che si
serve di modelli matematici e fisici per simulare fenomeni e processi biologici.
Essa ha ottenuto risultati sorprendenti nelle scienze mediche dove l'impiego di
tecnologie avanzate ha portato a risultati di gran rilievo in vari settori della
medicina specialistica ed è inoltre impegnata, per la complessità delle
biotecnologie impiegate nelle strutture ospedaliere, nella gestione e manutenzione
delle strumentazioni biomedicali.
4
L’Informatica Medica è la materia che mette a disposizione le conoscenze
dell’informatica per risolvere determinati problemi connessi all’area medica; in
particolare il suo campo d’applicazione spazia tra le seguenti aree d’interesse
medico:
- razionalizzazione e gestione delle informazioni ospedaliere (creazione
d’archivi computerizzati);
- sviluppo di algoritmi, utilizzando parametri fisiologici, per trovare valori
ottimali di riferimento, ad esempio per l’infusione di un farmaco di sintesi;
- programmazione di software per apparecchiature elettromedicali;
- creazione di reti informatiche in ambienti medici per un rapido accesso alle
informazioni (Cartelle cliniche reperibili su computer centralizzati (server) o
via Web).
5
1 - MISURE IN CAMPO BIOMEDICO
1.1 - INTRODUZIONE
I sistemi di misura e la relativa strumentazione giocano un ruolo vitale sia
nella ricerca biomedica fondamentale, sia nella moderna pratica clinica.
Il continuo sviluppo di nuove tecnologie elettroniche, dei materiali e
dell’ingegneria del software e le crescenti richieste da parte del corpo sociale di
una migliore prestazione sanitaria, hanno portato ad innovazioni importanti sia nel
settore diagnostico che terapeutico.
Fra gli elementi che costituiscono uno strumento di misura il trasduttore è il
componente che ha lo scopo di convertire la variabile da misurare in una forma
più facile da elaborare, di solito un segnale elettrico.
Esso, oltre ad essere l’elemento più critico dal punto di vista tecnologico, lo
è anche dal punto di vista dell’impiego perché costituisce un’interfaccia con
l’ambiente biologico.
Infatti, mentre l’unità elettronica di elaborazione, i sistemi di
memorizzazione e i display si sono avvalsi degli enormi progressi compiuti negli
ultimi anni dalla microelettronica raggiungendo standard soddisfacenti di
precisione, affidabilità e basso costo, il trasduttore è rimasto in molti casi un
componente altamente specializzato, delicato e costoso, le cui caratteristiche
pongono sovente il limite ultimo alle prestazioni dell’intero strumento di misura.
Questa situazione è ancora più critica in ambito medico per le particolari
condizioni in cui il trasduttore si trova a operare a contatto con mezzi delicati ed
aggressivi nello stesso tempo. Ulteriori elementi di criticità derivano, per taluni
utilizzi, dalla necessità di miniaturizzazione, minima invasività ed impianto anche
per lunghi periodi nel caso di interventi cronici. Anche l’utilizzazione di nuovi
materiali e di tecniche di trasduzione assume dunque un ruolo di grande rilievo
nel processo di miglioramento delle caratteristiche della strumentazione
biomedica già esistente e di sviluppo di metodiche originali.
6
1.2. - MISURE SU ESSERI VIVENTI
Per secoli i medici hanno fatto ricorso al solo uso dei loro cinque sensi per
acquisire informazioni utili alla diagnosi delle malattie; oggi essi possono
comp1ementare queste informazioni con sofisticati sistemi di strumentazione che
prelevano, elaborano e rendono loro accessibili i segnali di origine biologica. È
comunque necessario sottolineare che la traduzione dei concetti propri della
scienza e dell’ingegneria in ambito medico è un processo lento, la cui attuazione è
fortemente influenzata da forti radici storiche, dalla complessità intrinseca dei
sistemi viventi e da condizionamenti etici e sociali.
Non andrebbe soprattutto dimenticato dagli esperti di misure e
strumentazione che lo scopo ultimo della misura in ambito medico può essere solo
quello di descrivere la “storia naturale” della malattia in modo che gli indicatori di
ciascuno stadio di essa per ogni individuo possano avere carattere predittivo e
possibilmente conducano ad azioni di prevenzione.
Si deve inoltre affermare che se ogni guarigione ottenuta attraverso pratiche
diagnostico/terapeutiche costituisce un successo, la vera vittoria della scienza
medica si avrebbe con la prevenzione attiva della patologia stessa.
Un’affermazione attribuita a Lord Kelvin definisce una scienza quella per la
quale lo stadio della conoscenza raggiunto dalla materia oggetto di studio, è
espressa attraverso l’uso di numeri. Altrimenti si è in presenza di attività a
carattere empirico e talvolta artistico. Nel caso dell’arte l’unicità è requisito
essenziale, mente la scienza, che si basa sulla riproducibilità dei risultati, è attività
di riflessione sistematica e ripetibile.
Sicuramente la medicina opera fra questi estremi e gli aspetti metodologici
della misura sono uno degli ingredienti presenti nell’atelier del clinico. In tal
senso il clinico non necessita di dati e procedure che trascendano la pertinenza
operativa o la scala di sensibilità definite attraverso una prassi consolidata e
statisticamente provata.
Un ulteriore effetto derivante dalla complessità del sistema vivente consiste
nel fatto che in medicina pochi parametri sono specifici indicatori patologici.
Usualmente nella pratica clinica si fa ricorso al concetto di “sindrome” o all’uso
7
di un metodo multifattoriale per arrivare alla diagnosi. Uno spazio
multidimensionale è necessario per accogliere i sottospazi, talvolta contigui ed
anche connessi, che contengono gli stati di “sano” e “malato” e solo processi di
analisi multivariata, spesso operati inconsapevolmente dal medico, possono
definire lo stato attuale del paziente e la sua collocazione in un preciso sottospazio
diagnostico.
È quindi importante riconoscere le peculiarità dei sistemi di misura
biomedici rispetto a quelli convenzionali, operanti su sistemi inanimati: le misure
sugli esseri viventi comportano spesso una varietà d’interazioni che possono
essere di tipo biochimico, fisiologico o addirittura psicologico e che diventano
talvolta difficilmente valutabili attraverso un processo di riduzione ed analisi.
La complessità del comportamento di molti sistemi biologici rende inoltre
difficile prevedere quantitativamente l’effetto della misura sul sistema misurato: è
quindi importante che la strumentazione sia progettata con l’intento di ridurre al
minimo tali interazioni.
Naturalmente, l’accuratezza richiesta influenza il metodo di misura e la
complessità della strumentazione. Spesso comunque, quando l’obiettivo è quello
di verificare se una certa variabile rientra o no nei limiti prefissati dai cosiddetti
“valori normali”, il grado di accuratezza richiesto è abbastanza basso.
1.3 - CLASSIFICAZIONE DELLE MISURE BIOMEDICHE
Una prima fondamentale classificazione delle misure in campo biomedico è
quella tra misure invasive e non invasive.
Una misura si intende non invasiva quando preleva il segnale dal paziente
senza causargli traumi, lesioni o significative alterazioni dei suoi parametri vitali.
Quando tali condizioni non sono verificate, si parla invece di misura invasiva.
Tuttavia tale distinzione è spesso sfumata, dato che la misura può essere
cruenta a vari livelli, e per questo nascono altre classificazioni (misure
transdermiche, percutanee, intracavitarie, ecc.).
Il numero di variabili fisiopatologiche oggi riconducibili a misure non
8
invasive o minimamente invasive è notevole e suscettibile di ulteriore crescita.
In Figura 1.1 e Figura 1.2 sono riportate le principali tecniche oggi
disponibili per la misura non o minimamente invasiva di parametri fisiopatologici
nell’uomo.
Le misure effettuate a scopi diagnostici sono classificate anche in attive e
passive:
attive, in cui il segnale che poi verrà elaborato viene emesso
dall’apparecchiatura stessa; per esempio, in un ecografo viene elaborato il
segnale ultrasonico generato dalla macchina e mediato dalle interazioni con
i tessuti.
passive, in cui l’origine del segnale da elaborare deriva spontaneamente e
direttamente dall’organismo: nella termografia, ad esempio, viene sfruttata
la radiazione infrarossa emessa dalle varie parti del corpo in funzione della
loro temperatura superficiale.
Figura 1.1. Misure non invasive nell’uomo
Nonostante gli ovvi vantaggi dei sistemi di misura non invasivi e di tipo
9
passivo, molto spesso un grado più o meno elevato d’interazione è necessario tra
sistema di misura e organismo biologico.
In tali circostanze è importante conoscere e studiare le caratteristiche del
sistema di misura attraverso la formulazione di modelli descrittivi sia del
trasduttore sia delle interazioni sensore/misurando.
Figura 1.2. Misure minimamente invasive nell’uomo
Una ulteriore classificazione delle misure biomediche è tra misure dirette e
indirette (o inferenziali).
Le misure dirette rilevano le quantità fisiche e chimiche d’interesse
semplicemente confrontandole con valori di riferimento. Un esempio di misura
diretta è quello della resistenza della pelle che confronta direttamente la resistenza
10
rilevata con una standard.
Le misure indirette, invece, si basano su relazioni matematico-statistiche
che intercorrono tra variabili che non possono invece essere misurate
direttamente. Naturalmente le relazioni suddette vengono determinate sia sulla
base di analisi teoriche, sia con tecniche empiriche che coinvolgono altre misure,
spesso meno significative. Un esempio di metodo indiretto è quello della misura
della portata sanguigna in uscita dal cuore attraverso l’aorta (gittata cardiaca), che
utilizza il principio di diluizione dell’indicatore. Mediante l’uso di cateteri,
s’inietta un indicatore e si misura la variazione nel tempo della concentrazione
dell’indicatore nel sistema cardiovascolare.
La portata in uscita dal cuore può essere calcolata a partire da questo dato e
da ulteriori assunzioni sul regime di flusso e sulla cinetica di mescolamento
indicatore-sangue. Tale misura è chiaramente indiretta poiché facciamo uso della
relazione tra gittata e concentrazione dell’indicatore.
Metodi di misura :- Misure dirette
- Misure indirette
- Misure mediante apparecchi tarati
Le misure sul paziente possono essere:
- Statiche
- Dinamiche
Invasive
Non invasive
Misure ed Errori di misura
Bioingegneriaa.a. 2009/2010
Le misure in campo biomedico possono poi essere raggruppate in relazione a:
11
La grandezza misurata (es. potenziali elettrici, pressioni, portate,
spostamenti, velocità, forze, impedenze, temperature, concentrazioni
chimiche); un vantaggio di tale classificazione è quello che i differenti
metodi utilizzati per la misura di una certa grandezza possono essere
confrontate facilmente;
Il principio di trasduzione (resistivo, induttivo, capacitivo, piezoelettrico,
elettrochimico, ecc.);
Il sistema fisiologico analizzato (sistema cardiovascolare, polmonare,
nervoso, endocrino, ecc.);
la specialità medica (pediatrica, ostetrica, cardiologica, neurologica,
radiologica ecc); quest’approccio è valido soprattutto per il personale
medico, che è interessato a strumenti specializzati per il proprio campo.
1.4 - EFFETTUAZIONE DI UNA MISURA
Un’operazione di misura è un processo complesso comprendente tutta una
serie di azioni (calibrazione, misura in senso stretto, elaborazione del segnale,
ecc.) e fattori (es. variabilità tra soggetti, artefatti, ecc.) dai quali dipende la
qualità del risultato.
Quindi dobbiamo avere una conoscenza dettagliata non solo del dispositivo di
misura usato, ma anche delle sue possibili interazioni con il sistema oggetto di
misura.
Se tale sistema è inanimato queste interazioni sono in genere relativamente
elementari, ed è abbastanza facile apportare le dovute correzioni per avere una
buona stima dell’accuratezza della misura, cioè essere sicuri che l’errore compiuto
sia minore di quello massimo ammissibile. Al contrario una misura su un sistema
vivente comporta una serie d’interazioni di vario genere, che sono altamente
complesse e che non sono solo di tipo fisico, ma anche chimico, fisiologico o
addirittura psicologico.
Possiamo quindi dire che il primo obiettivo nella realizzazione di un sistema
12
di misura è quello di ridurre le possibili interazioni indesiderate col sistema che si
sta misurando.
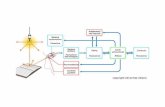
Attuatore
E
Trasduttore
S
P
Amplificatore
SCHEMA DI MONITORAGGIO E CONTROLLO
BI 2003
Jk = glik2 +Q0 * insk
2
Controllore
Trasmissione Convertitore A/D
Bioingegneriaa.a. 2009/2010
Non essendo possibile realizzare una misura che presenti un contatto fisico
inapprezzabile tra il sistema di misura e quello in oggetto, ci si accontenterà di
rimanere al di sotto di un certo livello d’interazione; sarà quindi importante
studiare a fondo le proprietà dei due sistemi, per poter fare una buona stima del
massimo errore dovuto al “contatto” tra essi.
Ogni volta che vogliano eseguire una misura dobbiamo scegliere lo
strumento più adatto tra quelli già disponibili o che siamo in grado di realizzare.
Per operare in una situazione ottimale dobbiamo conoscere lo scopo della misura,
altrimenti corriamo il rischio di realizzare o un sistema troppo complesso e quindi
inutilmente costoso e delicato o uno che non arriva a soddisfare l’obiettivo
prefissato, cioè che fornisce un risultato scarsamente preciso o irrilevante.
Cercando di generalizzare possiamo dire che normalmente una misura è
fatta per uno dei seguenti scopi:
13
1. misura del valore di una grandezza e delle sue variazioni (ambito
diagnostico e prognostico);
2. miglior comprensione di un processo (ambito fisiologico);
3. controllo di un processo (ambito terapeutico).
Nel primo caso siamo semplicemente interessati a conoscere il valore che la
grandezza assume, sia essa costante o variabile nel tempo: si tratterà di studiare
poi la forma di presentazione o memorizzazione del risultato più adatta ai nostri
scopi.
Il secondo caso si presenta specialmente nel campo della ricerca; oltre ai
valori precisi assunti dalla grandezza sotto misura, siamo interessati a conoscere il
suo andamento, perché da esso vogliamo ricavare delle informazioni su un
processo che ad essa è in qualche modo collegato. Mentre nel primo caso il
risultato della misura è anche il nostro obiettivo, nel secondo caso la misura ci
serve per capire meglio un certo processo o per confermare delle ipotesi formulate
in precedenza.
Infine, in alcune misure l’obiettivo primario, più che la conoscenza dei
valori assunti da una grandezza, è il ”controllo” di un processo. Il sistema di
misura diventa allora parte integrante di un sistema di controllo, progettato per
regolare un certo numero di variabili o di funzioni terapeutiche.
Esempio classico di sistemi di questo tipo sono quelli che utilizzano il
concetto di reazione: in essi non interessa tanto il valore assunto dalla variabile in
esame, quanto la sua variazione rispetto a quello assunto in precedenza; questa
differenza fornisce il “segnale di controllo” al sistema reazionato.
La misura di molte grandezze fisiche può essere realizzata direttamente, di
alcune invece richiede l’uso di tecniche deduttive. Queste tecniche hanno bisogno
della conoscenza di una relazione matematica, statistica o ricavata empiricamente,
che leghi la quantità che desideriamo misurare (senza però essere in grado di farlo
direttamente) e quelle che sappiamo misurare.
Comunque in ogni processo di misura c’è sempre una quantità che viene
misurata direttamente, dalla quale eventualmente risaliamo, a quella che ci
interessa.
14
In ogni misura dobbiamo fare un confronto tra una quantità incognita e un
riferimento prefissato: questo confronto può essere fatto sia direttamente sia
attraverso un sistema di misura calibrato su uno standard.
Spesso il confronto diretto è ottenuto usando una tecnica di annullamento
con la quale si rileva la differenza tra lo standard e la quantità da misurare e si
modifica lo standard finché tale differenza non si annulla.
In generale le tecniche di annullamento sono preferibili perché producono
risultati di grande accuratezza e precisione, specialmente per la misura di quantità
statiche o lentamente variabili. Il vantaggio deriva dal fatto che ci si accorge
facilmente di piccole differenze.
Lo svantaggio maggiore delle tecniche di annullamento deriva dal tempo
richiesto per raggiungere l’equilibrio: ciò rende difficoltose le misure di quantità
dinamiche rapidamente variabili. In questi casi serve uno strumento con
bilanciamento automatico rapido in modo che l’annullamento sia mantenuto,
anche se la quantità sotto misura varia velocemente; questo naturalmente accresce
la complessità del sistema.
1.5 - PARAMETRI DI INTERESSE BIOMEDICO
Poiché le apparecchiature biomediche sono progettate per misurare
parametri di origine biologica, i campi di variazione di tali parametri sono i fattori
che maggiormente influenzano il progetto. A questo scopo è riportata la Tabella
1.1, in cui, per ogni tipo di misura, vengono indicati: i valori limite di ampiezza
dei parametri, il campo frequenziale e i metodi correntemente utilizzati per la
misura.
È da notare come tali intervalli siano abbastanza ristretti in confronto alle
misure più correnti di tipo non biomedico.
16
inaccessibilità del sito o difficoltà nella misura ecc.) sono ammesse poi quasi
sempre larghe tolleranze nelle misure di carattere fisiologico, anche in relazione
alla variabilità esistente tra i vari soggetti, dipendente da differenze anatomiche,
metaboliche o funzionali.
Se aggiungiamo la scarsa conoscenza di alcuni meccanismi di controllo
presenti nei sistemi fisiologici, è facile comprendere perché nella definizione delle
specifiche dei sistemi di misura ci si riferisce a distribuzioni statistiche e a
funzioni di probabilità anziché a valori strettamente deterministici.
1.6. - CLASSIFICAZIONE DEI TRASDUTTORI
La parola “trasduttore” indica uno strumento capace di convertire una forma
energia in un’altra: noi limiteremo questo concetto di trasduttore come
convertitore di energia al campo della misurazione, escludendo i convertitoti di
energia usati in altri campi.
Occorre tenere presente che, avendo talvolta il trasduttore d’ingresso
bisogno di una sorgente ausiliaria di alimentazione, in questi casi esso funziona,
più che da “convertitore”, da “controllore” di energia.
Per un corretto funzionamento del sensore è richiesta una grande affidabilità
al trasduttore d’ingresso che è la parte dello strumento operante a contato con
l’ambiente, e che proprio per questo, deve mantenere costanti le proprie
caratteristiche funzionali anche al variare delle condizioni ambientali.
I trasduttori a disposizione per chi volesse compiere una misura sono
moltissimi, così come sono numerosi gli effetti fisici che possono essere utilizzati
come principi di trasduzione per convertire l’energia d’ingresso in una forma
opportuna, che quasi sempre è quella elettrica. Per classificare i trasduttori si
possono seguire vari criteri, a seconda delle caratteristiche che più si vogliono
mettere in evidenza.
Esamineremo adesso le principali classificazioni dal punto di vista
strettamente tecnico.
17
Trasduttori attivi e passivi: un trasduttore è considerato attivo se l’energia
del segnale da esso prodotto è fornita principalmente da una sorgente ausiliaria
esterna, controllata dal segnale d’ingresso. Viceversa, in un trasduttore passivo la
sorgente principale di energia è fornita da segnale stesso.
Un esempio significativo di trasduttore passivo è dato dalla termocoppia,
perché è la differenza fra le temperature delle giunzioni che crea una forza
motrice; al contrario il termistore è un trasduttore attivo, perché richiede una
sorgente ausiliaria per generare la sua uscita.
Come già detto un trasduttore attivo più che da convertitore di energia,
agisce da controllore di energia ed è anche per questo chiamato trasduttore
modulante.
La Tabella 1.2 elenca una varietà (non esaustiva) di fenomeni fisici (principi
di conversione di energia) utilizzati, o potenzialmente utilizzabili, per un’azione di
trasduzione.
Tabella 1.2. Ingressi e grandezze misurate da un trasduttore ____________________________________________________________________________________________
GRANDEZZA D’INGRESSO GRANDEZZA MISURATA ____________________________________________________________________________________________
Lineare lunghezza, spessore, livello, stato della superficie,
erosione,
Spostamento usura, vibrazioni, forza, pressione, durezza, sforzo,
accelerazione,
Angolare angolo d’incidenza, angolo di scorrimento, vibrazione
angolare
Lineare Velocità, velocità di scorrimento, vibrazioni, suoni, momenti
Velocità
Angolare Velocità, frequenza di rotazione, vibrazioni, momenti angolari
Lineare Accelerazione, massa, vibrazioni, urti
Accelerazione
Angolare Accelerazione, vibrazioni, urti obliqui, momento di inerzia
Forza Peso, densità, urti, sforzo, coppia, vibrazioni, pressione
Velocità di fluidi e gas, altitudine, suoni
Temperatura Conduzione e radiazione di calore, pressione, velocità di gas,
turbolenza
Radiazione luminosa Flusso e densità di luce, distribuzione spettrale, lunghezza d’onda
Deformazione, forza coppia, frequenza
Durata Frequenza, numerazione, distribuzioni statistiche ____________________________________________________________________________________
18
Tabella 1.3. Elenco di fenomeni fisici utilizzati nei trasduttori attivi e passivi ____________________________________________________________________________________
ATTIVI PASSIVI ____________________________________________________________________________________
Resistenza, induttanza capacità controllate Elettromagnetico
Geometricamente Piezoelettrico
Meccanico resistivo Termoelettrico
Magnetoresistivo Fotoemissivo
Termo resistivo Fotovoltaico
Fotoconduttivo Elettrocinetico (potenziale di scorrimento)
Piezoresistivo Piroelettrico ______________________________________________________________________________________________
La Tabella 1.1 fornisce un’idea della molteplicità e della varietà dei
trasduttori esistenti.
Una seconda classificazione si basa sul principio di conversione utilizzato:
questa classificazione elenca i principali fenomeni di conversione di energia
utilizzati nel campo dei trasduttori. Molti di questi, utilizzati per convertire
l’energia dalla forma con cui si presenta in ingresso a un’opportuna per lo stadio
di elaborazione del segnale, sono elencati nella Tabella 1.3 mettendo in risalto la
differenza fra trasduttori attivi e passivi.
Altra classificazione divide i trasduttori in primari e secondari: da un punto
di vista operativo può essere utile classificare un trasduttore d’ingresso a seconda
che esso sia utilizzato per un ruolo di trasduzione primario o secondario.
Questo accade, ad esempio, in un trasduttore di pressione del tipo a
diaframma; in esso il trasduttore primario è il diaframma che, sottoposto alla
pressione esterna, subisce uno spostamento, mentre il trasduttore secondario è
l’elemento progettato per misurare tale spostamento che fornisce un’uscita,
generalmente di tipo elettrico.
Altra classificazione dei trasduttori riguarda l’energia. Siccome il flusso
d’informazione è inconcepibile senza un trasporto di energia, i trasduttori sono di
fatto strumenti che convertono l’energia da una forma a un’altra. Di conseguenza,
per capire quante classi di trasduttori esistono, è necessario conoscere le forme
19
nelle quali l’energia si manifesta. Si possono distinguere le seguenti sei forme
principali di energia:
1. Energia radiante
2. Energia meccanica
3. Energia termica
4. Energia elettrica
5. Energia magnetica
6. Energia chimica
Similmente esistono sei gruppi di segnali differenti; la Tabella 1.4 mostra
appunto questi gruppi con qualche esempio di relativi segnali.
Tabella 1.4. I sei gruppi di segnali comuni
______________________________________________________________________________________
SEGNALI RADIANTI Intensità, lunghezza d’onda, polarizzazione, fase.
SEGNALI MECCANICI Forza, pressione, torsione, flusso, volume densità, massa, posizione, sposta-
mento, velocità, accelerazione, ampiezza e lunghezza d’onda acustica.
SEGNALI TERMICI Temperatura, calore, calore specifico, entropia, flusso di calore.
SEGNALI ELETTRICI Tensione, corrente, carica resistenza, induttanza, capacità, costante dielettrica,
polarizzazione elettrica, frequenza.
SEGNALI MAGNETICI Intensità di campo, momento, magnetizzazione, permeabilità.
SEGNALI CHIMICI Composizione, concentrazione, tossicità, potenziale di ossidoriduzione, pH,
inquinanti, velocità di reazione. ________________________________________________________________________________________________
20
Trasduttori
• e l e t t r o c h i m i c i
• p i e z o e l e t t r i c i
• t e r m o e l e t t r i c i
• a c u s t i c i
• o t t i c i
I trasduttori convertono una grandezza fisica in un’altra
grandezza fisica di diversa natura, usualmente elettrica.
I trasduttori possono essere:
Bioingegneriaa.a. 2009/2010
Membrana semipermeabile
con E (GOD) immobilizzato
Elettrodo di
riferimento Pt
Elettrodo Ag / AgCl
HCl dil.
SENSORE POTENZIOMETRICO
Potenziometro
Bioingegneriaa.a. 2009/2010
21
E =Eo + (RT/nF) ln [H+] (Legge di Nernst)
D-glucosio + O2 => D-glucosio-1,5-lattone => D-gluconato + H+
penicillina => acido penicilloico + H +
urea + H2O + 2H+ => 2NH4+ + CO2 (ureasi)
Amperometrici
GOD(FADH2) + Fe3+(Cp)2 => GOD(FAD) + Fe2+(Cp)2 (Ferrocene)
BIOSENSORI ELETTROCHIMICI
Potenziometrici
trigliceride + 3 H2O => glicerolo + 3 acidi grassi + H+ (lipasi + colipasi)
O2 + 4H+ + 4e- => 2 H2 O (catodo Pt)
4Ag + 4Cl => 4Ag Cl + 4e- (anodo Ag)
(penicillinasi)
(GOD)
Bioingegneriaa.a. 2009/2010
La sonda ed i suoi componenti
Trasduttori piezoelettrici
Bioingegneriaa.a. 2009/2010
22
1.7 - PRINCIPALI CARATTERISTICHE RICHIESTE AD UN SENSORE
Dopo aver studiato la configurazione di un sensore e le sue possibili
classificazioni e rappresentazioni, cerchiamo ora di mettere in risalto quali sono le
qualità che si richiedono a un sensore per ottenere una misura accurata ed
affidabile.
Le nostre considerazioni al riguardo rimarranno necessariamente su un
livello generico, essendo ogni misura influenzata dalla caratteristica situazione
ambientale in cui si opera e dagli scopi particolari prefissati.
Innanzitutto, perché una misura sia esatta, si devono individuare le possibili
fonti di errore, per annullarle o quantomeno limitarne l’effetto; la progettazione di
un sensore deve quindi essere preceduta dallo studio dell’ ambiente in cui la
misura viene effettuata, dall’ analisi del segnale che si vuole rilevare e del
possibile rumore che a esso si sovrappone, e cosi via.
Considereremo caratteristiche esteriori quelle relative alla forma, alle
dimensioni, alla facilità di posizionamento, alla robustezza e durata, mentre
considereremo caratteristiche interiori quelle che riguardano la forma che il
segnale assume nei vari stadi del sistema, il rumore, la selettività, la linearità della
risposta, le caratteristiche statiche e dinamiche dei trasduttori e dello stadio
condizionatore, l’eventuale tipo di reazione utilizzato, ecc.
Nella Tabella 1.5 abbiamo schematizzato le qualità richieste a un sensore.
Al gruppo delle caratteristiche esteriori appartengono anche qualità
abbastanza scontate come la robustezza e la durata. Spesso le misure si effettuano
in ambienti che danneggiano il sensore; in questi casi per la realizzazione si
dovranno adoperare materiali il più possibile non degradabili nel tempo: si
otterranno così sensori riutilizzabili a lungo per svariate misure.
Per misure su sistemi viventi è anche importante l’impiego di materiali
biocompatibili con l’organismo oggetto della misura: il sensore, oltre a non
provocare danni, deve essere in grado di resistere a lungo in un sistema vivente,
che è un ambiente ostile per i corpi estranei che vengono a contatto con esso.
Infine, poiché la maggior parte dei sistemi è influenzata dai fattori
23
ambientali (temperatura, pressione, umidità), per avere un buon quadro del loro
comportamento è necessario specificare la variazione della sensibilità con i più
importanti di questi fattori.
Tabella 1.5. Caratteristiche esterne e interne di un trasduttore
________________________________________________________________
CARATTERISTICHE ESTERNE
________________________________________________________________
Dimensioni ridotte (eventuale miniaturizzazione)
Facilità di posizionamento
Resistenza e durata (anche in ambiente ostile)
Riutilizzabilità
Presentazione ottimale dei risultati
Schermatura contro interferenze esterne
Misure su esseri viventi: non-invasività e uso di materiali biocompatibili ________________________________________________________________
CARATTERISTICHE INTERNE
________________________________________________________________
Elevato rapporto segnale-rumore
Capacità di eliminare il rumore (filtraggio, averaging …)
Funzione di trasferimento opportuna (diagramma di ampiezza e di fase)
Velocità di risposta
Accoppiamento tra i vari stadi senza attenuazioni o distorsioni
Elevata impedenza d’ingresso
Utilizzo della reazione (stabilità)
Linearità
Sistema di calibrazione
Sensitività indipendente dai fattori ambientali
Configurazione di tipo differenziale
Assenza d’isteresi
Capacità di resistere a un sovraccarico ______________________________________________________________________________________________
Ad. esempio, si dovrà naturalmente cercare di realizzare sistemi la cui curva
di calibrazione statica non subisca variazioni apprezzabili in una gamma di valori
di temperatura che copra quelli in cui il sistema si troverà realmente a operare.
Quanto detto per la temperatura si può facilmente estendere agli altri fattori
24
ambientali dai quali la curva di calibrazione dovrà essere il più possibile non
influenzabile.
Il sensore dovrà poi essere dotato di un sistema di protezione contro
eventuali sovraccarichi in ingresso, che potrebbero danneggiare irrimediabilmente
i suoi componenti interni; anche senza arrivare alla rottura del dispositivo, un
sovraccarico è sempre da evitare perché può essere dannoso in vari modi, ad
esempio alterando la calibrazione dello strumento. Concludendo possiamo notare
come sia veramente difficile riuscire a soddisfare contemporaneamente tutte le
caratteristiche che un buon sensore dovrebbe possedere; inoltre molte di esse
possono richiedere costi troppo elevati. Nel progettare un sensore sì sceglieranno
quindi le qualità principali da soddisfare in base alle esigenze prioritarie nel
particolare tipo di misura che si vuole realizzare.
1.8 - MATERIALI BIOCOMPATIBILI
Per inquadrare le problematiche generali dei diversi tipi di biomateriali
(intesi ora come materiali artificiali che possano far parte di apparecchiature
medicali a diretto contatto con tessuti biologici), è opportuno precisare la
terminologia qui introdotta soltanto per ragioni didascaliche.
1. Materiali inerti, nel senso che compiono una funzione sostitutiva di
materiali biologici, senza avere particolari attributi terapeutici e senza dar
luogo a scambi energetici, oppure a desiderate reazioni chimiche; questi
materiali sono adoperati nelle varie protesi ortopediche, nel cuore
artificiale, nelle arterie artificiali e così via. Questo paragrafo riguarda
prevalentemente materiali aventi queste finalità, benché i problemi di
biocompatibilità debbano essere tenuti presenti anche in relazione alle altre
applicazioni alle quali si accennerà qui sotto.
2. Materiali passivi, nel senso che non sono sede di scambi energetici o di
desiderate reazioni chimiche; le loro proprietà fisico-chimiche risultano
tuttavia determinanti per svolgere “al meglio” una funzione terapeutica. A
questa categoria appartengono, per esempio, tutti i vari tipi di membrana
25
adoperati nelle apparecchiature di dialisi e negli ossigenatori.
3. Materiali attivi, nel senso che sono sedi di scambi energetici e/o di
desiderate reazioni chimiche. A questa categoria appartengono, per
esempio, i materiali radioisotopi e le celle biologiche. Analogamente
appartengono a questa categoria alcuni polielettroliti reticolati che si tenta
oggi di adoperare per realizzare muscoli artificiali; sono cioè sostanze
aventi la possibilità di contrarsi una volta eccitate da opportuni segnali
elettrici. Fanno ancora parte di questa categoria alcuni materiali aventi la
proprietà di assorbire alcune sostanze presenti nel sangue e nocive per la
sopravvivenza del paziente.
In generale, si definiscono materiali biocompatibili quei materiali che
abbiano proprietà meccaniche, chimiche ed elettriche tali da non arrecare danni ai
sistemi biologici e da non essere a loro volta danneggiati dopo la loro inserzione
all’interno di un organismo biologico o comunque dopo il loro posizionamento a
contatto di tessuti biologici. Oggi lo stato dell’arte è molto diverso secondo le
specifiche applicazioni: per esempio, i materiali costituiscono uno dei “colli di
bottiglia” per il cuore artificiale, mentre non danno luogo a preoccupanti problemi
per le valvole cardiache. Per le protesi circolatorie (valvole, cuore, arterie e vene),
è importante approfondire le cause che producono un deterioramento del sangue e
i susseguenti effetti negativi su altri tessuti biologici. Significative ricerche in
proposito sono quelle rivolte a determinare parametri che esprimono, in modo
quantitativo, precisi indici di nocività per i tessuti e di conseguenza per
l’individuo.
Dal punto di vista tecnologico, le caratteristiche di un materiale ideale,
qualunque sia l’applicazione, possono cosi riassumersi:
- stabilità chimica, in quanto variazioni delle sue proprietà chimiche
potrebbero alterare le altre sue caratteristiche;
- assenza di fenomeni cancerogeni;
- assenza di fenomeni tossici;
- assenza di fenomeni di rigetto, peraltro in generale non così preoccupanti
26
confrontati a quelli presenti nei trapianti con organi biologici;
- assenza di cause che portano alla coagulazione del sangue;
- presenza di opportune proprietà elettriche (spesso ciò è strettamente collegato
al punto precedente);
- presenza di opportune proprietà di resistenza meccanica ogniqualvolta vi
siano sollecitazioni meccaniche non trascurabili;
- densità non eccessiva per mantenere in limiti tollerabili il peso delle
apparecchiature;
- proprietà anti-corrosive, sia per non avere un deterioramento del materiale,
sia per non porre in circolazione prodotti di corrosione che possono risultare
nocivi;
- possibilità di sterilizzazione senza degrado.
Per comprendere i problemi connessi ai materiali delle protesi circolatorie è
necessario porre attenzione anche agli effetti negativi dovuti al movimento
relativo del sangue rispetto al materiale. A questo proposito è opportuno avere
presente la seguente casistica:
- semplice contatto sangue-materiale;
- stato di turbolenza del sangue con susseguente formazione di bolle gassose
ed eventuali fenomeni di cavitazione; infatti, quando la pressione nella massa
fluida scende a livelli molto bassi, si ha l’evaporazione delle componenti
gassose contenute nel sangue stesso;
- presenza nella massa fluida di sforzi tali da portare alla rottura delle
membrane cellulari;
- aumento della temperatura nella massa fluida (qualunque sia stata la causa),
tale da favorire ancora la rottura delle membrane cellulari.
Questa casistica deve essere vista alla luce dei seguenti problemi clinici:
- deterioramento dei diversi componenti del sangue: eritrociti, leucociti,
piastrine e proteine plasmatiche;
- susseguente deterioramento del funzionamento di altri organi;
- aumento dei fenomeni trombotici.
27
La letteratura su questi argomenti è molto vasta ed è costituita soprattutto dal
riportare risultati sperimentali molto dettagliati e di grande interesse pratico,
facendo riferimento sia a prove di laboratorio in vitro, sia a prove su cavie, sia a
prove sull’uomo. Non potendo entrare in questi dettagli, ci si limita a riportare
alcune informazioni a livello esemplificativo dei risultati ottenuti. Si è appurato
che la serotonina, liberata dalla rottura delle membrane delle piastrine, ha un ruolo
importante nel determinare le lesioni dei reni riscontrate alcune volte dopo la
perfusione; la liberazione dei lipidi sarebbe invece dannosa per i polmoni. Gli
effetti ritenuti più dannosi sono comunque quelli di trombosi per cui occorre in
generale sottoporre i pazienti alla somministrazione di massicce dosi di
anticoagulanti. Per cercare di ridurre gli effetti trombotici, si vanno affermando
materiali che presentano una struttura meccanica molto “frastagliata” e ricoperta
da materiali vari aventi proprietà anticoagulanti. Una proprietà del materiale,
ritenuta molto importante, è anche quella della sua “bagnabilità”, unita a
specifiche proprietà elettriche, in modo che il materiale possa assumere una carica
negativa rispetto al sangue che lo lambisce.
Per le protesi ortopediche i materiali più usati sono quelli metallici; i requisiti
più importanti sono quelli di resistenza meccanica e di resistenza alla corrosione.
Le ricerche e le applicazioni svolte nel passato hanno portato ormai ad eliminare
molti materiali ritenuti dannosi e pertanto oggi ci si limita ad adoperare: acciai
inossidabili al cromo-nichel-cobalto, leghe di cobalto con cromo e molibdeno o
cromo e tungsteno, leghe multifase nichel-cobalto, titanio puro o in lega con
alluminio e vanadio. Da qualche tempo si stanno sviluppando protesi ortopediche
contenenti materiali ceramici. Non potendo entrare nei particolari, peraltro ben
individuabili e comprensibili soltanto ad un elettrochimico e/o ad un metallurgico,
si vuole qui richiamare l’attenzione su alcuni punti da tenere presente da parte di
chi si accinge a fare uso di questi materiali pur non avendo tali competenze. Oltre
alle proprietà chimico-fisiche, la loro lavorazione risulta ugualmente determinante
per la buona riuscita della protesi. I difetti più dannosi, prodotti per effetto di
cattiva lavorazione, sono i seguenti: presenza di inclusioni, microcricche,
soffiature, precipitazioni di carburi; risultano cioè dannose tutte le cause che
28
portano ad una disomogeneità, anche a livello microscopico, del materiale
adoperato. Si noti che la scelta del materiale influenza anche i criteri di
progettazione della protesi; per esempio, una regola di progettazione generale è
quella di evitare brusche variazioni di sezione che si sono spesso rivelate una
causa di rottura della protesi.
Nel passato notevoli inconvenienti si sono avuti ogniqualvolta materiali di
diversa natura sono stati messi a contatto, potendo in tal modo verificarsi la
generazione di forze elettromotrici che a loro volta danno luogo a corrosioni con
le ovvie conseguenze per la protesi. Oggi, in sede di progetto, si cerca di evitare
questa eventualità; il problema sussiste comunque in quanto piccoli frammenti o
polveri di materiali diversi possono formarsi durante la lavorazione dando luogo
agli stessi inconvenienti.
È importante sottolineare i diversi tipi di conoscenze necessarie, in
dipendenza dagli ambienti in cui si opera. Per affrontare questi problemi, quando
si ricercano nuovi materiali, è necessaria una preparazione basata sulla fisica, sulla
chimica, sull’elettrochimica e sulla metallurgia. In sede di progettazione delle
apparecchiature, il bioingegnere deve conoscere i criteri di scelta dei vari materiali
in termini quantitativi e non soltanto qualitativi come qui esposti. Infine, il
bioingegnere che svolge il suo lavoro in un ospedale deve essere edotto di tutti gli
inconvenienti che possono aversi da un loro uso non corretto, in modo da prendere
tutte le precauzioni indispensabili affinché le proprietà del materiale non risultino
degradate da operazioni eseguite presso l’ospedale stesso; inoltre deve essere in
grado di valutare, eventualmente con le opportune attrezzature di laboratorio, se le
caratteristiche del materiale, illustrate dal costruttore, siano effettivamente
presenti nelle protesi da utilizzare.
29
2 - LO SVILUPPO DELLA STRUMENTAZIONE BIOMEDICA
La Strumentazione Biomedica per la diagnosi, la terapia e la riabilitazione
non è un settore di applicazione recente. In effetti, i primi dispositivi realizzati per
tali scopi risalgono a tempi alquanto lontani, ma solo alla fine degli anni cinquanta
la strumentazione comincia a essere utilizzata sempre in modo più rilevante
all’interno degli ospedali, fino a diventare strumento insostituibile della moderna
pratica clinica. Non essendo possibile, in questo contesto, tracciare le linee di
sviluppo dell’intero mondo della Strumentazione Biomedica, ci si limiterà ad
alcuni esempi che, a vario titolo, sono particolarmente significativi. La
presentazione dell’attuale classificazione della Strumentazione Biomedica
conclude il capitolo.
2.1 - GLI ANTESIGNANI DELLA STRUMENTAZIONE BIOMEDICA
Già Galileo Galilei (1564-1642) usò la costanza del periodo del pendolo per
misurare la frequenza cardiaca nell’uomo, esprimendo così il risultato in termini
di lunghezza di un pendolo sincrono con il battito cardiaco. Egli ideò anche il
termometro e per primo progettò, nel 1609, un microscopio in senso moderno.
Secondo C. Singer (Breve storia del pensiero Scientifico, Piccola Biblioteca
Einaudi, 1961, pag. 253), l’inglese William Harvey, studente a Padova dal 1598 al
1601, può essere considerato allievo di Galileo; egli giunse alla conclusione che il
sangue si muoveva in un circuito chiuso poiché, misurando la frequenza cardiaca
e la capacità del ventricolo, osservò che, in un’ora, il ventricolo sinistro espelleva
una quantità di sangue pari a tre volte il peso corporeo. Si trattava di un concetto
rivoluzionario per quei tempi nei quali prevaleva la concezione fisiologica di
Galeno (131-201 d.C.), secondo la quale il sangue era prodotto all’interno
dell’organismo a partire dall’aria respirata. Contemporaneamente Santorio
Santorio (1561-1636), un altro collega del Galilei a Padova e considerato dal
Singer il fondatore dei moderni studi sul metabolismo, adattò all’uso clinico il
termometro di Galileo.
30
Figura 2.1 Applicazione clinica del termometro di Galileo realizzato da
Santorio, 1626. L’uomo che pare inghiottire un centopiedi tiene
in bocca l’estremità del termometro (da C. Singer, Breve storia
del pensiero scientifico. Piccola Biblioteca Einaudi, 1961).
Le scoperte fisiche di Galileo, l’introduzione del metodo sperimentale, le
dimostrazioni di Harvey e Santorio diedero grande impulso al tentativo di
spiegare in termini meccanicistici le funzioni organiche.
Nel secolo successivo, il reverendo inglese Stephen Hales (1677-1761), noto
per i suoi studi sulla fisiologia degli animali e delle piante, effettuò la prima
misura diretta della pressione ematica arteriosa nel cavallo, inserendo un tubo di
vetro in un’arteria dell’animale, come mostrato in figura 2.2. Fu così possibile
stimare le forze nel muscolo cardiaco, valutare la distensibilità dell’aorta e
utilizzare queste informazioni per spiegare come il pompaggio intermittente del
cuore possa essere convertito in un flusso continuo del sangue nei vasi periferici.
La tecnica di misura della pressione arteriosa venne poi, perfezionata da
Jean Poiseuille (1797-1869) che, studente di medicina, nel 1828 misurò tale
pressione nel cane utilizzando un tubo ad U riempito di mercurio. E’ da allora che
il mmHg rappresenta l’unità di misura adottata in emodinamica. Ma è solo alla
fine del 1800 che l’italiano Riva-Rocci (1896) e gli inglesi Hill e Barnard (1897)
misero a punto un metodo per la misura indiretta della pressione arteriosa
mediante manicotto riempito di aria: lo sfigmomanometro.
31
Figura 2.2 Disegno dell’esperimento di Hales per la prima misura diretta
della pressione arteriosa nel 1733 (da L.A. Geddés, 1984).
Nella seconda metà del diciannovesimo secolo si verificano tappe
importanti per lo sviluppo della strumentazione biomedica di misura. Un forte
contributo fu dato da uno dei padri della Bioingegneria, Hermann von Helmholtz
(1821-1894), professore di fisiologia e patologia a Konigsberg, di anatomia e
fisiologia a Bonn, di Fisiologia a Heidelberg e, infine, professore di fisica a
Berlino. I suoi interessi spaziarono dall’ottica all’acustica, dalla termodinamica
all’elettrodinamica, dalla fisiologia alla medicina e, in particolare, all’oculistica;
infatti, ideò l’oftalmoscopio per visualizzare la retina e il fondo oculare,
l’oftalmometro per misurare le dimensioni dell’occhio e lo stereoscopio con
aggiustamento della distanza interpupillare per valutare la visione tridimensionale.
Alla fine del secolo scorso, precisamente il 23 gennaio 1896, Wilhelm
Conrad Roentgen, professore di fisica a Wurzburg, fece la prima dimostrazione
pubblica di radiografia ossea (figura 2.3), segnando così l’inizio della diagnostica
32
clinica per immagini. Nel 1903, il fisiologo tedesco Einthoven realizzò uno
strumento in grado di rilevare l’attività elettrica del cuore, l’elettrocardiografo
(Figura 2.4). Tale strumento, basato sul galvanometro a molla, si diffuse ben
presto in tutto il mondo e segnò un passo fondamentale nello sviluppo
dell’elettrofisiologia clinica.
Figura 2.3 Radiografia della mano sinistra di un collega di
Roentgen a Wurzburg (da L.A. Geddés, L.E. Baker,
1989).
Figura 2.4 Elettrocardiografo con elettrodi a immersione e galvanometro
a molla, realizzato nel 1912 in accordo con il Prof. Einthoven
(da L. Cromwell, F.J. Weibell, E.A. Pfeiffer, 1980).
33
2.2 - L’ETÀ DELLA STRUMENTAZIONE BIOMEDICA
I progressi continuarono, anche se lenti, sino al termine della seconda guerra
mondiale, quando si verificò un surplus di apparecchiature elettroniche, quali gli
amplificatori e i registratori. In questa fase di riconversione da industria bellica a
industria civile molti ingegneri e tecnici, sia all’interno delle aziende sia per conto
proprio, provarono a modificare le apparecchiature esistenti per adattarle
all’impiego clinico. Tale processo si verificò negli anni cinquanta con risultati
spesso scoraggianti, sia per la difficoltà di misurare le grandezze fisiologiche con
le tecniche tradizionali, sia per i gravi problemi di comunicazione con la
professione medica.
Ma, durante il decennio successivo, alcune importanti aziende decisero di
progettare una strumentazione specifica per uso medico, invece di modificare le
apparecchiature esistenti. Sebbene i componenti utilizzati fossero per lo più gli
stessi, la filosofia era in realtà radicalmente cambiata: ora l‘analisi ed il progetto
dell’apparecchiatura si originavano direttamente dalle esigenze cliniche.
Un grande impulso allo sviluppo del settore venne anche dai programmi
spaziali che necessitavano di un preciso monitoraggio delle condizioni
fisiologiche degli astronauti. In questa fase, i programmi di medicina aerospaziale
si svilupparono considerevolmente grazie a convenzioni e contratti con le
università e le unità di ricerca ospedaliere. Notevoli furono le ricadute di tali
programmi nella vita di tutti i giorni, tanto che i concetti e le caratteristiche dei
sistemi per il monitoraggio del paziente oggi in uso negli ospedali sono la naturale
evoluzione delle tecniche per il monitoraggio degli astronauti messe a punto in
quegli anni.
In questo periodo buona parte della strumentazione per la valutazione
funzionale cardiovascolare, respiratoria e neuro-sensoriale compie un sostanziale
salto di qualità e, di conseguenza, gli elettrocardiografi, i flussometri Doppler, gli
spirometri, gli elettroencefalografi, i dispositivi per la misura diretta della
pressione ematica raggiungono la piena maturità tecnologica. Inoltre,
l’immissione sul mercato della prima macchina a flusso continuo in grado di
effettuare automaticamente le analisi chimico-cliniche, cambia profondamente il
34
carattere del laboratorio analisi, aumentandone sostanzialmente la produttività.
Negli stessi anni si assiste pure allo sviluppo di un’ampia gamma sia di
dispositivi di supporto alla vita sia di organi artificiali impiantabili. Già nel 1954
lo statunitense Gibbon introdusse la macchina cuore-polmone che aprì la strada
alla cardiochirurgia, tanto che lo stesso anno Hufnagel fece, sull’ uomo, la prima
sostituzione della valvola mitralica con una valvola artificiale a palla.
Successivamente Starr e Edwards (1961) perfezionarono questa protesi (figura
2.5), rimasta largamente in uso fino all’introduzione della valvola a disco.
Figura 2.5 Valvole cardiache a palla di Starr – Edwards ed a disco.
Nel 1960 fu utilizzato per la prima volta sull’uomo un pace-maker
totalmente impiantabile, in grado di stimolarne ritmicamente il cuore in presenza
di blocco atrio-ventricolare e sempre nei primi anni sessanta. I ricercatori Lown e
Edmar applicarono con successo un defibrillatore esterno a scarica capacitiva per
ripristinare un normale ritmo cardiaco in un paziente con fibrillazione
ventricolare.
Occorrerà aspettare, poi, venti anni per arrivare alla versione impiantabile di
defibrillatore.
Sempre negli anni sessanta, fu possibile garantire la sopravvivenza di
pazienti affetti da cronica e severa riduzione della funzionalità renale grazie
all’uso periodico dell’emodialisi o rene artificiale, una macchina in grado di
depurare sangue dai residui tossici del metabolismo cellulare. In realtà, il primo
rene artificiale era stato costruito da Willelm J. Kolff nel 1943 in Olanda, ma solo
la messa a punto dello shunt, prima, e della fistola artero-venosa, poi, ne resero
35
possibile l’uso periodico e prolungato.
Alla fine degli stessi anni sessanta, inizia la diffusione di nuove
apparecchiature in grado di consentire lo studio incruento delle strutture interne al
corpo: i sistemi diagnostici per immagine. Dapprima si utilizzano gli ecografi a
ultrasuoni, basati sulla proprietà di queste onde di propagarsi attraverso il corpo
umano e di essere riflesse dalle discontinuità incontrate lungo il loro percorso. Poi
nel 1971, Hounsfield - premio Nobel per la medicina nel 1979 - sperimentò
clinicamente il primo strumento radiologico in grado di ricostruire immagini o
sezioni trasversali del corpo umano a partire da una molteplicità di viste di
proiezioni: nasce la Tomografia Computerizzata, che supera, tra l’altro, il limite
della radiologia classica di presentare sovrapposte su un supporto piano (la lastra)
informazioni che provengono da un oggetto tridimensionale. Alla fine degli anni
settanta si hanno i primi dispositivi commerciali per la Tomografia a Emissione di
Positroni (l’ ECÀT scanner è stato descritto sulla rivista Journal of Nuclear
Medicine nel 1978), in grado di fornire immagini dell’attività metabolica del
cervello e di altre parti del corpo. Tali apparecchiature sono basate sulla proprietà
di alcuni isotopi di produrre positroni che, reagendo con gli elettroni, emettono dei
fotoni in direzioni opposte, ed utilizzano, altresì, sensori capaci di determinare la
posizione della sorgente di radiazioni dalla misura simultanea delle due opposte
emissioni. Anche se queste apparecchiature richiedono un piccolo ciclotrone per
preparare isotopi presso il luogo d’impiego, offrono tuttavia il vantaggio di
consentire lo studio della cinetica d’importanti metaboliti, qualora la loro
eliminazione sia influenzata da meccanismi biologici.
Infine, dal 1980 iniziano i test clinici sull’uomo con le prime
apparecchiature in grado di fornire immagini mediche sfruttando la Risonanza
Magnetica Nucleare (RMN), cioè la proprietà di alcuni elementi di liberare
energia quando, immersi in forti campi magnetici, ritornano nel loro stato di
riposo dopo essere stati eccitati da energia a radio frequenza. Tale effetto è
presente in elementi come l’idrogeno, la più attiva sorgente di segnali RMN e la
più utilizzata nei sistemi di diagnostica medica, il cui nucleo ha un numero dispari
di protoni o neutroni. Per questo la quantità misurata è generalmente la densità
36
dell’idrogeno nella sezione di tessuto. La Figura 2.6 mostra la forte diminuzione
delle dimensioni di queste apparecchiature, conseguente ai progressi di questi
ultimi anni nella tecnologia dei magneti e dei rivelatori a radiofrequenza.
Figura 2.6 La riduzione dell’ingombro nelle apparecchiature RMN (da R.L.
Magin, A.C. Webb, T.L. Peck, IEEE Spectrum, vol.34, n.10,
1997).
2.3 - CLASSIFICAZIONE DELLA STRUMENTAZIONE BIOMEDICA
L’attuale Strumentazione Biomedica può essere classificata secondo i
quattro principali criteri riportatiti nel seguito:
1. Orizzontale o merceologico, cioè secondo l’area e il comparto d’impiego nella
medicina. Seguendo questo criterio generalmente, si distinguono l’area
diagnostica e l’area terapeutico/ riabilitativa, ciascuna articolata nei comparti
indicati in figura 2.7. In questo testo si studieranno le apparecchiature relative
all’area diagnostica.
2. Verticale o tecno1ogico, cioè secondo il livello di complessità tecnologica.
Secondo questo criterio, generalmente, si distinguono: i materiali (radioisotopi,
la pasta per elettrodi, il concentrato per emodialisi, l’ossigeno per respiratore), i
componenti (gli elettrodi, l’amplificatore bioelettrico, il filtro per emodialisi, il
boccaglio per respiratore), i dispositivi (l’elettrocardiografo, l’unità di
emodialisi, il ventilatore artificiale), i sistemi (i sistemi di monitoraggio, i
37
sistemi automatizzati per il laboratorio di analisi).
3. Fisico. cioè secondo il principio fisico alla base del funzionamento dello
strumento. Seguendo questo criterio, generalmente, si distinguono: gli
strumenti resistivi, gli induttivi, i capacitivi, i piezoelettrici a ultrasuoni,
fotoelettrici, gli elettrochimici.
4. Clinico, cioè secondo l’organo fisiologico cui lo strumento è applicato.
Adottando tale criterio si distinguono le strumentazioni per il sistema
cardiovascolare, per quello respiratorio, per quello nervoso, per quello
endocrino. Così operando, s’individuano toni gli strumenti importanti per gli
specialisti che operano all’interno di una specifica area, sebbene si ottenga una
notevole sovrapposizione di quantità misurate e di principi di traduzione.
Figura 2.7 Classificazione merceologica della Strumentazione
Biomedica.
2.4 - CRITERI DI CLASSIFICAZIONE
Le tecnologie biomediche possono essere classificate in molti modi secondo
38
il criterio adottato. Si noti che ogni criterio ha propri vantaggi e svantaggi,
soprattutto perché può dar luogo ad assegnazioni dubbie per alcune
strumentazioni oppure a tralasciare di prenderne in considerazione altre.
Un primo criterio è quello di osservare lo scopo che la strumentazione si
propone; secondo questo criterio si ha:
- strumentazione per migliorare le conoscenze in campo medico-biologico;
- strumentazione diagnostica;
- strumentazione terapeutica;
- strumentazione riabilitativa.
Un secondo criterio fa riferimento alla sede nella quale più frequentemente
viene adoperata; questo criterio segue praticamente quello della suddivisione, più
o meno aggiornata, della medicina nei suoi settori. Seguendo questo criterio si ha:
- strumentazione cardiologica;
- strumentazione cardiochirurgica;
- strumentazione neurologica;
- strumentazione per la riabilitazione motoria;
e così via.
Un altro importante criterio è quello merceologico. Questo criterio porta a
definire le seguenti aree.
Area della valutazione funzionale comprendente le seguenti sotto-aree:
- Sotto-area delle funzioni cardiache e circolatorie: cardiografi
(comprendendo anche: sistemi di monitoraggio, mappe di potenziali
cardiaci e vettorcardiografia), fonocardiografi, ecocardiografi,
magnetocardiografi, tomografia cardiaca, misure di pressione e di flussi
ematici, fibre ottiche e cateterismo.
- Sotto-area delle funzioni respiratorie: spirometri, pneumotacografi,
analizzatori di gas.
- Sotto-area delle funzioni gastrointestinali.
- Sotto-area delle funzioni neurologiche, neuromotorie e neurosensoriali:
39
encefalografia, miografia, nistagmografia, potenziali evocati, mappe
elettriche e magnetiche, cocleografia, retinografia, oculografia, sistemi di
monitoraggio, rilievo di movimenti, sistemi di valutazione della
funzionalità respiratoria e circolatoria collegata al sistema nervoso.
Area delle bioimmagini: radiografia, tomografia ad assorbimento, tomografia ad
emissione di positroni, tomografia a risonanza magnetica, ecografia e
tomografia ecografica, scintigrafia, endoscopia, mappe di potenziali e di
induzione magnetica, mappe termiche. Si noti che in effetti le bioimmagini
sono utilizzate in tutti i settori della medicina, indipendentemente dagli
specifici riferimenti ora fatti.
Area della diagnostica clinica, comprendente le apparecchiature relative alla:
chimica clinica, microbiologia, ematologia, immuno diagnostica.
Area della chirurgia (strumentazione generale e specialistica) artroscopia,
laparoscopia, angioplastica, valvuloplastica, palloncino intraortico, stimolatori
interni, odontoiatria, radioterapia, terapia a raggi laser, litotrissia, stimolatori
esterni.
Area degli organi artificiali, protesi ed ausili per organi interni: pacemaker,
valvole cardiache, cuore artificiale totale o parziale, protesi vascolari,
ossigenatori, rene artificiale, pancreas artificiale.
Area della riabilitazione motoria: articolazioni artificiali, arti artificiali, protesi a
comando mioelettrico, stimolatori, ausili per la mobilità.
Area della riabilitazione sensoriale e di comunicazione: protesi e ausili per non
vedenti, protesi e ausili per non udenti, ausili di comunicazione per motulesi.
2.5 - PROBLEMI TERMINOLOGICI
Riteniamo opportuno svolgere alcune considerazioni riguardanti la
terminologia. Si deve osservare che molte espressioni sono ormai entrate nel
linguaggio scientifico e vengono comunemente adoperate pur contenendo qualche
volta termini non corretti. Per non disorientare il lettore, in questa sede ci si è
40
generalmente adeguati alla terminologia più diffusa negli specifici settori, anche
se i diversi usi di uno stesso termine possono a volte apparire contraddittori in un
medesimo contesto; occorre del resto dire che spesso le distinzioni sono molto
sottili, se non addirittura prive di significato quando si spinge agli estremi il
tentativo di introdurre ed usare sempre una medesima terminologia: ad esempio,
la stessa apparecchiatura può rientrare in una o in un’altra categoria secondo come
è adoperata per particolari tipi di pazienti.
Secondo l’Organizzazione Mondiale della Sanità, la distinzione principale
fra protesi ed ausilio consiste nel fatto che la protesi deve essere messa in opera
esclusivamente da personale sanitario a ciò abilitato, mentre l’ausilio può essere
utilizzato senza l’intervento di personale specializzato. Pur riconoscendo
l’importanza del concetto implicito in queste definizioni, ci sembra che non
possano essere assunte come generali anche perché presuppongono una
legislazione sanitaria comune per tutti i paesi.
Lowman e Klinger distinguono fra protesi, ortosi e ausili adattatori.
Secondo questi autori si hanno le seguenti definizioni.
1. Le protesi sostituiscono totalmente o parzialmente parti del corpo
mancanti recuperando la loro funzionalità.
2. Le ortosi aumentano, migliorano e controllano la funzionalità di parti del
corpo non compromesse restituendole alle loro normali funzioni.
3. Gli ausili adattatori sono finalizzati al compimento di un’attività che non
sarebbe possibile effettuare a causa della menomazione.
Queste definizioni, accettate anche dall’OMS ed effettivamente accettabili
per molte apparecchiature, hanno l’inconveniente di essere principalmente rivolte
solo a problemi propri degli handicappati motori e sensoriali; non fanno cenno
inoltre alla strumentazione terapeutica. Pur sapendo che anche le definizioni che
ora daremo non sono esenti da critiche, ci sembra opportuno esprimere la nostra
opinione in proposito, simile peraltro in alcuni punti a quella testé illustrata e
anche alla suddivisione merceologica prima riportata.
1 Le protesi sono apparecchiature che sostituiscono parzialmente o totalmente
parti del corpo deficitarie o mancanti, recuperando in modo continuo la
41
funzionalità di uno specifico sistema fisiologico. Ad esempio, secondo
questa definizione, le valvole artificiali cardiache costituiscono una protesi
parziale del cuore, mentre l’intero cuore artificiale costituisce una protesi
totale. Secondo questa definizione, le usuali apparecchiature per ipoudenti
non possono essere considerate protesi mentre tali risultano gli impianti
cocleari per non udenti.
2. Le ortosi sono apparecchiature che aumentano, o migliorano, o controllano
la funzionalità di parti non compromesse di sistemi fisiologici. recuperando
totalmente o parzialmente la funzionalità dell’intero sistema fisiologico
interessato. Secondo questa definizione le usuali apparecchiature per
ipoudenti, basate essenzialmente sull’amplificazione dei segnali, sono da
considerarsi delle ortosi; alla stessa categoria appartengono alcuni
stimolatori.
3. Gli ausili funzionali sono apparecchiature che sostituiscono, totalmente o
parzialmente, organi deficitari in modo non continuativo, ma svolgendone le
stesse funzioni. Ad esempio, i dializzatori sono da considerarsi appartenenti
a questa categoria.
4. Gli ausili sostitutivi sono apparecchiature che soddisfano esigenze del
paziente in modo diverso da quello attuato dal sistema fisiologico
menomato. Ad esempio, appartengono a questa categoria l’Optacon per i
ciechi e le carrozzelle per i motulesi.
5. Le strumentazioni terapeutiche sono apparecchiature, di uso limitato nel
tempo, aventi lo scopo di rimuovere la causa della patologia o di permettere
un miglior decorso della malattia. Ad esempio, appartengono a questa
categoria la stimolazione elettrica per motulesi periferici e gli ausili per la
circolazione
42
3 – ASPETTI E CARATTERISTICHE GENERALI DELLE
APPARECCHIATURE BIOMEDICHE
3.1 - INTRODUZIONE
Abbiamo visto all’inizio del Capitolo 2 che il settore delle Tecnologie
Biomediche si suddivide in area diagnostica, terapeutica e riabilitativa. Nei
capitoli successivi esamineremo una serie di apparecchiature delle suddette aree
dal punto di vista degli elementi funzionali e di una loro descrizione, della
formazione e acquisizione del rispettivo contenuto informativo e della sicurezza
nel loro utilizzo.
Prima di presentare le diverse apparecchiature ci soffermiamo su alcuni
aspetti generali.
3.2 - SEGNALI BIOMEDICI
Un segnale è una manifestazione che contiene un’informazione. I segnali
biomedici sono segnali impiegati nel campo biomedico per ottenere informazioni
sui sistemi biologici oggetto d’indagine. Questo processo di “estrazione”
dell’informazione da un segnale può essere semplice come quando ad esempio un
medico stima la frequenza della pulsazione del cuore del paziente ascoltandogli il
polso, complessa come ad esempio l’analisi della struttura di un tessuto interno
attraverso un’indagine tomografica.
3.2.1 - CATEGORIE DI SEGNALI BIOMEDICI
I segnali biomedici sono comunemente distinti a seconda dei fenomeni che
li generano:
- Segnali Bioelettrici
- Segnali Biomagnetici
- Segnali Biomeccanici
- Segnali Bioacustici
- Segnali Biochimici
- Segnali Biooptici
43
I segnali bioelettrici sono i più importanti in campo medico; essi sono
generati dalle cellule nervose e muscolari, il cui potenziale di membrana sotto
certe condizioni può venire eccitato generando un potenziale d’azione. Il relativo
campo elettrico associato si propaga attraverso i tessuti biologici e il potenziale
può essere registrato in punti definiti della superficie esterna eliminando la
necessità di ricorrere a mezzi invasivi.
Alcuni organi come il cuore, i polmoni, il cervello producono campi
magnetici di debole intensità. La misura di questi campi magnetici (segnali
biomagnetici) fornisce delle informazioni non contenute negli altri segnali
bioelettrici.
I segnali biomeccanici includono tutti i segnali originati da una qualunque
funzione meccanica svolta dal sistema biologico in osservazione. Gli effetti
meccanici non si propagano come quelli elettrici e la loro misura è per questo
generalmente localizzata e per lo più invasiva.
Molti eventi d’interesse biomedico sono accompagnati da “rumori” che
possono essere rilevati: pensiamo al fluire del sangue nelle arterie e attraverso le
valvole cardiache. L’energia acustica associata si propaga attraverso i tessuti e
questi segnali bìoacustici possono così essere facilmente acquisiti con opportuni
trasduttori sulla superficie del corpo.
I segnali biochimici sono prodotti dalle misure su tessuti o composti
esaminati in laboratorio (ad esempio le concentrazioni di ioni in prossimità di una
cellula).
Infine i segnali biooptici si ricavano dall’interazione naturale o indotta della
luce con i sistemi biologici.
44
3.2.2 - GRANDEZZE ANALOGICHE E GRANDEZZE DISCRETE
Un segnale può essere considerato come una funzione di una variabile
indipendente, generalmente il tempo o lo spazio. Una variabile è detta analogica
se può assumere tutti i valori all’interno di un certo intervallo. Una variabile è
invece detta discreta se può assumere un numero finito di valori all’interno di un
certo intervallo e tali valori differiscono tra loro di quantità finite.
Da ciò consegue che vi possono essere due categorie di segnali:
segnali analogici
segnali discreti
Figura 3.1: Segnale analogico Figura 3.2: Segnale discreto
Le informazioni contenute nei segnali biomedici sono essenziali per
comprendere i meccanismi fisiopatologici che stanno alla base della regolazione e
del comportamento dei sistemi biologici. Spesso però queste informazioni non
sono direttamente accessibili dalla semplice registrazione dei segnali, possono
essere nascosti da altri segnali biologici contemporaneamente rilevati o coperti da
rumore. Per questo si rendono necessari altri processi sui segnali per estrarre il
contenuto informativo più rilevante per definire il comportamento del sistema in
esame. Numerose tecniche di elaborazione sono state sviluppate in tal senso.
Anche se è sempre possibile trattare funzioni e forme d’onda continue nel tempo è
45
risultato conveniente convertire questi segnali in forma numerica prima di
applicare tecniche di elaborazione ai segnali stessi. Anche alla luce dei grandi
progressi registrati nella tecnologia digitale, sia dal punto di vista dell’hardware
che del software, e delle potenzialità offerte dall’uso dei computer nel trattamento
dei segnali, l’elaborazione digitale è risultata più flessibile ed efficace rispetto a
quella di tipo analogico.
Una grandezza analogica per poter essere utilizzata da un calcolatore deve
essere trasformata in una grandezza numerica o digitale attraverso un’operazione
di conversione analogico-digitale. L’aspetto più importante in tale conversione è
costituito dall’accuratezza della trasformazione perché in ogni conversione
analogìco-dìgitale si ha una perdita d’informazione, poiché un campo illimitato di
valori viene rappresentato mediante un numero finito di livelli discreti. Con
l’aggettivo digitale s’indicano informazioni espresse in forma numerica, ovvero
variabili discrete che possono essere trattate direttamente da un calcolatore. Nella
figura successiva è rappresentato lo schema di un sistema di acquisizione-
conversione di segnali analogico-digitali.
Figura 3.3: Schema a blocchi della conversione analogico-digitale del segnale.
Sono diverse le grandezze che possono essere misurate in un sistema
biologico. Si tratta di grandezze elettromagnetiche come correnti, differenze di
potenziale, intensità di campi, meccaniche, chimiche, o altre variabili non
46
elettriche (pressione, temperatura, spostamenti). I segnali elettrici vengono
acquisiti attraverso sensori, in particolare elettrodi di vario tipo, mentre le
grandezze non-elettriche sono prima trasformate in grandezze elettriche per mezzo
di trasduttori.
3.3 - LO STRUMENTO DI MISURA
Assegnato un sistema biologico (S) e un sistema di misura (M) la
classificazione e l’identificazione del sitema S è data dall’insieme di misure
ottenute tramite il sistema M.
Di quest’ultimo è nota la funzione di trasferimento Z = f(y,r) in cui y è
l’incognita e r rappresenta il rumore che influenza la precisione della misura.
Figura 3.4: Schematizzazione sistema biologico S e sistema di misura M.
3.3.1 - CARATTERISTICA STATICA E DINAMICA DI UNO
STRUMENTO DI MISURA
La caratteristica statica: di uno strumento definisce la relazione tra
l’ampiezza della grandezza in ingresso e l’ampiezza della grandezza in uscita.
Questa caratteristica è il più delle volte approssimabile con una retta:
z = a * y + b
La caratteristica dinamica di uno strumento esprime la relazione tra i valori
47
assunti a regime dall’uscita quando all’ingresso si manda una successione di
sinusoidi di frequenza diversa.
3.3.2 - INDICI DI QUALITÀ DI UNO STRUMENTO
Sensibilità statica è la pendenza locale della caratteristica statica (nel caso la
caratteristica sia una retta essa coincide con il coefficiente a ).
Risoluzione è la più piccola variazione dell’ingresso per la quale si hanno
variazioni apprezzabili dell’uscita.
Precisione è data dalla deviazione standard del coefficiente a avendo a
disposizione una serie di misure.
Isteresi è provocata da fenomeni di frizione tra gli elementi di uno
strumento di misura con il risultato che l’uscita assume valori diversi a
seconda che un certo valore d’ingresso venga raggiunto per valori crescenti
o decrescenti.
3.3.3 - COMPONENTI DI UN SISTEMA DI MISURA
Figura 3.5: Sistema di misura.
L’elemento di trasmissione è il sistema di rilevazione-misura dei segnali. Un
48
esempio, in campo biomedico, è dato dal gel e dagli elettrodi, che vengono scelti
in base all’evento da rilevare, alla localizzazione anatomica e alle caratteristiche
del generatore bioelettrico. La grandezza (il segnale) rilevata viene trasformata dal
trasduttore in una grandezza di diversa natura fisica (nella maggior parte dei casi
in una grandezza elettrica), che viene successivamente elaborata per eliminare
segnali sovrapposti indesiderati (rumore), per essere amplificata o per regolare
l’offset.
Diverse sono le modalità di visualizzazione dei segnali rilevati:
- L’oscilloscopio. Consente di visualizzare un segnale bioelettrico o in
funzione del tempo o in funzione di altro segnale. Nelle applicazioni
biomediche si utilizzano oscilloscopi a tubi catodici del tipo a più tracce e
schermi a lunga persistenza.
- I registratori su carta. Sono generalmente del tipo a galvanometro: il
segnale d’ingresso fa deviare di un angolo a esso proporzionale il
galvanometro e quindi il braccio mobile alla cui estremità è posta la penna
scrivente. I tipi più diffusi sono quelli a scrittura diretta per mezzo
d’inchiostro o a stilo caldo oppure i registratori fotografico o a
ultravioletto.
49
4 - LE PRESTAZIONI DEI SISTEMI PER MISURE BIOMEDICHE
Sono necessari criteri quantitativi per valutare le prestazioni di uno
strumento di misura. Generalmente l’analisi delle prestazioni è suddivisa nei due
aspetti statici e dinamici.
Infatti, alcune applicazioni richiedono la misura di grandezze costanti o
lentamente variabili nel tempo e, in questa caso, è sufficiente definire un insieme
di criteri, detti prestazioni statiche, che descrivono la qualità della misura senza
considerare il comportamento dinamico. Molti problemi di misura riguardano,
invece, quantità rapidamente variabili nel tempo. In questo caso, per definire le
prestazioni di uno strumento si deve tenere conto delle relazioni dinamiche tra
ingresso e uscita, generalmente rappresentate con equazioni differenziali. I criteri
basati su queste relazioni vengono detti prestazioni dinamiche.
Anche se le prestazioni statiche (ad esempio gli effetti nonlineari)
influenzano la qualità di una misura in condizioni dinamiche, tuttavia, includerle
nell’analisi dinamica renderebbe intrattabili le equazioni differenziali. Perciò si
preferisce considerare i fenomeni d’isteresi, saturazione, attrito di primo distacco,
e così via, nello studio statico e trascurarli nello studio dinamico. Le prestazioni
complessive di uno strumento sono così valutate tramite una sovrapposizione
semi-quantitativa delle due classi di prestazioni
4.1 - LE PRESTAZIONI STATICHE DEGLI STRUMENTI DI MISURA:
CONCETTI E DEFINIZIONI
4.1.1 - IL PROCESSO DI CALIBRAZIONE STATICA
Le prestazioni statiche sono ottenute da un processo, detto calibrazione
statica mediante il quale si determina la relazione (curva di calibrazione) tra
l’uscita e l’ingresso desiderato dello strumento. Durante la calibrazione statica si
cercano di mantenere costanti tutti gli altri ingressi (indesiderati, modificanti),
mentre l’ingresso in esame è fatto variare internamente a un prefissato campo di
50
valori e si osservano i conseguenti valori dell’uscita, una volta raggiunto
l’equilibrio.
Ovviamente, nella calibrazione statica l’ingresso deve essere misurato con
uno strumento dotato di una precisione superiore a quella dello strumento da
calibrare. Di norma si usa uno strumento di misura (standard di calibrazione) 10
volte più preciso di quello da calibrare.
Tabella 4.1 Figura 4.1 Calibrazione statica di un
manometro
La Figura 4.1 rappresenta la curva di calibrazione di uno strumento per la
misura della pressione, ottenuta variando la pressìone in ingresso da 0 a 10 kPa,
dapprima in senso crescente (cerchi) e poi in senso decrescente (asterischi). I dati
misurati durante la calibrazione sono riportati in tabella 4.1. Si può notare il
leggero fenomeno d’isteresi dovuto agli inevitabili attriti interni.
La curva di calibrazione è spesso approssimabile con una retta (detta curva
di calibrazione media), i cui parametri possono essere determinati a partire dai
dati sperimentali utilizzando, ad esempio, il metodo dei minimi quadrati. Questo
metodo porta a minimizzare la somma dei quadrati delle differenze tra i dati
51
indicati dallo strumento e quelli previsti dalla retta e può essere utilizzato per
approssimare anche curve diverse dalla retta.
In base al metodo dei minimi quadrati i due parametri della retta z = ay+b
risultano dalle relazioni (4.1) e (4.2), ove n è il numero complessivo di punti
sperimentali e le sommatorie sono estese a tutti gli n punti.
22 )(
))((
yyn
zyzyna (4.1)
22
2
)(
))(())((
yyn
yzyyzb (4.2)
Come illustrato in figura. determinati i parametri a e b, la migliore stima del
valore vero, y0 in corrispondenza alla lettura z0, è data dalla relazione:
y0= (z0 – b)/a.
Prima della calibrazione, invece, lo strumento si sarebbe considerato
calibrato e si sarebbe utilizzata la relazione z=y: commettendo così un errore
sistematico che, in corrispondenza alla lettura Z0 vale:
a
zy
ba
)1(0
.
Si noti che l’errore sistematico è nullo per a=l e b=0. Ogni strumento ha, in
genere, la possibilità di variare i parametri della sua caratteristica statica, cosicché
dopo la calibrazione può essere tarato per fornire z=y.
52
4.1.2 - PRESTAZIONI STATlCHE DI INTERESSE PIÙ GENERALE
1. La precisione (accuracy nella letteratura anglosassone). La precisione di una
misura, differenza tra il valore osservato e il valore vero, è una misura dell’
errore totale, dovuto sia all’errore sistematico (che assume lo stesso valore in
prove ripetute ed è eliminabile con la calibrazione) sia all’errore accidentale o
casuale, dovuto a una pluralità di fattori il cui effetto è impossibile (o non
pratico) eliminare. Poiché il valore vero è normalmente incognito, in realtà
con la precisione sì fornisce l’intervallo entro cui è compreso il valore vero.
Tale intervallo è espresso in percentuale del valore letto o (più spesso) del
fondo scala dello strumento. La precisione di uno strumento può essere
calcolata in base ai dati di calibrazione secondo due modalità. La prima
corrisponde a un approccio deterministico e assume come precisione la
massima differenza (in valore assoluto) tra l’ingresso misurato e quello
predetto dalla curva di calibrazione media, y-(z-b)/a. La seconda, più raffinata,
corrisponde ad un approccio statistico.
2. Il campo di misura. E’ il massimo intervallo di valori entro cui lo strumento è
in grado di misurare la grandezza d’ingresso rispettando le specifiche
dichiarate dal costruttore. Per uno strumento lineare, è di uso comune il
termine campo di funzionamento lineare.
3. La sensibilità statica. La sensibilità statica di uno strumento è la pendenza
della curva di calibrazione in corrispondenza di uno specificato valore di
ingresso. Se questa curva è un segmento di retta, la sensibilità non dipende dal
valore della grandezza d’ingresso e coincide con il coefficiente angolare
dell’equazione della retta.
Ovviamente, perché la definizione sia significativa, la grandezza di uscita
deve essere la grandezza fisica effettivamente osservata e non il significato
dato ai numeri sulla scala. Ad esempio, in un manometro a indice la quantità
in uscita letta sulla scala graduata è indicata in chilopascal, ma la grandezza
fisica è in realtà la rotazione angolare dell’indice. Pertanto, la sensibilità
statica del manometro è data in gradi/kPa.
53
Precisione:Capacità dello strumento, operando nelle stesse condizioni di
lavoro, di riprodurre valori assai prossimi di misure ripetute,
(si assume come indice la deviazione standard σ della serie di
grandezze misurate)
Campo di misura:
E’ il massimo intervallo di valori in ingresso che lo strumento
è in grado di misurare
Sensibilità:
Minimo spostamento dell’indice dello strumento avvertibile
dall’osservatore (pendenza della curva di calibrazione)
Prestazioni dei sistemi di misura
Bioingegneriaa.a. 2009/2010
4. La linearità. Un sistema è lineare se soddisfa il principio di sovrapposizione
degli effetti. In altre parole, indicate con z1 e z2 le risposte agli ingressi y1 e y2,
un sistema è lineare se soddisfa le due proprietà:
a. la risposta a ky1 vale kz1;
b. la risposta a (y1+y2) vale (z1+z2).
Nella pratica, nessuno strumento ha una risposta perfettamente lineare, per cui
è necessaria una misura dello scostamento dalla linearità. Come indice di tale
scostamento, generalmente, si assume la massima deviazione di un qualunque
punto di calibrazione dalla retta dei minimi quadrati, espressa come
percentuale del valore letto, del fondo scala o di una loro combinazione.
5. La deriva di zero e di sensibilità. In uno strumento lineare, gli ingressi
modificanti/indesiderati possono alterare la curva di calibrazione media,
variando sia il valore del coefficiente b (si parla allora di deriva di zero) sia il
valore del coefficiente a (si parla allora di deriva di sensibilità). Come
esempio si consideri il sensore di deformazione a estensimetri, una variazione
di temperatura modifica la resistenza dell’estensimetro e determina una deriva
54
dello zero. La stessa variazione di temperatura modifica il fattore di guadagno
e determina una deriva di sensibilità.
La figura 4.2 mostra gli effetti di una deriva positiva dello zero e della
sensibilità sulla curva di calibrazione. Questi effetti vengono valutati ripetendo
la calibrazione statica per diversi valori di temperatura.
Figura 4.2 Deriva positiva della linea di zero e della sensibilità
Deriva di zero e di sensibilità
Z = a y + b
(-a)
(+a)
(-b)
(+ b)
(+ a , b +)
(- a , b-)
Z = Y
Z = Y � b Z = � a Y Z = �a Y � b
Deriva di zero Deriva di sensibilità Effetti di Deriva
combinatiBioingegneria
a.a. 2009/2010
55
6. La risoluzione. Essa è espressa dalla più piccola variazione dell’ingresso in
grado di determinare variazioni apprezzabili dell’uscita. In alternativa
definisce soglia di sensibilità la più piccola variazione dell’ingresso in
corrispondenza della quale l’uscita è apprezzabilmente diversa dallo zero.
Spesso la risoluzione è data in percentuale del fondo scala.
7. La riproducibilità. è la capacità di uno strumento di fornire la stessa uscita per
uguali valori dell’ingresso, anche se applicati in tempi diversi. La
riproducibilità non implica la precisione.
8. L’isteresi. Essa ha origine dai fenomeni di attrito interno o d’isteresi
magnetica degli elementi che compongono lo strumento di misura e
apprezzabile in presenza di segnali anche lentamente variabili. Come mostrato
in figura 4.3, essa determina valori diversi dell’uscita a seconda che l’ingresso
sia raggiunto per valori crescenti (o) o decrescenti (*). L’isteresi può essere
specificata in termini d’ingresso o di uscita ed è data generalmente, come
percentuale del fondo scala
Figura 4.3 Curva di calibrazione di uno strumento con isteresi, ottenuto
variando l’ingresso per valori crescenti (o) o decrescenti (*).
56
Membrana semipermeabile
con E (GOD) immobilizzato
Elettrodo di
riferimento Pt
Elettrodo Ag / AgCl
HCl dil.
SENSORE POTENZIOMETRICO
Potenziometro
Bioingegneriaa.a. 2009/2010
CARATTERISTICHE DEI BIOSENSORI(sensore del glucosio)
• risposta veloce (1÷5 min)
• accuratezza (< 10 mg/dl)
• sensibilità (< 2 mg/dl)
• intervallo (20÷600 mg/dl)
• stabilità (< 5%)
Bioingegneriaa.a. 2009/2010
57
050 100 200150
10
15
5
20
mg/dl
mA
250
Curva di calibrazione
Z = a Y + b
Bioingegneriaa.a. 2009/2010
050 100 200150
10
15
5
20
mg/dl
mA
250
Deriva della curva di calibrazione
Bioingegneriaa.a. 2009/2010
Z = a Y + b
58
Valore medio di più misure diretteè la media aritmetica delle singole misure
y1 + y2 + … + yny =
nMedia aritmetica :
Deviazione Standard : √Σi
n=1 (y – yi)
2
n - 1σ =
Possiamo esprimere la nostra serie di misure con : y � σ
Bioingegneriaa.a. 2009/2010
La deviazione Standard σfornisce l’informazione di come le misure
sono distribuite intorno alla media
68 % delle misure sono comprese tra : y � 1σ
95 % delle misure sono comprese tra : y � 2σ
99,7% delle misure sono comprese tra : y � 3σ
Esempio: se esprimiamo una serie di misure con y � σ = 100 � 5vuol dire che la probabilità è così distribuita:
fra 95 105 sono comprese il 68 % delle misure
fra 90 110 sono comprese il 95 % delle misure
fra 85 115 sono comprese il 99,7% delle misureBioingegneria
a.a. 2009/2010
59
5 - SICUREZZA E RISCHIO NELL’USO DELLE APPARECCHIATURE
BIOMEDICHE
INTRODUZIONE
Nelle strutture ospedaliere, un requisito essenziale è la sicurezza di
esercizio, caratteristica globale che è costituita da molti aspetti per i quali il
contributo più grande è proprio fornito dagli impianti ed apparecchiature elettriche
in generale.
Infatti, l'utilizzazione dell'energia elettrica nelle apparecchiature
elettromedicali comporta indubbiamente dei rischi, che vanno accuratamente
bilanciati rispetto ai benefici che l'uso delle apparecchiature stesse comporta.
Tali rischi riguardano:
- la sicurezza elettrica dei pazienti e degli operatori;
- la sicurezza nella distribuzione dell'energia elettrica (disturbi, interruzioni,
irregolarità di erogazione);
- la compatibilità elettromagnetica, causata dall'interferenza tra più
apparecchiature operanti nello stesso ambiente o in ambienti limitrofi.
Nel seguito ci limiteremo a discutere nelle linee essenziali il problema della
sicurezza elettrica delle apparecchiature elettromedicali.
Ricordiamo che per sicurezza delle apparecchiature intendiamo diversi
aspetti interconnessi e cioè:
- la sicurezza intrinseca del dispositivo. E' connessa alla progettazione,
costruzione, trasporto, installazione, manutenzione dell'apparecchiatura.
Particolarmente rilevante per un uso sicuro delle apparecchiature è la
realizzazione di una manutenzione periodica attenta anche ai problemi della
sicurezza, poiché non sempre i guasti che compromettono la sicurezza delle
apparecchiature ne alterano anche la funzionalità in maniera evidente;
- la sicurezza degli impianti ai quali l'apparecchiatura è connessa o da cui dipende
per il suo funzionamento (impianti elettrico, idraulico, di riscaldamento e/o
condizionamento, di distribuzione gas, fognario). E' evidente, ad esempio, che
60
un guasto all'impianto di condizionamento di un locale può far salire la
temperatura di esercizio di un'apparecchiatura oltre i limiti di sicurezza
potendone compromettere il corretto funzionamento;
- la sicurezza riguardante i campi elettromagnetici in cui un'apparecchiatura si
trova inevitabilmente a operare, per effetto delle contiguità di altre
apparecchiature, o addirittura di altre sorgenti di emissione. Ad esempio,
un'apparecchiatura ad ultrasuoni può essere disturbata dalla vicinanza di stazioni
radio, oppure un sistema di acquisizione di segnali biologici può essere soggetto
a disturbi prodotti dall'accoppiamento indesiderato con campi magnetici presenti
nell'ambiente (problemi della compatibilità elettromagnetica);
- la sicurezza nell'uso, che quindi dipende dalla preparazione e professionalità
dell'operatore.
- la sicurezza derivante dal comportamento del paziente, che non sempre accetta
di buon grado i vari trattamenti o produce, con la sua indisciplina, guasti o
inconvenienti.
5.1 - IL RISCHIO IN AMBIENTE OSPEDALIERO
Lo sviluppo tecnologico degli ultimi decenni ha profondamente modificato
il tipo di prestazioni erogate nei diversi ambiti della medicina trasformando
l’ospedale da luogo di semplice ricovero in struttura altamente specializzata dove
l’introduzione di nuove e sofisticate metodiche medico-chirurgiche da un lato ha
considerevolmente innalzato il livello nelle attività diagnostiche e curative,
dall’altro ha però moltiplicato le fonti di rischio.
Le sorgenti di rischio ospedaliero possono essere distinte in due grandi
categorie: quelle strettamente ambientali (agenti chimici, fisici, elettricità) e altre
legate alla presenza dell’uomo (patologie infettive). L’ampia eterogeneità delle
prestazioni e delle condizioni di lavoro all’interno di una struttura ospedaliera fa si
che queste fonti di rischio assumano una differente gravità a seconda dell’area
funzionale interessata. Ad esempio i fattori di rischio chimico/fisico (gas
anestetici) sono specifici per il personale di sala operatoria, altri invece
61
(detergenti, sostanze farmacologiche) esplicano i loro effetti dannosi sul personale
di assistenza; le apparecchiature che emettono radiazioni ionizzanti risultano
potenzialmente pericolose anche per il personale addetto a tali servizi oltre che per
i pazienti sottoposti ai trattamenti.
Assicurare il benessere e la sicurezza a pazienti e personale che opera
all’interno dell’ospedale è quindi un compito estremamente articolato e
complesso. Esso per altro può essere ricondotto a due aspetti principali, per i quali
attuare le opportune strategie di controllo:
il benessere climatico;
la sicurezza ambientale.
Dal punto di vista igienistico per benessere climatico si intende quello stato
di benessere psico-fisico dell’individuo strettamente correlato alle condizioni
ambientali in cui vive e opera. Tale condizione è determinata da numerosi fattori
che intervengono contemporaneamente: temperatura, umidità, ventilazione,
illuminazione, rumorosità, che insieme costituiscono il cosiddetto “microclima”.
Per sicurezza ambientale invece si intende il controllo igienico-sanitario di
tutti i fattori microbici (infezioni) e non-microbici (inquinanti chimici, radiazioni,
fattori meccanici, elettricità, etc.) che possono compromettere direttamente o
indirettamente la salubrità dell’ambiente, la sicurezza del personale e dei pazienti.
5.2 - DEFINIZIONE DI SICUREZZA
E’ nell’etimologia stessa della parola “sicurezza” che troviamo il significato
e insieme la definizione che si adatta perfettamente al nostro contesto, quello
legato alle tecnologie. Sicurezza deriva infatti dal termine latino “securus” o
meglio “sine cura” che si traduce semplicemente “senza paura”. Pertanto
possiamo dire che una qualsiasi installazione tecnica, comprese le apparecchiature
biomediche, è sicura quando ci si può avvicinare ad essa “senza paura” alcuna
(sottintendendo: di subire conseguenze dannose per la propria integrità fisica). La
62
sicurezza dunque, nella sua accezione più comune, è sinonimo di mancanza di
pericoli immediati per l’uomo.
Tutto ciò viene implementato attraverso una richiesta di disponibilità e di
corretto funzionamento del dispositivo stesso e questa condizione viene riassunta
nel termine “affidabilità”.
Sicurezza e affidabilità sono concetti relativi, nel senso che non si può
parlare di una sicurezza assoluta: essa è sempre auspicata, ma mai raggiunta.
Esiste un preciso legame tra il grado di sicurezza ottenibile ed il costo
relativo: un aumento del grado di sicurezza oltre una certa soglia è sempre
accompagnato da un incremento di tipo esponenziale dei costi da sostenere, come
mostrato nel grafico seguente.
figura 5.1: Andamento gradi di sicurezza – investimenti.
Al di là delle difficoltà terminologiche rimane comunque il fatto che la
sicurezza è una condizione limite cui è possibile avvicinarsi per approssimazioni
successive e deve essere sempre noto agli addetti quanto indicato nella edizione
1973 della norma CEI 64-4:
“Nessuna norma, per quanto accuratamente studiata, può garantire in
modo assoluto l’immunità delle persone o delle cose dai pericoli dell’energia
elettrica. L’applicazione delle disposizioni contenute nelle seguenti norme può
diminuire le occasioni di pericolo, ma non evitare che circostanze accidentali
63
possano determinare situazioni pericolose per le persone o per le cose”
Vediamo ora come può essere raggiunto un certo grado di sicurezza:
con la costruzione a regola d’arte del dispositivo (tecnica della sicurezza
diretta);
con provvedimenti supplementari (tecnica della sicurezza indiretta);
qualora i provvedimenti adottati non fossero applicabili, attraverso
opportune disposizioni in fase di installazione e di utilizzo (tecnica di
sicurezza indicativa).
Le prime due sono da applicarsi sempre con priorità rispetto alla tecnica di
sicurezza indicativa, in quanto la loro efficacia è sicuramente maggiore e
pregiudicano in maniera minore la funzionalità e l’operatività del dispositivo
tecnico.
5.3 - DEFINIZIONE DI INCIDENTE
L’incidente rappresenta la conclusione di una catena causale e pertanto sono
sempre più di uno i motivi individuabili. Questi possono essere principalmente:
motivi legati alle persone, cioè risultato di iniziative personali non corrette e
in momenti inopportuni;
motivi legati a schemi organizzativi, legati a procedure di routine e di
frequente applicazione, come nel caso della maggior parte degli strumenti
settici, dalla sterilizzazione alla loro riutilizzazione;
motivi tecnici dovuti ad un malfunzionamento di dispositivi;
motivi esterni dovuti alla contaminazione di aria o acqua.
Ogni incidente è comunque riconducibile a comportamenti non corretti
dell’uomo in quanto è lui stesso a rappresentare l’ultimo anello della catena
causale. Per comprendere il significato della catena causale pensiamo ad una serie
di pezzi del domino in piedi uno dietro l’altro: se cade il primo, la sua caduta
trascina in successione tutti gli altri e l’incidente è inevitabile. Se però si riesce ad
estrarre uno dei pezzi l’incidente può essere evitato o perlomeno se ne possono
ridurre le conseguenze.
64
Vediamolo con un esempio.
In sala operatoria si opera un paziente senza che prima sia stata svuotata la
sua vescica (primo anello della catena causale). Il paziente viene posizionato sul
tavolo senza introdurre un panno di isolamento tra le sue gambe (secondo anello
della catena causale). L’elettrodo neutro dell’elettrobisturi viene posizionato sul
femore destro senza verificare che il contatto tra elettrodo e cute sia
sufficientemente ampio (terzo anello) e soprattutto senza assicurarsi che
l’elettrodo neutro non possa in alcun caso venire in contatto con altre parti del
corpo (quarto anello). Alla fine dell’intervento viene constatata una grave ustione
sul femore sinistro causata dall’elettrobisturi (incidente).
figura 5.2 Definizione di incidente.
Cosa è successo in questa catena causale? Uno svuotamento involontario
della vescica ha creato un ambiente caratterizzato da una buona conducibilità
elettrica, la quale non è stata interrotta con un panno isolante e ciò ha permesso il
65
contatto accidentale tra elettrodo neutro e femore sinistro. Per l’insufficiente
contatto tra elettrodo neutro e femore destro, parte della corrente elettrica generata
dall’elettrobisturi si è chiusa a terra attraverso il contatto accidentale dell’elettrodo
con il femore sinistro. Per le limitate dimensioni di tale contatto, la densità di
corrente è stata così alta da produrre l’ustione.
66
5.4 - Sicurezza in locali ad uso medico
L’applicazione del concetto di sicurezza in campo sanitario riveste una
peculiarità non riscontrabile in altri ambiti di lavoro. Infatti mentre generalmente
la sicurezza deve essere riferita ad una categoria omogenea di persone, nel caso
delle strutture ospedaliere si riscontra una molteplicità di categorie cui deve essere
riferita la sicurezza, ciascuna con attività ed esigenze differenti e cioè:
pazienti;
personale addetto alle strutture ospedaliere (personale sanitario e non sanitario);
pubblico (visitatori).
Un secondo fattore è dato dalla eterogeneità delle componenti tecnologiche
di cui molte strutture sanitarie sono dotate: esse vanno dagli impianti erogatori
delle tradizionali forme di energia (impianti termici, idrosanitari, elettrici, di gas
medicali), ai sistemi di comunicazione e trasporto (impianti telefonici e
telecomunicazioni, elevatori, posta pneumatica), alle strutture di laboratorio, alle
tecnologie biomediche, ai sistemi di trattamento dei reflui, agli impianti di
controllo ambientale (antincendio, antintrusione). Un terzo aspetto è dato
dall’articolazione delle disposizioni normative a supporto di chi deve assumersi la
responsabilità delle strutture tecnologiche indicate, limitate ad un settore
specifico, ad un impianto o ad una macchina particolare, mentre il problema di
fondo è quello di garantire standard di sicurezza ambientali o di sistema, vale a
dire soluzioni complessive al problema sicurezza.
L’organizzazione di un ospedale non prevede esplicitamente un ufficio cui
riferire tutte le problematiche della sicurezza, ma si possono individuare quattro
uffici che possono condividere tale prerogativa:
Direzione Sanitaria (per le implicazioni igienistiche e sanitarie della
sicurezza);
Servizio di Fisica sanitaria (per le problematiche relative all’impiego delle
radiazioni ionizzanti e non-ionizzanti);
Servizio Tecnico (per la gestione delle strutture civili e tecnologiche
dell’ospedale);
67
Servizio di Ingegneria Clinica (per le problematiche relative all’impiego di
tecnologie biomediche).
La gestione della sicurezza è dunque la conseguenza di una corretta politica
manutentiva che garantisca costantemente le migliori prestazioni da parte degli
impianti e delle attrezzature esistenti e che richiede:
una collaborazione interdisciplinare e costante tra le varie parti;
la definizione di programmi di intervento impostati su alcune priorità;
un approccio sistematico e non parziale ai problemi della sicurezza
considerando nel suo insieme l’interazione uomo/macchina.
Tornando alle tre categorie di persone rispetto alle quali affrontare il
problema della sicurezza, il paziente rimane sempre il soggetto più a rischio
rispetto ad una persona sana, in quanto la sua condizione può essere tale per cui
egli non è conscio (anche a causa della stessa terapia medica a cui è sottoposto) di
un eventuale pericolo che sta per correre e può dunque non essere in grado di
proteggersi autonomamente per essere fortemente desensibilizzato rispetto a
fattori esterni. Addirittura la sua stessa vita può dipendere dal funzionamento di
un dispositivo tecnico nel qual caso l’affidabilità del dispositivo e la relativa
installazione diventano un fattore discriminante di sicurezza. Una efficacie
prevenzione degli incidenti può essere impostata sulla seguente considerazione:
riconoscere le situazioni potenzialmente pericolose. Riconoscerle è la prima
condizione per poterle eliminare. Con riferimento specifico all’utilizzo delle
apparecchiature elettromedicali ecco le situazioni pericolose più ricorrenti:
incidenti provocati da un’installazione elettrica non in regola; soprattutto in
ambienti non costruiti di recente si possono incontrare installazioni
elettriche con linee di tensione non a norma, o fusibili mal dimensionati,
prese e cavi difettosi, spine e prese non corrispondenti alle normative;
incidenti provocati da gravi inadempienze, come riparazioni o manutenzioni
eseguiti da personale non qualificato;
incidenti dovuti ad incendi o esplosioni; si possono verificare
frequentemente durante l’impiego di gas anestetici infiammabili, soluzioni
solventi e in presenza di gas corporei. Dove tali fattori di rischio non sono
68
eliminabili come le sale operatorie, interruttori non protetti, scintille
prodotte da cariche elettrostatiche, dagli elettrobisturi o dai defibrillatori,
possono causare danni anche molto seri a pazienti e operatori;
incidenti dovuti ad installazioni approssimative delle apparecchiature
(apparecchi non stabilizzati, collocati su supporti pensili);
incidenti dovuti a sovradosaggi di energia in qualsiasi forma; per esempio la
potenza di uscita di un raggio laser, il flusso di un sistema infusionale, la
corrente in alta frequenza di un elettrobisturi;
incidenti causati da insufficiente preparazione professionale.
Un’insufficiente preparazione ed un aggiornamento non costante sull’uso di
determinate tecnologie o apparecchiature, può rappresentare uno dei rischi
più seri per la sicurezza. La conoscenza approssimativa di una
apparecchiatura si traduce spesso in un uso non corretto della stessa con
possibilità di provocare incidenti anche gravi o anche diagnosi e scelte
terapeutiche non adeguate.
Uno studio svolto negli Stati Uniti sull’incidenza dei problemi connessi
all’uso di apparecchiature elettromedicali ha messo in evidenza che circa il 15%
delle cause di guasto che hanno pregiudicato la sicurezza di sistemi
elettromedicali era dipesa da un errore dell’operatore sanitario.
5.5 - INCIDENTI LEGATI ALL’IMPIEGO DI APPARECCHIATURE
BIOMEDICHE
I maggiori pericoli introdotti dagli apparecchi utilizzati nella pratica medica sono
dovuti a:
energie o sostanze erogate durante il normale funzionamento o in caso di
primo guasto in seguito ad errori umani o cattivo utilizzo degli stessi;
cattivo funzionamento mentre sostengono le funzioni vitali del paziente.
In maniera più dettagliata possiamo individuare le seguenti cause di pericolo:
la corrente elettrica che attraversa il corpo umano;
il funzionamento errato dell’apparecchio da cui consegue una scorretta
somministrazione di sostanze;
le forze meccaniche in seguito a movimento per instabilità dell’apparecchio;
69
le interferenze a bassa e alta frequenza che producono errori nelle misure;
le alte temperature ed incendio;
pericoli chimici;
guasti dei componenti e interruzioni del sistema di alimentazione.
La cause più pericolose rimangono tuttavia gli errori umani perché
imprevedibili e incontrollabili. Essi comportano diverse cause di rischio dovute
principalmente a:
utilizzo errato dell’apparecchio;
annullamento di un allarme senza eliminazione dell’inconveniente;
malfunzionamento non rilevato di parti dell’apparecchio che può essere di
danno al paziente o portare a diagnosi errate;
scambio delle connessioni nei sistemi di sostentamento di funzioni vitali,
Analizzando gli incidenti dovuti a rischio elettrico si riscontrano le seguenti
percentuali di cause che li hanno prodotti:
_________________________________________________________________
CAUSE DEGLI INCIDENTI PERCENTUALE _________________________________________________________________
UTILIZZO NON APPROPRIATO 64
INSTALLAZIONE APPROSSIMATIVA 16
INSUFFICIENTE MANUTENZIONE 10
DIFETTO DI COSTRUZIONE 8
CAUSE NON DETERMINABILI 2
_________________________________________________________________
Tabella 4.1: Cause degli incidenti dovuti a rischio elettrico.
Come si nota dall’analisi della tabella sopra riportata, solamente il 2% degli
incidenti dovuti al rischio elettrico sono da attribuirsi a cause non determinabili.
cioè sono incidenti veri
70
5.6 - CLASSIFICAZIONE DELLE APPARECCHIATURE BIOMEDICHE
SECONDO I RISCHI
Le apparecchiature elettromedicali vengono classificate secondo il rischio
legato al loro utilizzo in tre classi: alto, medio, basso. Sono considerati dispositivi
ad alto rischio quelli che sono di sostegno alla vita e che in caso di fallimento,
abuso o non funzionamento è probabile che causino danni sia al paziente che al
personale. I dispositivi a medio rischio sono quelli che in caso di fallimento,
abuso o non funzionamento, non causano danni diretti al personale circostante, ma
possono causare danni al paziente sotto cura. In questa categoria rientrano la
maggior parte degli strumenti diagnostici. Quelli a basso rischio infine, sempre in
presenza di anomalie, è assai improbabile che comportino conseguenze serie per il
personale o per i pazienti.
DISPOSITIVI AD ALTO
RISCHIO
DISPOSITIVI A MEDIO
RISCHIO
DISPOSITIVI A BASSO
RISCHIO
DEPIBRILLATORI ANALIZZATORI DELLE
FUNZIONI POLMONARI
LETTO ELETTRICO
LASER CHIRURGICO ANALIZZATORI DEI GAS
DEL SANGUE
LAMPADA DA CHIRURGIA
PACE-MAKER ELETTROCARDIOGRAFO MICROSCOPIO DA
CHIRURGIA
PALLONCINO INTRA
AORTICO
ELETTROENCEFALOGRAF
O
SFIGMOMANOMETRO
SISTEMI DIAGNOSTICI
RADIOLOGICI E
NUCLEARI
ELETTROMIOGRAFO TAVOLO CHIRURGICO
UNITÀ DI ANESTESIA
UNITÀ DI EMODIALISI
LITOTRITORE
UNITÁ’ DI IMMAGINI AD
ULTRASUONI
TERAPIA AD ULTRASUONI
TERMOMETRO
ELETTRONICO
ELETTROBISTURI
VENTILATORI
POLMONARI
INCUBATRICI
NEONATALI
UNITÀ DI TRAZIONE
Tabella 4.2: Elenco dispositivi a rischio
71
5.7 - SICUREZZA ELETRICA IN AMBIENTE MEDICO E
PREVENZIONE DEGLI INCIDENTI
La corretta gestione dell’ingente patrimonio tecnologico presente nelle
strutture sanitarie, in termini di efficienza, efficacia e sicurezza, rappresenta
un’esigenza imprescindibile alla luce dei criteri su cui si basa la medicina
moderna che vede la quasi totalità delle azioni di tipo diagnostico, terapeutico e
riabilitativo svolte all’interno di un moderno ospedale ricorrere ad un largo
impiego di apparecchiature e tecnologie. La prevenzione di situazioni
potenzialmente pericolose può avvenire solo attraverso il monitoraggio continuo
delle stesse situazioni e attraverso l’aggiornamento continuo del personale
operante in situazioni potenzialmente pericolose. E’ inoltre importante predisporre
una costante documentazione dei provvedimenti adottati per evitare situazioni
pericolose; è necessaria non solo per la tutela sul piano delle responsabilità
personali degli operatori, ma anche per poter effettuare un effettivo controllo
sull’esecuzione dei provvedimenti.
In un ambiente elettricamente così difficile come quello medico il
raggiungimento di elevati livelli di sicurezza comporta l’impiego di competenze e
mezzi rilevanti, grande prudenza e grande diligenza da parte di tutti gli operatori
medici e paramedici.
Il personale di assistenza deve attenersi a precise norme di sicurezza e
conoscere perfettamente i pericoli ed i rischi a cui si può esporre o esporre i
pazienti utilizzando le apparecchiature elettromedicali.
Si deve in particolare:
considerare il paziente molto vulnerabile alle correnti elettriche e ricordare
che un apparecchio elettrico innocuo per un soggetto normale può risultare
fatale se entra in contatto con il paziente;
evitare di entrare in contatto con masse metalliche o apparecchi elettrici
mentre si tocca il paziente;
indossare guanti di gomma per toccare, aggiustare i terminali degli elettrodi
intracardiaci, nelle giunzioni intermedie, nei morsetti di ingresso
dell’apparecchio;
72
non introdurre nell’area del paziente apparecchi elettrici non elettromedicali
(piccoli elettrodomestici, apparecchi per la pulizia);
seguire le indicazioni e le misure di sicurezza indicate nei manuali di
utilizzo delle apparecchiature. Le norme CEI prevedono che ogni
apparecchio sia corredato da un manuale d’uso in lingua italiana;
non eseguire collegamenti a terra volanti, su infissi metallici, termosifoni
etc.;
segnalare qualsiasi alterazione nel funzionamento degli apparecchi, come
piccoli formicolii toccando le parti metalliche degli stessi, i danneggiamenti
di cavi, prese, spine etc.;
lasciare una ventilazione alle apparecchiature;
non esporre le apparecchiature all’irraggiamento solare diretto.
Le situazioni a rischio imputabili direttamente ad un uso improprio ed
incompetente delle apparecchiature possono così riassumersi:
estrazione di spine da prese per trazione sul cavo;
rovesciamento di liquidi o caduta di oggetti metallici all’interno
dell’apparecchiatura;
collegamento del conduttore di protezione a condutture dell’acqua;
uso di adattatori, prolunghe, spine multiple senza la messa a terra;
inserimento forzato di spine nella presa sbagliata;
uso dell’apparecchiatura senza preventiva lettura del manuale d’utilizzo;
uso simultaneo di apparecchiature elettriche e materiale infiammabile;
manipolazione di connettori di cateteri ed elettrodi endocavitari senza
particolari precauzioni;
attivazione di elettrobisturi o defibrillatori prima di stabilire un corretto
contatto con il corpo del paziente;
scarsa pulizia delle piastre degli elettrobisturi o degli elettrodi dei
defibrillatori.
Con la legge n. 626 del settembre 1994 lo Stato italiano si è dotato di un
primo, seppur non ancora completamente applicato, strumento legislativo in
materia di sicurezza dei lavoratori in ogni ambiente di lavoro che ha recepito
alcune direttive europee volte a promuovere in generale un miglioramento delle
condizioni di sicurezza e salute sui luoghi di lavoro (89/931/CEE), e che in
73
particolare regolamentano i requisiti minimi degli ambienti di lavoro
(89/654/CEE), l’esposizione ad agenti cancerogeni (90/394/CEE) e biologici
(90/679/CEE), la movimentazione ed il sollevamento di carichi pesanti
(90/269/CEE), i dispositivi di protezione individuali (89/656/CEE), l’utilizzo di
videoterminali (90/270/CEE) e delle attrezzature di lavoro (89/65/CEE) dove per
“attrezzature” si intende qualsiasi macchina, apparecchio, utensile o impianto
destinato ad essere usato durante il lavoro. Gli ospedali sono doppiamente
interessati al DL. 626/94 in quanto nei locali a uso medico, oltre alla tutela dei
lavoratori si aggiunge la necessità di garantire la sicurezza dei pazienti. Il DL.
626/94 estende, giustamente, il concetto di attrezzatura a tutte le apparecchiature
ed impianti utilizzati dai lavoratori nella “azienda ospedale”.
La sua più corretta applicazione deve partire dall’individuazione delle fonti
di rischio, nel nostro caso la concentrazione di apparecchiature elettriche per le
quali va programmata la gestione e la manutenzione con l’obiettivo primario della
sicurezza globale e della prevenzione dai rischi elettrici legati all’utilizzo di tali
apparecchiature. La sicurezza dipende da un loro adeguato utilizzo, dunque dalla
disponibilità di un’adeguata documentazione di accompagnamento (redatta in una
lingua comprensibile per l’operatore), dalla preparazione degli operatori che
diviene un vero e proprio obbligo, da un efficace programma di manutenzione,
dalla sicurezza dell’impianto in cui le apparecchiature sono inserite.
Oggi la sicurezza viene considerata sempre più un obiettivo primario, infatti
il recente decreto legislativo n.81 del 9.4.2008 riunifica tutte le normative in
materia di igiene e sicurezza sul lavoro determinando i requisiti minimi per la
protezione dei lavoratori contro i rischi per la salute e la sicurezza nell’ambient di
lavoro.
74
5.8 - CAUSE DEGLI SHOCK DA CORRENTE ELETTRICA
La potenziale pericolosità di ogni apparecchiatura alimentata attraverso la
tensione di rete risiede nelle modalità con cui si realizza la rete di distribuzione
dell’energia elettrica. Questa distribuzione avviene attraverso una rete trifase ad
alta tensione e raggiunge l’utilizzatore passando attraverso una serie di cabine di
riduzione che abbassano la tensione di linea a 380 Volt. (Fig. 5.1)
RETE DI DISTRIBUZIONE
DELL’ENERGIA ELETTRICA
Linea di Alta
Tensione (250 KV)
Linea di Media
Tensione (15 KV)
Linea di Bassa
Tensione (380 V)
Trasformatore
Trifase
Trasformatore
Trifase
Linea di Alta Tensione Trifase: 250 KVolt
Linea di Media Tensione Trifase: 15 KVolt
Linea di Bassa Tensione Trifase: 380 Volt
Linea di Bassa Tensione Monofase: 220 Volt
1
2
3n
Bioingegneriaa.a. 2009/2010
Figura 5.1
La linea trifase a 380 Volt si utilizza per l’alimentazione industriale, mentre
la maggior parte delle utenze viene alimentata con la rete monofase a 220 Volt
che si ottiene prelevando la tensione tra una fase e il centro stella del
trasformatore di bassa tensione (neutro). Il “neutro” viene di norma collegato a
terra a livello del trasformatore di bassa tensione. All’utilizzatore vengono così
due fili: quello collegato alla fase e quello collegato al neutro in pratica al
potenziale di terra.
Se ora una persona tocca una fase, il circuito elettrico viene chiuso
75
attraverso il contatto con una qualunque superficie posta a terra (tipicamente il
pavimento) con una conseguente circolazione di corrente che dipende
dall’impedenza totale del circuito (Fig. 5.2).
2
1
3
380 v 220 v
neutro
fase
terra
Cause degli Shock da corrente elettrica
Bioingegneriaa.a. 2009/2010
Figura 5.2
Questa situazione può essere evitata realizzando una rete di distribuzione
munita di trasformatori d’isolamento. Con tale accorgimento infatti, se una
persona in contatto con una superficie a terra tocca un filo di alimentazione, il
circuito elettrico non viene chiuso e pertanto non vi sarà circolazione di corrente.
Ciò richiede però un isolamento perfetto tra il circuito secondario del
trasformatore e la terra.
76
6 - EFFETTI DELLA CORRENTE ELETTRICA SUL CORPO UMANO.
I pericoli alla sicurezza del paziente sottoposto a interventi con l'uso di
apparecchiature elettromedicali deriva dalla corrente elettrica che può
attraversarne il corpo. Infatti, l'organismo umano si fonda su complessi equilibri
elettrici, e le risposte dei tessuti muscolari e nervosi dipendono dalla corrente
introdotta attraverso la membrana delle cellule. In particolare, la presenza di
un’elevata densità di corrente in corrispondenza del cuore può alterare il ritmo
cardiaco in maniera tale da produrre la cosiddetta fibrillazione cardiaca, con
conseguente incapacità del cuore a pompare il sangue nel circuito in maniera
coordinata. Ne può derivare in breve tempo la morte del paziente, se il contatto
non viene interrotto e non vengono prese adeguate misure.
In complesso, le conseguenze del passaggio di corrente elettrica all'interno
del corpo possono produrre stimolazione dei tessuti eccitabili (membrane
cellulari), fenomeni di riscaldamento più o meno rilevanti, bruciature di tipo
elettrochimico.
L'entità della corrente che attraversa il soggetto dipende da come esso si
trova inserito nel circuito elettrico, e dall'impedenza offerta dal soggetto e dal
circuito stesso. Gli effetti sul paziente dipendono, invece, non solo dall'intensità
della corrente, ma anche dalla sua frequenza, dal sesso, dal peso e dalle condizioni
del soggetto, dai punti di entrata e uscita delle correnti e dal loro percorso
all'interno del corpo (in particolare se è attraversato il cuore), dalle modalità di
effettuazione del contatto, dalla durata e dalle relazioni temporali con il ciclo
cardiaco.
Di conseguenza, per approfondire tali aspetti, è necessario esaminare quali
siano le interazioni della corrente elettrica con il corpo umano.
6.1 - EFFETTI FISIOLOGICI DELLA CORRENTE
L'organismo umano è formato da acqua (in percentuale di circa 2/3 del
peso corporeo dell'individuo) nella quale sono sospese micelle, molecole e ioni.
Dal punto di vista elettrico, quindi, il corpo umano è un discreto conduttore di
77
corrente in quanto in esso sono presenti molti elettroliti.
Il confine tra il corpo umano e l'ambiente esterno è costituito dalla pelle,
nome sotto il quale in realtà vengono compresi più strati, suddivisi in epiderma,
che è il complesso degli strati superficiali, e derma, comprendente gli strati
sottostanti. Il primo strato dell'epidermide è costituito dallo strato corneo che, in
assenza di liquidi apportati dall'esterno o di secrezioni prodotte dall'interno
(sudore o altro), è un buon isolante elettrico. Per un corpo umano asciutto la
resistenza elettrica, in corrente continua, ad esempio tra una mano e l'altra, può
raggiungere anche 1 M. Naturalmente le condizioni di pelle perfettamente
asciutta sono rare in quanto, per effetto delle variabilissime condizioni dovute
all'equilibrio tra liquidi uscenti (sudorazioni ed altro) e liquidi entranti (se non
altro l'acqua presente nell'aria per effetto dell'umidità relativa), sulla superficie
cornea è sempre presente uno strato di liquido salino che abbassa notevolmente la
resistenza elettrica superficiale. Pertanto questa può assumere, in dipendenza delle
diverse condizioni, valori compresi da 1 e 500 k, con un valore tipico di 10 k.
Poiché, come ricordato, il sangue è un buon conduttore di corrente e quindi
presenta bassa resistenza ohmica, ogniqualvolta viene abbattuta la barriera
costituita dalla cute, la resistenza elettrica si abbassa drasticamente sino a qualche
centinaio di ohm e il corpo umano diviene particolarmente vulnerabile da correnti
elettriche (sia continue che alternate) che possono essere prodotte quindi anche da
piccole differenze di potenziale. Ciò accade in presenza di una ferita aperta o in
via di cicatrizzazione, e ancora quando per qualsiasi motivo (terapeutico o
diagnostico) vengono introdotte sonde attraverso la pelle (cateteri, trasduttori di
pressione o temperatura, ecc.)
Per questo motivo le sale operatorie occupano il primo posto nella
graduatoria della pericolosità dal punto di vista del rischio elettrico. Al secondo
posto sono i luoghi destinati alla terapia intensiva ove, pur essendo le ferite
chiuse (ma ancora non perfettamente), si utilizzano trasduttori e/o sonde per il
monitoraggio.
Infine i luoghi di degenza, ove il malato si trova dal punto di vista
chirurgico con ferite in via di cicatrizzazione e senza alcuna sonda di
78
monitoraggio di tipo enterale, presentano requisiti meno stringenti dal punto di
vista della sicurezza elettrica.
Discuteremo gli effetti della corrente elettrica sul corpo umano in
dipendenza soprattutto dal valore efficace della intensità di corrente alternata,
comunemente usata nei luoghi di cura. Anche la corrente continua può essere
pericolosa, ma risulta meno critica poiché di norma non é utilizzata nei locali a
uso medico se non in casi eccezionali, e per un tempo assai limitato. Ricordiamo
che, trattandosi di corrente alternata, è più corretto parlare d’impedenza anziché
di resistenza e tutti i valori di resistenza sopra riportati sono in realtà impedenze
alla frequenza di 50 Hz.
Nella Tabella 6.1 vengono riportati valori tipici di corrente elettrica insieme
agli effetti che essi producono sul corpo umano.
I valori riportati nella Tabella 6.1 sono stati ottenuti facendo passare la
corrente per la durata da 1 a 3 secondi, in soggetti sani, per mezzo di due elettrodi
afferrati dal soggetto con le mani.
I dati della tabella hanno ovviamente valore orientativo in quanto condotti
su un campione ristretto della popolazione e, a rigore, valgono solamente per
quelle determinate condizioni sperimentali. Essi tuttavia sono utilissimi per
stabilire i dati di progetto degli impianti elettrici delle Sale Operatorie e dei locali
per terapia intensiva.
E' ancora da osservare che i dati sugli effetti della corrente elettrica vanno
intesi in senso statistico, indicando cioè "una probabilità di produzione di certi
effetti in corrispondenza al passaggio di una prefissata intensità di corrente".
La causa principale di ogni rischio elettrico, nella maggior parte delle
apparecchiature, sta nel fatto che la loro alimentazione avviene tramite la tensione
di rete. Affinché l’elettricità produca un effetto fisiologico rilevante, il corpo
umano deve diventare parte di un circuito elettrico chiuso: la corrente cioè deve
entrare da una parte del corpo e uscirne da un’altra. Se due punti del corpo entrano
in contatto con due punti a potenziale diverso e se si indica con V la differenza di
potenziale tra questi due punti, R la resistenza (impedenza) del corpo umano, la
79
corrente I che scorre è data dalla legge di Ohm:
I = V / R
E’ la quantità di questa corrente e non l’entità della tensione applicata a
fornire una stima significativa del livello di rischio. A parità di sorgente elettrica
l’intensità della corrente circolante nel corpo (definita come la quantità di cariche
elettriche che fluiscono attraverso un corpo conduttore nell’unità di tempo)
dipende prevalentemente dall’impedenza globale offerta dal soggetto (impedenza
globale = impedenza del corpo + impedenza delle interfacce tra le due aree di
contatto) o dall’impedenza del circuito con cui avviene il contatto tra soggetto e
sorgente. Nel caso questa sia prevalente (è il caso delle correnti di dispersione
capacitive) la corrente circolante nel soggetto è praticamente indipendente
dall’impedenza da esso offerta. Se questa ha valore molto basso, la corrente
circolante in base alla legge di Ohm sarà funzione inversa dell’impedenza offerta
dal soggetto.
Bruciature e danni fisici
Effetti fisiologici dell’elettricità a 50 Hz
Soglia Percezione
Contrazione Miocardica
Fibrillazione Ventricolare
Corrente di rilascio
Paralisi respiratoria
1 mA 100 mA 1 A10 mA 10 A 100 A20 mA 50 mA 70 mA
10-20 mA
1 mA
50 mA
70-400 mA 1- 5 A
oltre 10 A
1- 6 A
Bioingegneriaa.a. 2009/2010
Figura 6.1
80
Effetti della
Corrente elettrica
Valori
Tipici
Descrizione
Soglia di percezione 1 mA E’ la minima corrente che un soggetto può
percepire. L’intensità della corrente è sufficiente a
stimolare le terminazioni nervose della pelle, il
soggetto ha la percezione del passaggio della corrente
elettrica. Questo valore può variare notevolmente da
soggetto a soggetto e dipende da numerosi fattori
esterni. Il valore medio nell’uomo è di 1.1 mA, nella
donna di 0,7 mA. Si sono riscontrati valori minimi di
500 μA per soggetti con mani leggermente umide.
Soglia di rilascio
della presa
10-20 mA Aumentando l’intensità della corrente, nervi e
muscoli vengono stimolati e il soggetto è sottoposto a
ripetute e involontarie contrazioni che possono
provocare dolore e stanchezza muscolare. Oltre un
certo livello di corrente si ottiene una stimolazione
diretta dei nervi motori e dei muscoli a cui il
controllo centrale, volontario, non è in grado di
opporsi. In questa condizione il muscolo subisce una
contrazione ripetuta (contrazione tetanica) e in
funzione anche della frequenza degli stimoli si può
pervenire a una condizione di tetano fuso in cui il
fascio muscolare permane nella condizione di
contrazione completa. In quest’ultima condizione il
soggetto non è più in grado di rilasciare la presa.
Questa soglia definisce la massima corrente con la
quale il soggetto si può ritrarre volontariamente (in
inglese “let go current”). Il suo valore medio è di 16
mA nell’uomo e di 10.5 mA nella donna, quello
minimo riscontrato di 9.5 mA.
Paralisi respiratoria
Dolore, fatica
muscolare
50 mA Con correnti anche di poco più elevate della soglia
di rilascio si provocano contrazioni dei muscoli
respiratori o la paralisi dei centri nervosi che
sovrintendono alla funzione respiratoria. Se
l’erogazione di corrente non viene interrotta ciò può
provocare asfissia. Sono stati riscontrati (Dalziel
1979) arresti respiratori con correnti di 18-22 mA. In
caso di lunghe esposizioni le contrazioni involontarie
dei muscoli e le stimolazioni dei centri nervosi
possono provocare sensazioni di dolore e
affaticamento muscolare. Non esistono soglie per
questo tipo di effetti.
81
Effetti della
Corrente elettrica
Valori
Tipici
Descrizione
Fibrillazione
Ventricolare
70-400 mA
1-5 A
Una corrente di media entità, con valori compresi
da 70-400 mA fino a 1-5 A è in grado di produrre il
più pericoloso effetto dovuto alla corrente elettrica
sull’uomo, la fibrillazione dei ventricoli cardiaci. Il
muscolo cardiaco si contrae ritmicamente da 60 a 100
volte al minuto esercitando in questo modo la sua
funzione di pompa per il sangue da e verso i distretti
periferici. La contrazione del muscolo cardiaco è
prodotta da impulsi elettrici originati in un particolare
gruppo di fibre cardiache poste nella parte superiore
dell’atrio destro, il nodo seno-atriale. Da questo
particolare punto il segnale elettrico si propaga
attraverso particolari fibre di conduzione fino a
raggiungere le fibre muscolari dei ventricoli, la cui
contrazione ritmica spinge il sangue nel sistema
arterioso. Se ora a queste correnti fisiologiche si
sovrappone una corrente esterna di intensità anche
maggiore, questo meccanismo sincronizzato e in
equilibrio viene perturbato ed il cuore non è più in
grado di svolgere la sua funzione. L’alterazione della
normale sequenza di depolarizzazioni e
ripolarizzazioni del muscolo cardiaco ha come
conseguenza un irregolare controllo meccanico del
cuore e la diminuzione della potenza di pompaggio
che possono portare alla morte nel giro di pochi
minuti. La caratteristica più rilevante della
fibrillazione ventricolare e che la rende così
pericolosa è che essa continua anche quando la
corrente elettrica viene interrotta perché la
propagazione dell’eccitazione si autosostiene al
cessare della causa che l’ha prodotta. Per ripristinare
la normale attività del cuore occorre produrre un
impulso di corrente di elevata intensità in grado di
depolarizzare simultaneamente tutte le cellule
cardiache, interrompendo il circuito fibrillante. La
fibrillazione ventricolare viene innescata da quella
porzione di corrente circolante nel torace che passa
attraverso il cuore. E’ dunque fondamentale il
percorso della corrente. Le soglie d’insorgenza della
fibrillazione indicate (70-400 mA) sono relative a una
condizione di passaggio della corrente tra un braccio,
il torace e l’altro braccio. Se invece uno dei due punti
82
di entrata della corrente è localizzato direttamente sul
cuore come nel caso di pazienti con cateteri
intracardiaci, tutta la corrente circola in esso e la
soglia di fibrillazione in queste condizioni
(microshock) si abbassa di vari ordini di grandezza
(80-180 µA Rowley 1976, Grass 1978). Questa
corrente è pertanto inavvertibile dal paziente stesso
(perché non stimola le sue terminazioni nervose
libere o i nervi sensitivi) e da un altro soggetto in
contatto con esso, e proprio per questo risulta più
pericolosa. La normativa italiana CEI fissa come
limite di sicurezza per queste correnti un valore di 10
μA.
Contrazioni
Miocardiche
1-6 A Valori di corrente superiori a quelle che innescano
la fibrillazione, fanno sì che tutto il muscolo cardiaco
viene eccitato e si contrae massivamente. Si verifica
il blocco delle pulsazioni, ma se la corrente viene
interrotta il cuore riprende il suo normale ritmo.
Questi livelli d’intensità di corrente tuttavia non
provocano danni irreversibili al cuore.
Bruciature e altri
danni fisici
10 A
e oltre
Non si sa ancora molto sui danni prodotti dal
passaggio nel corpo umano di correnti superiori ai 10
A. Nei punti d’ingresso della corrente il
riscaldamento per effetto Joule della pelle, che è il
tessuto che presenta resistenza più elevata, è causa di
bruciature. Si è potuto riscontrare che il cervello e
tutti i tessuti nervosi perdono le proprietà di
eccitabilità se attraversati da correnti di elevata
intensità.
TABELLA 6.1: Effetti della corrente elettrica alternata a 50 Hz attraverso il
torace di un uomo (valori medi).
Dalla Tabella 6.1 si riconosce che correnti fino a qualche milliampere non
sono pericolose. Nella figura 6.1 sono invece riportati graficamente gli effetti
fisiologici dell’elettricità alla frequenza di 50 Hz.
Il valore della soglia di percezione varia da 0.5 mA con probabilità dello 0.5
% a 1.5 mA con probabilità del 99.8 %. Ciò significa che lo 0.5 % delle persone
ha una soglia di percezione inferiore a 0.5 mA, mentre il 99.8 % (cioè quasi tutti)
83
ha una soglia di percezione minore o uguale a 1.5 mA.
Forti correnti (dell'ordine dell'ampere) possono tuttavia non essere
pericolose, se il tempo di applicazione è di qualche centesimo di secondo, e quindi
trascurabile rispetto alla durata del ciclo cardiaco (0,8 s). Se invece la durata è
comparabile o maggiore di tale ciclo esse non producono più l'arresto del cuore
ma bloccano il respiro e pertanto può essere ancora efficace la respirazione
artificiale. Danni gravi si hanno invece a livello della pelle e delle articolazioni
perché ivi è elevata la resistenza elettrica e quindi anche grande è lo sviluppo di
calore che può dar luogo a ustioni. L'impedenza della cute decresce al crescere
della frequenza in modo non lineare e diverso a seconda dello strato
dell'epidermide o del derma che viene interessato. Come ordine di grandezza,
l'impedenza della cute decresce di un fattore 100 per frequenze che variano da 10
Hz a 10 kHz.
6.2 - MACROSHOCK E MICROSHOCK
Nel descrivere gli effetti che sono stati precedentemente illustrati abbiamo
già distinto fra le due condizioni tipiche di contatto con la tensione di rete. Una
prima configurazione è quella caratterizzata dal contatto mediante due punti
esterni (la cute) e tale da produrre il passaggio di una frazione della corrente
complessiva attraverso il cuore. Questa condizione viene definita macroshock
(Figura 6.2). Non è specifica dell’ambiente ospedaliero in quanto l’elettrocuzione
da macroshock può verificarsi in tutti quegli ambienti (casa, industria, laboratorio
artigiano), dove si utilizzano apparecchiature elettriche alimentate dalla tensione
di rete.
84
Tensionea. c.
Condizione di macroshock braccio-braccio
70-400 mA – 1-5 A
Bioingegneriaa.a. 2009/2010
Figura 6.2
Una situazione ben diversa è invece quella in cui uno dei due collegamenti
che chiudono il circuito elettrico è interno al corpo del soggetto, direttamente dal
cuore, come nel caso di un paziente collegato a un catetere intracardiaco. In questi
casi viene annullato l'effetto protettivo dell'isolamento elettrico della pelle e i
valori della corrente che producono la fibrillazione ventricolare sono più piccoli.
In questa condizione è tutta la corrente che raggiunge il cuore producendo una
stimolazione diretta del muscolo cardiaco. Questa condizione viene definita di
microshock (Figura 6.3). In queste condizioni, come già detto precedentemente, la
densità di corrente che interessa il muscolo cardiaco è notevolmente superiore e i
diversi valori di soglia vengono ad essere notevolmente abbassati. Il valore di
soglia della fibrillazione ventricolare può essere ad esempio di 80 mA in
condizione di macroshock e di 80A in condizione di microshock. Il rischio da
microshock richiede pertanto particolari cautele nella progettazione delle
apparecchiature elettromedicali perché, come già detto, viene provocato da
correnti praticamente inavvertibili sia dal paziente che dagli altri soggetti
eventualmente in contatto con esso e tali correnti vengono generate da apparecchi
85
e impianti elettrici che nella concezione generale di sicurezza e guasto risultano
perfettamente funzionanti.
Tensionea. c.
Condizione di microshock braccio-braccio> 80 μA
Catetere intracardiaco
Bioingegneriaa.a. 2009/2010
Figura 6.3
Nel caso di elettrodi, di pacemakers o di cateteri cardiaci la soglia di
corrente che può produrre fibrillazione ventricolare è dell'ordine della decina di
microampere. E' comunque difficile stabilire quale sia il limite minimo di corrente
al di sotto del quale certamente per tutti gli individui non si verifichi fibrillazione
ventricolare poiché esso dipende da molti fattori come peso, ferite, ischemia
cardiaca, anossia, ipossia causata da eventuali assunzioni di medicamenti, ecc..
E' stato osservato che correnti di valori tra 80 A e 180 A producono
fibrillazione ventricolare nell'uomo ma nei neonati si può avere fibrillazione anche
con soli 3 - 5 A.
Dal punto di vista dei calcoli per la progettazione di un impianto sicuro, e
quindi per tenere conto dei limiti di corrente pericolosa riportati nella precedente
tabella, il caso che viene preso in considerazione è quello di un paziente
86
elettricamente suscettibile e con cateteri cardiaci, la cui impedenza può essere
molto bassa: il valore di 500 è quello ormai comunemente adottato. Posto
quindi Z = 500 , ne deriva che affinché il paziente non sia attraversato da una
corrente superiore a 10 A è necessario che nelle sue immediate vicinanze non si
possa stabilire una differenza di potenziale superiore a 5 mV.
Questi due valori massimi, 10A e 5mV, sono i valori base, necessari per
ogni progettazione d’impianti o apparecchiature elettromedicali, che costituiscono
i limiti alla corrente di dispersione consentita per tutti gli apparati elettrici ed
elettronici.
6.3 - CONDIZIONI ELETTRICHE INTORNO AL PAZIENTE
Come già ricordato, tra gli elementi che contribuiscono a determinare
condizioni pericolose intorno al paziente vi sono:
- gli apparati elettromedicali;
- il tipo d’impianto che alimenta gli apparati elettromedicali;
- l’interazione con il personale medico e paramedico.
Un apparecchio elettromedicale è uno strumento che compie una
determinata funzione terapeutica a contatto o meno con il paziente. Per assolvere
la sua funzione, l'apparato richiede energia elettrica che, a sua volta, può essere
fornita sotto forma di corrente continua o alternata. Quest'ultima alimenta
l'apparecchio con una differenza di potenziale normalmente di 220 V efficaci
(tensione concatenata).
6.3.1 - SITUAZIONI DI RISCHIO ELETTRICO
Per far meglio comprendere i problemi connessi alle diverse possibili
situazioni dal punto di vista circuitale, è utile presentare alcuni esempi pratici,
discutendo dapprima l’origine delle correnti di dispersione delle apparecchiature.
Si consideri una semplice apparecchiatura elettromedicale dotata di
conduttore di terra, possiamo osservare in Figura 6 che, a seguito di un guasto, il
paziente viene attraversato da una corrente di dispersione. La resistenza R genera
87
una tensione tra gli involucri accessibili degli apparecchi elettromedicali applicati
al paziente e quindi un passaggio di corrente non solo verso terra ma anche verso
il paziente.
Impianto senza nodo equipotenziale
apparecchio in
dispersione
I
R < 0,15 Ω
Corrente
nel paziente
Bioingegneriaa.a. 2009/2010
Figura 6.4
Correnti di dispersione sono inevitabilmente presenti in ogni
apparecchiatura poiché esistono sempre degli accoppiamenti tra parti di circuito
che si trovano a tensioni differenti. Questi accoppiamenti sono sia di tipo resistivo
sia, soprattutto, di tipo capacitivo.
Le correnti parassite di tipo resistivo dipendono dalla qualità dell’isolante
interposto, e dalla presenza di umidità o polvere, ma sono in genere (a meno che
l’isolante non sia deteriorato per vecchiaia o per uso anomalo) inferiori a quelle di
tipo capacitivo. Queste ultime sono sempre presenti, e si possono schematizzare
con capacità concentrate applicate tra i conduttori di alimentazione e il conduttore
di protezione, e/o tra parti sotto tensione dell’apparecchiatura e il telaio (il quale,
se dotato di conduttore di protezione, è collegato alla terra).
In qualche caso, queste capacità risultano esplicitamente introdotte nel
88
circuito: si vedano le capacità di filtro contro i disturbi sull’alimentazione
dell’apparecchiatura, che si vengono a collocare in parallelo ai parametri parassiti
già citati e possono quindi essere conglobate in essi. Queste capacità possono
risultare anche molto pericolose, nel caso di pazienti cateterizzati, in assenza di
conduttore di protezione o nel caso in cui esso non sia integro.
6.4 - ACCORGIMENTI PER MIGLIORARE LA SICUREZZA
6.4.1 - IL NODO EQUIPOTENZIALE
Viene naturale l'idea di costruire un impianto di terra tale che in ogni locale
dove sono collegabili più apparecchi (ad es. una sala operatoria), o nell'ambito
anche di un singolo letto di terapia intensiva, ove è facile che si verifichino le
stesse necessità, sia fornito di un luogo (chiamato nodo equipotenziale) ove
pervengono singolarmente tutti i collegamenti di terra di tutte le prese o di
apparecchiature fisse (Figure 6.5 e 6.6).
Impianto con nodo equipotenziale
apparecchio in
dispersione
I
Nodo equipotenziale
Corrente nel
paziente nulla
Bioingegneriaa.a. 2009/2010
Figura 6.5
89
Nodo equipotenziale
Bioingegneriaa.a. 2009/2010
Figura 6.6: Nodo equipotenziale. Tutte le superfici conduttive sono collegate allo
stesso punto di terra (1). Ogni apparato è collegato allo stesso punto
di riferimento dell’edificio (2) e agli altri punti di terra (3).
6.4.2. - ADOZIONE DI PAVIMENTO EQUIPOTENZIALE
Il primo inconveniente, e cioè quello dovuto alla possibilità che
un’infermiera entri in contatto con il paziente attraverso una resistenza (minima)
di 20 k e nodo equipotenziale a qualche decina di volt rispetto alla terra, può
essere eliminato rendendo equipotenziale anche il pavimento e cioè rendendolo
conduttore. Basterà a tale scopo porre sotto il pavimento (conduttore) una rete
metallica collegata al nodo equipotenziale. Una tale rete, se di magliatura
opportuna e se racchiude anche le altre pareti del locale, servirà efficacemente
anche da schermo elettromagnetico fornendo un’ulteriore garanzia per il buon
funzionamento (esente da disturbi) degli apparecchi ad elevata sensibilità
d’ingresso. Giova osservare che la presenza di un pavimento conduttore e relativa
rete metallica è essenziale anche per l'eliminazione delle cariche elettrostatiche
che producono scariche che possono innescare esplosioni di miscele di gas
anestetici.
90
Nel caso più importante, e cioè quello relativo alla corrente di fuga o di
guasto di un apparecchio collegato al nodo equipotenziale, anche se il
collegamento di terra è a bassa resistenza (0,0l ), le correnti di guasto possono
comunque provocare d.d.p. tali da produrre correnti largamente sufficienti per
indurre fibrillazione ventricolare.
6.4.3 -. IL TRASFORMATORE D’ISOLAMENTO
Il problema è allora limitare le correnti di guasto a valori trascurabili, per
esempio l mA, indipendentemente dalle cause che le provocano o, ciò che è lo
stesso, eliminare le basse tensioni accidentali. Per risolvere il problema accennato
è sufficiente alimentare tutti gli apparecchi del locale sotto controllo, sia esso sala
operatoria o terapia intensiva, con un trasformatore, detto di isolamento, per i
motivi che appaiono dalla Figura 6.7.
Figura 6.7: Trasformatore di isolamento
Ipotizziamo la presenza di un corto circuito con trasformatore di isolamento.
91
Se nello strumento il conduttore va in cortocircuito con il telaio, poiché il circuito
a valle del trasformatore di isolamento è isolato rispetto alla terra non può
(idealmente) scorrere alcuna corrente sul conduttore di terra in quanto il
generatore, a monte del trasformatore, è fisicamente separato dal circuito che ora
viene accidentalmente a contatto con la terra.
In realtà però la corrente alternata può passare attraverso la capacità
parassita esistente tra gli avvolgimenti primario e secondario del trasformatore di
isolamento: tale capacità, CAVV, sarà tanto più elevata quanto più estesa è la
superficie dei conduttori e quindi quanto maggiore è la potenza del trasformatore.
In generale, si fa in modo che tale capacità distribuita sia tale che in condizioni di
corto circuito la corrente che può attraversarla sia al massimo di 1 mA. Ciò
equivale a limitare la potenza erogabile dal trasformatore di isolamento a valori di
5 7 KVA max.
La corrente di 1 mA è pertanto la massima che attraversa il circuito di terra.
Il potenziale di cui si eleva lo chassis è ora trascurabile: infatti se ad esempio si
pone per la resistenza di terra un filo da 100 m di S = 16 mm la resistenza è di 0,1
, la corrispondente caduta di potenziale vale V = RI = 0,l · 0,001A = 0,1 mV.
Il problema sembrerebbe quindi completamente risolto in quanto i guasti a
terra degli apparecchi collegati tutti al medesimo nodo equipotenziale non
producono più differenze di potenziale tra gli apparecchi stessi e pertanto
l'ambiente risulta tutto equipotenziale.
La presenza del trasformatore di isolamento così come è stata illustrata non
garantisce tuttavia la sicurezza totale perché:
1) Il trasformatore non segnala il primo corto circuito, e pertanto, se si
dovesse verificare un secondo corto sull'altro lato dell'avvolgimento secondario, si
svilupperebbe una forte corrente di corto circuito sull'apparecchio il cui telaio si
troverebbe ora a potenziale elevato rispetto agli altri.
Ad esempio per un corto circuito di 100 A - che è modesto - su una R = 10
(tra due punti del telaio dello strumento: valore già bassissimo) si avrebbe già
una d.d.p. di 100 mV che su 500 del paziente producono corrente di 200 A).
Oltre a tale pericolo vi è quello dello sviluppo di calore e probabile esplosione del
92
trasformatore di alimentazione.
Occorre pertanto introdurre un controllo dell'isolamento della linea e cioè
introdurre un dispositivo che avverta allorquando è intervenuto il primo corto.
A conclusione di questa seconda parte si deduce che il requisito vitale per la
sicurezza del paziente è comunque l'ispezione periodica, ed il controllo della
qualità della linea di terra.
6.5 - PROGETTAZIONE ED USO DELLE APPARECCHIATURE
Diamo qui alcune indicazioni riassuntive, che orientino nella scelta della
migliori condizioni operative per le apparecchiature.
6.5.1 - COLLEGAMENTI DI TERRA
Come già notato, è questo un aspetto cruciale sia dal punto di vista della
progettazione (su cui non entriamo) sia dell’uso. E’ opportuno che il cavo non sia
sollecitato in maniera anormale tanto da potersi interrompere il collegamento di
terra, e che non vengano utilizzati adattatori da tre a due conduttori (e quindi con
disattivazione dell’effetto del conduttore di terra).
6.5.2 - RIDUZIONE DELLE CORRENTI DI PERDITA
L’isolamento delle parti sotto tensione degli apparati rispetto allo chassis
deve essere particolarmente curato, sia per quanto riguarda i parametri parassiti
resistivi sia soprattutto capacitivi.
6.5.3 - APPARATI CON DOPPIO ISOLAMENTO
Invece di utilizzare un conduttore di terra, si possono usare apparati in cui
sia stato aggiunto un doppio strato di isolamento (apparati di Classe II) separato in
modo da evitare contatti con parti sotto tensione (è anche possibile realizzare
l’involucro esterno in materiale isolante, in modo che funga da secondo
isolamento) (Figura 6.8). Anche interruttori, leve di controllo etc. devono esser
forniti di doppio isolamento. Nel campo degli elettrodomestici, è questa una
93
pratica molto utilizzata (ad es. phon o altre apparecchiature). Viene riportato il
simbolo utilizzato.
Simbolo relativo ad uno Strumento di classe II, con doppio isolamento
Figura 6.8: Apparato con doppio isolamento
6.5.4 - ISOLAMENTO ELETTRICO SULLA LINEA DI “SEGNALE”
Viene ottenuto utilizzando amplificatori di isolamento, cioè tali da
interrompere la continuità ohmica tra due sezioni del circuito, e mantenendo la
continuità per quanto riguarda il segnale tramite un accoppiamento in genere di
tipo ottico o a trasformatore.
Nell’accoppiamento ottico, un diodo luminoso funge da trasmettitore ed un
fotodiodo da ricevitore del segnale. La banda di frequenze va dalla continua in su,
perciò non è necessaria una demodulazione.
Nell’accoppiamento a trasformatore si modula il segnale che viene quindi
trasferito al secondario ove viene demodulato. L’alimentazione isolata viene
ottenuta tramite un convertitore continua – continua.
Riportiamo infine la terminologia usata per caratterizzare gli apparati in
base alla possibilità di utilizzazione in diversi ambienti di uso medico. In
94
particolare si parla di:
Apparato di Tipo B: con un grado di protezione particolare dallo shock elettrico
Apparato di tipo BF: apparato di tipo B con uscita flottante rispetto a massa
Apparato di tipo CF: con protezione più efficace (max corrente di dispersione: 10
A); può essere usato su paziente in sala operatoria etc.
Apparato di Tipo B: con un grado di protezione particolare dallo shock
elettrico
Apparato di tipo BF: apparato di tipo B con uscita flottante rispetto a
massa
Apparato di tipo CF: con protezione più efficace; può essere usato su
paziente in sala operatoria etc.
95
7 - CLASSIFICAZIONE DEI LOCALI AD USO MEDICO
La Norma CEI 64-8/710 classifica i locali ad uso medico in tre gruppi:
Locali di gruppo 0 – Sono locali ad uso medico nei quali non si utilizzano
apparecchi elettromedicali con parti applicate. A questo
tipo di locali si applica la Norma generale impianti e non
la Norma sui locali ad uso medico.
Locali di gruppo 1 – Sono locali ad uso medico nei quali si fa uso di apparecchi
con parti applicate destinate ad essere utilizzate
esternamente o anche invasivamente entro qualsiasi parte
del corpo, esclusa la zona cardiaca.
Locali di gruppo 2 – Sono locali ad uso medico con pericolo di microshock dove
sono utilizzate apparecchiature con parti applicate
destinate ad essere impiegate in operazioni chirurgiche, o
interventi intracardiaci, oppure dove le funzioni vitali del
paziente possono essere compromesse dalla mancanza
dell’alimentazione elettrica.
In questi locali viene individuata una particolare zona, definita dalla Norma
“zona paziente”che delimita il volume all’interno del quale il paziente può venire
a contatto con masse o masse estranee pericolose. La classificazione del locale e
l’individuazione della zona paziente deve essere frutto della collaborazione tra
progettista e direttore sanitario i quali devono giungere ad un compromesso tra
l’esigenza di semplificazione e l’adeguatezza dell’impianto in previsione di
eventuali esigenze future.
All’interno della zona paziente gli accorgimenti da adottare per la sicurezza
del paziente sono più restrittivi che all’esterno perciò si rende necessario stabilire
l’effettiva posizione che possono assumere il paziente o le apparecchiature che
possono entrare in contatto con il paziente.
96
Sono da considerare interne alla zona paziente le masse e le masse estranee
che si trovano in verticale ad una quota inferiore a 2,5 m dal pavimento o, in
orizzontale, ad una distanza inferiore a 1,5 m dal paziente considerando anche le
eventuali diverse posizioni che il paziente, quando può entrare in contatto con
apparecchi elettromedicali, potrebbe assumere se fosse spostato dal posto
originario.
Nei locali dove la posizione del paziente non è ben definita o dove gli
apparecchi elettromedicali sono spesso spostati all’interno del locale, la zona
paziente non è sempre facilmente individuabile. In questo caso il progettista può
convenientemente estendere la zona paziente a tutto il locale.
Va sempre, e comunque, ricordato che la corretta classificazione del locale
deve essere determinata sulla base dell’uso al quale esso è destinato e che in ogni
caso la decisione spetta sempre al medico o all’organizzazione sanitaria.
7.1 - UTENZE NORMALI E DI TIPO PRIVILEGIATO
In relazione alla essenzialità dei vari servizi e alle conseguenti necessità di
continuità di alimentazione, le utenze vanno individuate e classificate in normali e
preferenziali - vitali.
Le utenze normali sono alimentate solo da rete ma, tenuto conto
dell’ambiente ospedaliero, sarebbe opportuno garantire una alimentazione di
sicurezza ad interruzione media (non superiore a 15s, classe 15). Per le utenze
preferenziali e vitali occorre garantire l’alimentazione di sicurezza ad interruzione
breve (non superiore a 0.5 s, classe 0.5) con un sistema statico.
Come riferimento di base si può assumere la classificazione che prevede
quali utenze preferenziali e vitali:
• le prese delle apparecchiature elettromedicali ed equivalenti dei locali per
chirurgia e dei locali per sorveglianza e per terapia intensiva, dei locali
degenze dialisi e locali del reparto diagnostica per immagine;
97
• l’illuminazione di sicurezza da alimentare con unità autonoma incorporata
negli apparecchi normali e lampade per la segnaletica di sicurezza.
7.2 - LA PARTE APPLICATA E LA CLASSIFICAZIONE DEGLI
APPARECCHI ELETTROMEDICALI
Nella camera di degenza si trovano prese di corrente e apparecchiature
elettromedicali di vario genere che possono essere causa di ustioni e folgorazioni.
Secondo la Norma 62-5-V3 si definisce apparecchio elettromedicale un
apparecchio, munito di una connessione ad una particolare rete di alimentazione
destinato alla diagnosi, al trattamento o alla sorveglianza del paziente sotto la
supervisione di un medico, che entra in contatto fisico o elettrico col paziente e/o
trasferisce energia verso e dal paziente e/o rivela un determinato trasferimento di
energia verso e dal paziente. L'apparecchio comprende quegli accessori, definiti
dal costruttore, che sono necessari per permetterne l'uso normale.
Dal 14 giugno 1998 tutti i dispositivi medici messi in commercio e in
servizio devono essere marcati CE in base al DLgs 24/02/97 n. 245 e al DLgs
25/02/98 n. 95, che recepiscono la direttiva Europea 93/42. Sono esclusi dal
campo di applicazione della direttiva:
• dispositivi impiantabili attivi (es. pace-maker) in quanto soggetti a direttive
specifiche 90/385/CEE;
• dispositivi in vitro, regolamentati da apposita direttiva;
• termometri in vetro di mercurio che hanno ottenuto un’approvazione CE
secondo la direttiva 76/764/CEE. Per questi dispositivi la marcatura CE
secondo la direttiva 93/42/CEE è obbligatoria dal 30-06-2004;
• medicinali;
• prodotti cosmetici;
• sangue umano e suoi derivati;
• organi, tessuti o cellule di origine animale o umana.
98
Viene definita dalla Norma "parte applicata" la parte di un apparecchio
elettromedicale che nell'uso normale, affinché l'apparecchio possa svolgere la sua
funzione di diagnosi e cura, deve necessariamente venire in contatto fisico col
paziente. Può essere costituita da elettrodi, sensori applicati al paziente, cateteri
contenenti liquidi fisiologici conduttori o più semplicemente dall'involucro stesso
degli apparecchi. Il contatto della parte applicata col paziente rende ovviamente
maggiore il rischio rispetto ad una parte dell'apparecchio che il paziente potrebbe
toccare, volontariamente o involontariamente, direttamente o indirettamente, ma
comunque occasionalmente. Da ogni apparecchio, nonostante l'elevata impedenza
interna d'isolamento, fluisce una piccola corrente che si disperde verso terra,
sull'involucro e nel paziente. La corrente di dispersione verso terra è quella che
dalla parte dell'apparecchio collegata alla rete elettrica, attraverso o lungo
l'isolamento, percorre il conduttore di protezione verso l'impianto di terra. La
corrente di dispersione sull'involucro è la corrente che percorre l'involucro di un
apparecchio in uso normale (escluse le parti applicate) accessibile al paziente o
all'operatore, che può attraversare il soggetto in collegamento tra l'involucro e la
terra o con due punti dell'involucro. I limiti di corrente di dispersione
sull'involucro sono da considerare per tutte le apparecchiature indipendentemente
dall'involucro, sia esso metallico o isolante, comprese le apparecchiature di classe
II1.
_____________________________________________
1
Le classi di isolamento IEC elettrico definiscono il grado di collegamento a terra richiesto da
un'apparecchiatura elettrica. Gli apparecchi di classe II, detti anche a doppio isolamento, sono
progettati in modo da non richiedere (e pertanto non devono avere) la connessione di messa a terra.
Sono costruiti in modo che un singolo guasto non possa causare il contatto con tensioni pericolose
da parte dell'utilizzatore. Ciò è ottenuto in genere realizzando l'involucro del contenitore in
materiali isolanti, o comunque facendo in modo che le parti in tensione siano circondate da un
doppio strato di materiale isolante (isolamento principale + isolamento supplementare ) o usando
isolamenti rinforzati .
99
Quando l'apparecchio possiede parti applicate si deve parlare anche di
corrente di dispersione nel paziente, intesa come la corrente che dalla parte
applicata, quando l'apparecchio è in funzione, può fluire nel soggetto verso terra.
Una parte applicata può essere definita come l'insieme di tutte le parti
dell'apparecchio che nell'uso normale è indispensabile mettere in contatto fisico
con il paziente perché l'apparecchio possa svolgere la propria funzione oppure che
possono venire in contatto con il paziente o che devono essere necessariamente
toccate dal paziente. Una parte applicata può essere isolata da tutte le altre parti
dell'apparecchio (flottante o di tipo F) per limitare, in condizione di primo guasto
quando una tensione indesiderata derivata da una sorgente esterna è applicata al
paziente tra la parte applicata e la terra, la corrente di dispersione ammissibile sul
paziente. (Figura 7.1)
Bioingegneriaa.a. 2009/2010
Figura 7.1
In funzione delle correnti di dispersione in condizioni normali e di primo
guasto verso terra, sull'involucro e sul paziente, gli apparecchi elettromedicali
100
vengono classificati in apparecchi di tipo B, BF, CF. Gli apparecchi di tipo BF e
CF, per limitare la corrente che può fluire nel paziente, hanno le parti a contatto
isolate da terra (flottanti) mediante disaccoppiamento (ad esempio mediante
disaccopiamento ottico) ad elevata impedenza capacitiva. L'isolamento è
ulteriormente aumentato, rispetto a quelle di tipo BF, nelle parti applicate di tipo
CF (correnti di dispersione nel paziente non superiori a 10 microampere) che sono
pertanto applicabili direttamente sul cuore.
Le correnti di dispersione presenti nelle normali condizioni d'uso possono
aumentare in presenza di anomalie nel circuito. Si parla in tal caso di correnti di
dispersione di primo guasto che per gli apparecchi elettromedicali assumono un
significato leggermente diverso da quello normalmente specificato per gli altri
dispositivi.
Le cause di primo guasto più frequenti possono dipendere da:
• interruzione del conduttore di protezione;
• interruzione di uno dei conduttori di alimentazione. In un circuito
monofase l'interruzione del neutro comporta lo stabilirsi della tensione
di fase su tutto il circuito mentre in un circuito trifase che alimenta un
apparecchio con filtri capacitivi d'ingresso, l'interruzione di una fase
determina uno squilibrio che può produrre una corrente di dispersione
verso terra molto elevata.
• tensione 1,1 volte la tensione nominale che si stabilisce tra una parte
metallica accessibile o la parte applicata di tipo flottante di apparecchi
di tipo BF e CF e la terra. La corrente di dispersione deve essere
inferiore ai limiti stabiliti (<50 microampere) anche se il paziente
entra in contatto direttamente con una fase, con la massa di un altro
apparecchio in tensione oppure indirettamente con una massa in
tensione attraverso un operatore medico e la parte applicata.
101
8 - ELETTROCARDIOGRAFO
8.1 - INTRODUZIONE
L’elettrocardiografia è uno dei test medico-diagnostici cardiovascolari non
invasivi più importanti e diffusi ed oggi l’elettrocardiografo costituisce dotazione
base della maggior parte dei reparti, ambulatori e studi medici.
L’attività cardiaca è legata alla formazione di potenziali elettrici, generati da
gruppi di cellule (pace-maker) poste in zone ben definite del miocardio. Questi
potenziali, originati nel nodo seno-atriale, si propagano lungo il muscolo cardiaco
attraverso particolari fibre (fascio di His e rete di Purkinje) determinandone la
contrazione ritmica. I potenziali non restano però confinati all’interno del
miocardio poiché il tessuto che lo circonda è conduttivo. Essi sono perciò presenti
anche sulla superficie esterna del corpo, dove possono essere misurati applicando
degli elettrodi sulla cute. L’elettrocardiografia (ECG) è la registrazione di questi
potenziali che si generano in conseguenza del campo elettrico variabile prodotto
dall’attività cardiaca. Il livello di questi potenziali è molto basso; se
opportunamente amplificati e trattati è però possibile ottenere una
rappresentazione grafica dei potenziali cardiaci dalla quale dedurre informazioni
diagnostiche utili per l’analisi di alcune funzioni cardiache.
I potenziali che si manifestano sulla superficie del corpo sono rilevati in
posizioni determinate, dette derivazioni (o connessioni), universalmente accettate
ai fini di poter disporre di tracciati confrontabili.
Le derivazioni sono distinte in:
derivazioni sul piano “frontale”
derivazioni sul piano “trasversale”.
Le derivazioni sul piano frontale
Le derivazioni sui piano frontale sono ulteriormente distinte in:
derivazioni “bipolari standard”
derivazioni “unipolari”
102
Le connessioni bipolari standard sono date dalle possibili coppie ottenibili
collegando tra loro:
braccio destro (RA)
braccio sinistro (LA)
gamba sinistra (LL)
Esse sono pertanto:
I. LA-RA
II. LE-RA
III. LL-LA
Derivazioni Bipolari Standard
I. LA - RA
II. LL - RA
III. LL - LA
Elettrocardiografo
12 Derivazioni : 6 sul piano frontale
6 sul piano trasversale
Derivazioni unipolari
aVR: RA - (LA + LL)/2
aVL: LA - (RA + LL)/2
aVF: LL - (RA + LA)/2
LL
LARA
V aVL
aVF
aVR
Derivazioni Precordiali:
V1; V2; V3; V4; V5; V6
I.
III.II.
Figura 8.1: Triangolo di Einthoven, derivazioni bipolari e Derivazioni unipolari standard
La loro rappresentazione sotto forma di triangolo equilatero (di lati I, II, III)
definisce il cosiddetto “Triangolo di Einthoven” dal nome di colui che per primo
rivelò e studiò il segnale elettrico prodotto dall’attività cardiaca (figura 8.1).
103
Le derivazioni unipolari sono date dalle possibili coppie ottenibili
collegando tra loro uno dei tre punti RA, LA, LL ed un punto “virtuale” (Punto di
Goldberg) ottenuto come media dei potenziali dei punti restanti:
aVR: RA - (LA ÷ LL)/2
aVL: LA - (RA ÷ LL)/2
aVF: LL - (RA-÷-LA)/2
Figura 8.2: Derivazioni unipolari.
Le derivazioni sul piano trasversale (derivazioni precordiali)
La misura si effettua tra uno dei sei punti lungo un arto di 90° sulla parte
sinistra del torace ed un riferimento “virtuale” dei potenziali (Punto di Wilson)
dato dalla media dei potenziali di RA, LA, LL. Ad ogni derivazione corrisponde
una traccia di registrazione caratteristica trasferibile su carta o visualizzabile da
una a dodici tracce su display. Gli elettrocardiografi possono visualizzare da una a
dodici tracce contemporaneamente. La scelta della derivazione si effettua tramite
un commutatore manuale elettronico o automatico-sequenziale.
aVL aVF aVR
RA LA RA LA RA LA
R/2
R
R
R
R/2
R
R
R
LL
LL LL
R/2
104
Figura 8.3: Le sei derivazioni precordiali.
Il segnale elettrico rilevato sulla superficie del corpo ha un’ampiezza
relativamente piccola (1 mV), e quindi il segnale raccolto dagli elettrodi è
amplificato da un preamplificatore, all’ingresso del quale un sistema di filtri
elimina la componente continua e determina la minima frequenza registrabile. Un
altro sistema di filtri riduce per quanto possibile anche le componenti di rumore.
Dai primi anni ‘80 sono stati introdotti sul mercato sistemi per l’analisi
automatizzata del segnale elettrocardiografico. Grazie alle maggiori capacità di
analisi e calcolo, l’interpretazione del tracciato tramite computer risulta più
precisa, anche se i criteri di valutazione utilizzati dalla macchina sono molto
diversi da quelli dell’uomo. Certamente la macchina non è dotata di quel
“buonsenso” che consente di riconoscere subito un artefatto (disturbo, rumore)
dall’effettivo segnale dell’attività cardiaca.
I segnali prelevati sono 12, vale a dire tutte le possibili derivazioni sul
piano frontale e trasversale. Conclusa la fase di acquisizione viene svolto un
esame preventivo per accertare eventuali irregolarità dovute al distacco degli
elettrodi, movimenti degli arti, disturbi elettrici della rete. Successivamente ha
inizio la fase di elaborazione vera e propria del segnale secondo un algoritmo
105
abbastanza complesso che individua alcuni parametri caratteristici del tracciato.
Generalmente questa elaborazione viene svolta “in parallelo sui segnali di tre
connessioni. Al termine della fase di elaborazione i dati sono presentati
all’operatore: il sistema stampa i dati del paziente, i 12 tracciati, la diagnosi.
Questi sistemi sono disponibili sotto forma di unità mobili di elaborazione,
totalmente autosufficienti, in grado di acquisire ed elaborare autonomamente il
segnale elettrocardiografico.
Schema a blocchi di un elettrocardiografo
Circuito di
isolamentoElettrodi
Calibratore
Selettore
derivazioni
Sistema
scrivente
Preampli
ficatore
Amplificatore
di potenzaMarker Filtro
Bioingegneriaa.a. 2009/2010
Figura 8.4: Schema a blocchi di un elettrocardiografo.
Vediamo ora una rapida descrizione dei diversi blocchi.
Elettrodi
Possono essere del tipo riutilizzabile e vengono realizzati in acciaio oppure
in cloruro di argento; questi ultimi hanno il vantaggio di minimizzare i potenziali
elettrochimici che si creano all’interfaccia cute-elettrodo. Gli elettrodi monouso
sono realizzati in leghe o in cloruro d’argento e montati su supporti autoadesivi.
106
Circuito di isolamento-protezione
La funzione di tale blocco consiste nell’isolare il paziente da correnti
pericolose che possono generarsi nell’apparecchio; esso realizza diversi tipi di
isolamento fra gli elettrodi, la parte restante dell’ apparecchiatura e la rete di
alimentazione.
Sono spesso presentì anche circuiti di protezione interna dell’apparecchio,
aventi la funzione di impedire che elevati potenziali, accidentalmente presenti fra
gli elettrodi, possano danneggiarlo.
Selettore delle derivazioni
Questo circuito deve combinare opportunamente i segnali provenienti dagli
elettrodi in modo che l’operatore possa selezionare le diverse derivazioni da
collegare ai successivi stadi di amplificazione, senza intervenire sul
posizionamento degli elettrodi stessi.
Calibratore
Questo circuito consente all’operatore di inserire manualmente, con un
apposito comando, un segnale di ampiezza nota e costante per tarare lo strumento
(tipicamente di 1 mV).
Preamplificatore
Realizza una prima amplificazione del segnale elettrocardiografico senza
distorsione e minimizzando il rumore. Tipicamente si tratta di uno stadio
realizzato con amplificatori differenziali integrati, con elevata impedenza di
ingresso.
Circuito di filtraggio
Consente di effettuare un’attenuazione selettiva di alcune particolari bande
di frequenza del segnale elettrocardiografico, al fine di migliorarne la leggibilità
ed attenuare eventuali segnali di disturbo o interferenze sovrapposti al segnale
elettrocardiografico.
107
Amplificatore di potenza
Questo stadio deve amplificare il segnale elettrocardiografico per pilotare
correttamente il sistema scrivente di registrazione. I circuiti di questo blocco
prevedono di sovrapporre al segnale una componente continua variabile mediante
un comando di controllo, per posizionare il sistema scrivente sulla posizione di
riferimento.
Sistema scrivente
E' l’organo di uscita dello strumento ed il suo compito è di restituire una
rappresentazione grafica dell'andamento temporale del segnale
elettrocardiografico. E' costituito da una parte scrivente e da una parte per il
trascinamento della carta.
I sistemi si dividono in:
sistemi monocanale: permettono di esaminare l'andamento nel tempo
del segnale elettrocardiografico riferito alle diverse derivazioni, un
tracciato alla volta in modo sequenziale.
sistemi multicanale: permettono di esaminare contemporaneamente
l’andamento temporale di segnali relativi a più darivazioni. In tali
apparecchi preamplificatori, circuiti di filtraggio e amplificatori di
potenza sono in numero pari a quello dei canali registrati
contemporaneamente.
I sistemi scriventi più comuni sono quelli a carta termosensibile e
galvanometro a penna riscaldata; altri sistemi utilizzano stampanti a getto
d’inchiostro, stampanti termiche a matrice di punti ad alta risoluzione.
Marker
Consente all’operatore di contrassegnare, agendo su un apposito comando,
porzioni di tracciato particolarmente interessanti per un’immediata identificazione
in fase di lettura ed interpretazione del tracciato.
108
8.2 - SICUREZZA
Durante l’esame elettrocardiografico il paziente è in diretto contatto
attraverso gli elettrodi applicati alla cute, con la macchina. Da qui la necessità di
garantire un elevato grado di affidabilità e sicurezza dell'apparecchiatura. La
valutazione del grado di sicurezza di un elettrocardiografo deve prendere in esame
soprattutto due aspetti:
- misura delle correnti di dispersione
- caratteristiche costruttive dell’apparecchio
Le correnti di dispersione sono dovute alle capacità parassite, e a resistenze
di isolamento non infinite tra le parti sottoposte alla tensione di alimentazione e le
restanti parti dell'apparecchiatura. Il collegamento a terra elimina le correnti di
dispersione sull'involucro esterno; queste possono diventare pericolose qualora
detto collegamento venga interrotto accidentalmente. Le correnti di dispersione
sul circuito-paziente dipendono dalle tecniche di isolamento adottate.
Per misurare l‘entità delle correnti di dispersione si deve interrompere il
collegamento di terra e misurare le correnti circolanti tra:
l’involucro esterno e la terra
ciascun elettrodo e la terra.
Queste correnti devono risultare inferiori ai 100 µA se gli elettrodi di
collegamento paziente-elettrocardiografo sono esterni; scendono a 10 µA se gli
elettrodi sono posti direttamente sul muscolo cardiaco.
109
8.3 - ESTRATTO DELLE NORME DI SICUREZZA
Le normative di sicurezza che si riferiscono agli elettrocardiografi sono date
dalle Norme generale CEI 62-5 e dalle Norme particolari CE 62-I5.
Correnti di dispersione (art. 19)
La loro misura non deve essere effettuata quando l’apparecchio è collegato
al paziente. La frequenza dei controlli delle correnti di dispersione , per le
apparecchiature usate negli ambienti di chirurgia e similari, può essere maggiore
di una volta all’anno, ed ogni due anni per le apparecchiature usate in altri
ambienti.
Per i limiti delle correnti di dispersione si fa riferimento alle norme generali
CEI 62-5.
Errori umani (art.46)
Controllare che eventuali prese o spine per bassa tensione o utilizzate nel
circuito paziente non si possano scambiare con le prese e le spine di alimentazione
della rete elettrica.
Controllare che, dove esistono connessioni fra differenti parti di un
apparecchio con prese spine sui cavi, non possano venire scambiate con quelle
dell'alimentazione e non possano rappresentare alcun pericolo maneggiandole.
Controllare che le spine dei cavi del circuito paziente non possano essere
invertite ed inserite in prese sullo stesso apparecchio con altre funzioni.
110
9 - SEGNALI SPAZIALI: BIOIMMAGINI
Questo settore dell’ingegneria biomedica ha dato luogo negli anni passati ad
uno sviluppo ancora più impressionante rispetto a quello illustrato nel precedente
capitolo. Il successo delle bioimmagini è dovuto essenzialmente al fatto che è
possibile il più delle volte vedere "cosa c’è" e che “cosa avviene” all’interno del
corpo in modo incruento o comunque con rischi del tutto trascurabili rispetto
all'importanza diagnostica dell’informazione che si può acquisire mediante
opportune apparecchiature e con l’ausilio di apposite metodologie di elaborazione
dei segnali provenienti dal paziente. Confrontando i due settori, quello illustrato
nel precedente capitolo e questo delle bioimmagini, una prima differenza consiste
nel fatto che i tracciati temporali, quale ad esempio il tracciato
elettrocardiografico, sono di facile lettura morfologica, ma talvolta di difficile
interpretazione diagnostica; invece spesso le immagini presentano minori
difficoltà di interpretazione, mentre qualche volta non hanno la risoluzione
sufficiente per mettere in evidenza piccole lesioni.
Le bioimmagini sono oggi adoperate pressoché in ogni settore della
medicina permettendo di acquisire conoscenze insostituibili sia per le ricerche di
base, sia nelle applicazioni cliniche. Ciò ha portato al susseguirsi in breve tempo
di diversi tipi di strumentazione; non per nulla oggi si parla di apparecchiature di
prima, seconda, terza, ... generazione, ciascuna delle quali rende obsolete le
precedenti. In questo settore le “novità” non si misurano in termini di piccole
innovazioni e miglioramenti quantitativi, bensì nel rendere possibile ciò che fino a
poco tempo prima non si riusciva ad ottenere. Un così rapido progresso può
portare all’acquisizione indiscriminata di nuove e spesso costose apparecchiare.
Dal punto di vista bioingegneristico, oltre agli altri problemi tecnologici e
metodologici, occorre pertanto sottolineare la necessità di accurati studi in termini
di "costi/benefici" specialmente nei riguardi di un accurato confronto fra
apparecchiature molto diverse ed adoperabili con uguale utilità ai fini diagnostici;
in altre parole, questo è un esempio particolare di quanto detto in generale a
proposito dell’ingegneria clinica.
111
9.1 - PRINCIPALI CARATTERISTICHE DELLE APPARECCHIATURE
9.1.1 - DISPLAY
Come dispositivi per la presentazione delle bioimmagini vengono ormai
universalmente utilizzati display costituiti da Tubi a Raggi Catodici (CRT) o LCD
a colori. I loro parametri più significativi sono:
- dimensioni dello schermo;
- matrice rappresentativa dell'immagine;
- frequenza di ripetizione.
La diagonale degli schermi va da 14” (circa 36 cm) a 15" o 17" (adeguati
alle esigenze delle bioimmagini) fino a 20”.
Δx
Δy
Pixel
- Dimensioni dello schermo: 15”, 17”, 20” (diagonale)
- Matrice dell’immagine: NxxNy (pixel 0,25 mm) 512 x 512; 1024 x 1024
- Frequenza di ripetizione: 75 immagini sec. (std.TV europeo 25 imm. sec.)
- Profondità: ≥ 8 bit (≥256 scale di grigi o colori)
Principali caratteristiche dei display per bioimmagini
X
Y
NX
Ny
i
j1
Bioingegneriaa.a. 2009/2010
Figura 9.1: Discretizzazione spaziale dello schermo di un display: definizione del
pixel.
112
Riferendoci a due assi cartesiani x e y, una superficie piana può essere
discretizzata come illustrato in figura 9.1; indicando con Δx e Δy rispettivamente
gli intervalli di tale discretizzazione, siano Nz e Ny il numero di colonne e di
righe corrispondenti: nel caso di immagini, ogni rettangolo così individuato
prende il nome di pixel (picture element) che appare sullo schermo come un
"punto" del diametro dell'ordine di grandezza di 0,25 mm; nel caso di immagini
rappresentanti oggetti a tre dimensioni è anche utilizzato il termine voxel.
Praticamente tutti i display attualmente in commercio consentono la
rappresentazione delle immagini come matrici di colonne e righe come ora
indicato: si va da matrici 640x480, a quelle di 1.024x780 fino ad arrivare a quelle
più costose di oltre 1.600x1.200.
- Matrice dell’immagine: NxxNy (pixel 0,25 mm) 32x32; 512x512; 1024x1024
- Profondità: ≥ 8 bit (≥256 scale di grigi o colori)
Principali caratteristiche delle bioimmagini
Bioingegneriaa.a. 2009/2010
Figura 9.2: Definizione dell’immagine in funzione della matrice.
La frequenza di ripetizione è di almeno 75 immagini al secondo, cioè
notevolmente superiore a quella dello standard televisivo europeo (25 immagini
secondo). I moderni display permettono poi di individuare i singoli pixel e quindi
modificarne (o leggerne) il contenuto lasciando inalterato il resto dell'immagine.
113
Ogni elemento della matrice può essere definito da almeno 8 bit e quindi
può assumere almeno 256 valori (livelli di grigio o diversità di colorazione); in
realtà però, i tubi RCT usuali non consentono di riprodurre fedelmente simili
sfumature che comunque non potrebbero essere percepite direttamente dall’occhio
umano; d’altra parte; mediante appositi programmi, si riesce a superare questa
difficoltà delimitando, per esempio, in modo opportuno (finestra dei grigi),
l'intervallo della grandezza da riportare come illuminazione del pixel.
Una caratteristica infine dei moderni display è la capacità (ottenuta in
hardware o in firmware) di compiere sulle immagini operazioni matematiche
anche relativamente complesse.
9.1.2 - ACQUISIZIONE DELLE MISURE
Per cercare di fornire alcune indicazioni in proposito occorre distinguere
alcuni concetti generali (comuni, cioè, ad ogni sistema di misura) e criteri
specifici delle apparecchiature che stiamo illustrando. I primi evidentemente sono
molto più importanti dei secondi. In questa sede ci sembra opportuno accennare
alle seguenti importanti caratteristiche: risoluzione spaziale, risoluzione temporale
e risoluzione della misura. Questi parametri caratteristici possono essere poi
riferiti: ai sistema biologico oggetto della misura, all’apparecchiatura di
acquisizione ed elaborazione delle misure, all'apparecchiatura di presentazione dei
risultati.
Nei riguardi dei vari tipi di risoluzione, riferiti al sistema biologico, occorre
sottolineare che non è tanto importante mettere in evidenza quali possano essere le
distanze minime di due regioni di spazio aventi diverse proprietà, bensì quale sia
la distanza minima significativa ai fini diagnostici; si può anche dire che questa
distanza minima è quella ideale alla quale si deve cercare di avvicinarsi con le
apparecchiature. Quanto ora detto per la risoluzione geometrica è evidentemente
applicabile anche per le altre due risoluzioni, temporale e della misura. Le
risoluzioni delle apparecchiature di acquisizione ed elaborazione sono
determinabili studiandone separatamente le caratteristiche; alcune considerazioni
114
generali possono essere svolte per i display come precedentemente visto.
Qualche volta si desidera avere una successione di immagini che
riproducano in tempo reale i movimenti di parti del corpo; in tali casi occorre che
i display a memoria esterna ridisegnino la figura con una frequenza
predeterminata f, avendo indicato con f il numero di immagini distinte al secondo
che si possono avere sullo schermo. La risoluzione temporale è evidentemente
data dal suo reciproco; come già detto, gli attuali display arrivano almeno fino a
frequenze di 75 Hz Si noti ancora che è possibile avere una presentazione dei
movimenti “al rallentatore” o mediante la memoria del sistema di calcolo
collegato o mediante quella interna del display. Per quanto riguarda la risoluzione
della misura, per i display questo parametro è individuato dal numero di bit che
possono essere ricordati per ogni pixel. Se per esempio sì adoperano i “falsi
colori” (vedi più avanti) per rappresentare il livello del segnale acquisito ed
elaborato dall’ apparecchiatura, nel caso che per ognuno dei tre canali cromatici vi
siano a disposizione 3 bit, il segnale può essere quantizzato in un numero di livelli
23x3
=512, ai quali corrispondono potenzialmente altrettante sensazioni visive
distinte. Si noti che è possibile mettere in evidenza “forti” differenze di colori in
corrispondenza a “piccole” differenze delle misure, scegliendo in modo opportuno
la corrispondenza fra colori e valori della misura eseguita.
9.2 - CLASSIFICAZIONE DELLE BIOIMMAGINI
Le apparecchiature che forniscono le bioimmagini possono essere
classificate secondo vari criteri, uno dei quali fa riferimento ai principi fisici di
funzionamento su cui si basa l’acquisizione delle informazioni. Un altro criterio,
forse il più importante, è quello che fa riferimento alle proprietà chimico-fisiche
delle varie regioni del corpo, rilevate e riportate secondo diverse modalità sullo
schermo del display. Mediante questo secondo criterio si può stabilire una
classificazione secondo le seguenti proprietà dei vari tessuti biologici messe in
evidenza da una bioimmagine:
115
- impedenza offerta alla propagazione di ultrasuoni; in effetti spesso si mette
in luce una variazione di impedenza;
- potere di assorbimento di raggi x; a questa categoria appartengono sia le
usuali apparecchiature a raggi x, sia quelle relative alla tomografia assiale
computerizzata ad assorbimento di raggi x;
- attività metabolica, con riferimento alla presenza di particolari sostanze
radioattive precedentemente iniettate nel paziente; a questa categoria
appartengono: le apparecchiature scintillografiche (in particolare le γ-
camere) e quelle relative alla tomografia a emissione di positroni;
- presenza di particolari sostanze aventi opportune proprietà magnetiche; la
più importante è quella denominata a risonanza nucleare magnetica;
- capacità di sviluppare calore, con riferimento alla termografia;
- capacità di generare un campo elettrico, dove sono messi in evidenza gli
aspetti spaziali dei segnali elettrici;
- capacità di generare un campo magnetico in quanto sede di correnti
elettriche circolanti a seguito del funzionamento elettrico dei neuroni e delle
fibre muscolari; queste apparecchiature non sono ancora diffuse dato il loro
costo alquanto elevato rispetto ai vantaggi diagnostici conseguibili; si vanno
però diffondendo nei centri di ricerca, dati i significativi risultati già ottenuti
in fisiologia e in alcune applicazioni cliniche;
- resistività, con riferimento alla possibilità, in sede diagnostica, di misurare
la resistività dei vari tessuti del corpo mediante elaborazioni che, in linea di
principio, sono riconducibili a quelle tomografiche; le apparecchiature per
misurare detta resistività, pur essendo relativamente semplici, sono però
ancora poco utilizzate in sede clinica in quanto la loro utilità diagnostica è
ancora molto limitata.
Evidentemente queste proprietà fisiche o chimiche devono poi essere
correlate a parametri diagnostici, essendo importante non soltanto rendere visibili
eventuali differenze, rispetto al normale, di masse e strutture patologiche, ma
116
anche individuare la loro natura ed eventualmente anche le loro cause. In tal senso
si sono ottenuti significativi risultati riuscendo a realizzare biopsie incruente.
Le apparecchiature descritte sono oggi utilizzabili, con uguale utilità
diagnostica, in molte patologie. Da una parte quindi, vi è l’importante problema di
individuare la “migliore” per ogni specifica applicazione, dall’altra si aprono
orizzonti di ricerca difficilmente prevedibili; basti pensare alla possibilità di
eseguire diagnosi basate sul confronto dell’informazione acquisibile dalle varie
apparecchiature. In altre parole, nei casi dove la diagnosi è ancora incerta e
difficile, sempre di più si dovrà cercare di utilizzare alcune di queste
apparecchiature in modo opportunamente coordinato.
Il più delle volte le bioimmagini sono riferite a una coppia di variabili
spaziali x e y relative a piani che passano attraverso il corpo; salvo avviso
contrario, nel seguito viene fatto sempre riferimento a questo caso.
RADIOLOGIA TRADIZIONALE
I(0)
0 y
I(y)
I(y) = I(0) * e -∫ μ(y) dy
μ : coefficiente di assorbimento
I(0) : Intensità del raggio nel punto 0
I(y) : Intensità del raggio nel punto y
I(y) = I(0) * e -μy
Tubo a raggi X
Tecnologie BiomedicheSegnali spaziali : Segnali spaziali : BioimmaginiBioimmagini
Bioingegneriaa.a. 2009/2010
117
10 - TOMOGRAFIA ASSIALE COMPUTERIZZATA AD ASSORBIMENTO
Prendiamo questa apparecchiatura come esempio per illustrare in generale i
metodi di ricostruzione di immagini, rimane ora da accennare alle sue
applicazioni. Si noti che in Italia si usa l’acronimo TAC (Tomografia Assiale
Computerizzata): per le altre apparecchiature, che si basano sullo stesso principio
di funzionamento, si usano spesso gli acronimi derivati dall’inglese.
Per sua natura, l’immagine che si ottiene è relativa ad una sezione del corpo;
ogniqualvolta si desidera avere l’informazione tridimensionale è pertanto
necessario eseguire scansioni su diversi piani (o livelli), ottenendo in tal modo la
tomografia stratificata.
Queste apparecchiature sono ormai diffuse ed applicate praticamente in ogni
settore medico. Risultano di estrema utilità per mettere in luce masse tumorali
anche molto piccole; le moderne apparecchiature, infatti, danno una risoluzione
spaziale dell’ordine del millimetro. La TAC si presta anche ottimamente a mettere
in luce la gravità di lesioni dovute a traumi.
TOMOGRAFO ASSIALE COMPUTERIZZATO
I(0)
0 y
I(y)
I(y) = I(0) * e -∫0y μ(y) dyμ : coefficiente di assorbimento
I(0) : Intensità del raggio nel punto 0
I(y) : Intensità del raggio nel punto yI(y) = I(0) * e – ∑i μi Δy
Tubo a raggi X DETETTORE
Tecnologie BiomedicheSegnali spaziali : Bioimmagini
Bioingegneriaa.a. 2009/2010
118
L’unico inconveniente è che il numero di esami che si possono eseguire per
il singolo paziente deve essere limitato, dato l’impiego di raggi x; ciò comporta
qualche cautela quando si deve seguire il decorso di una malattia.
TOMOGRAFIA ASSIALE COMPUTERIZZATA
I(y) = I(0) * e –∑i μi Δy
Tubo a raggi X
Detettore
0 yΔy Δy Δy
I(0)
I(1)
I(2)
I(3)
I(7)
I(5)I(4)
I(6)
I(8) I(9)
μ1 μ2 μ3
μ4 μ5 μ6
μ7 μ8μ9
I(1) � Μ1= μ1 + μ2+ μ3
I(2) � Μ2= μ4 + μ5+ μ6
I(3) � Μ3= μ7 + μ8+ μ9
I(4) � Μ4= μ4 + μ1+ μ2
I(5) � Μ5= μ7 + μ5+ μ3
I(6) � Μ6= μ8 + μ9+ μ6
I(7) � Μ7= μ7 + μ4+ μ1
I(8) � Μ8= μ8 + μ5+ μ2
I(9) � Μ9= μ9 + μ6+ μ3
Tecnologie BiomedicheSegnali spaziali : Bioimmagini
Bioingegneriaa.a. 2009/2010
10.1 - TOMOGRAFO ASSIALE COMPUTERIZZATO
La Tomografia Assiale Computerizzata (TAC) è il primo esempio di tecnica
radiologica digitale che converte le informazioni di tipo analogico in dati numerici
trattabili da elaboratori. Da un punto di vista teorico le basi della TAC furono
introdotte dal matematico J. Radon nel 1917. Questi stabilì che una qualsiasi
sezione di un oggetto solido poteva essere ricostruita univocamente da un insieme
infinito di proiezioni (o viste) dello stesso.
Inizialmente, nelle prime TAC, l'acquisizione dei dati richiedeva circa 5
minuti e la successiva elaborazione circa 20 minuti. Oggi sono comuni tempi di
acquisizione e di ricostruzione di circa 2 secondi.
119
La TAC è un metodo radiografico per la produzione di immagini di sezioni
trasversali del corpo. L'informazione ha origine dalla misura dell'attenuazione che
i raggi X subiscono durante l'attraversamento dei diversi tessuti biologici. A tale
scopo vengono impiegati un complesso radiogeno ed un sistema di detettori
(rivelatori di segnale) posizionati attorno al paziente. Nei sistemi attuali il
complesso radiogeno viene fatto ruotare attorno ai detettori, disposti ad anello,
emettendo contemporaneamente un fascio di raggi X collimato a ventaglio.
I(0)
I(1)
Tubo a raggi X 1 Detettore
Tecnologie BiomedicheSegnali spaziali : Bioimmagini
SCANZIONI : 160 x 180° = 28.800
0°180°
EMI Scanner (1970)
Prima Generazione
Bioingegneriaa.a. 2009/2010
120
I(0) I(y)
Tubo a raggi X 3-50 Detettori
Tecnologie BiomedicheSegnali spaziali : Bioimmagini
0°180°
Seconda Generazione
Bioingegneriaa.a. 2009/2010
I(0)
I(y)
Tubo a raggi X
Detettori N° > 50
Tecnologie BiomedicheSegnali spaziali : Bioimmagini
360°
Terza Generazione
Bioingegneriaa.a. 2009/2010
121
Tecnologie BiomedicheSegnali spaziali : Bioimmagini
Tubo a raggi X
I(0)
I(y)
Detettori
360°
Quarta Generazione
Bioingegneriaa.a. 2009/2010
Ogni singolo rivelatore fornisce quindi una misura del grado d'attenuazione
del fascio di raggi X lungo la direzione tubo radiogeno-detettore. Tutte le misure
ottenute vengono successivamente elaborate mediante un calcolatore di adeguata
potenza di calcolo e, con opportune tecniche di ricostruzione, si perviene alla
rappresentazione dell'immagine finale. Dimensioni tipiche della matrice
dell'immagine sono: 512x512, 1024x1024 pixel.
La tomografia computerizzata presenta i vantaggi di tutte le tecniche
digitali: possibilità d'elaborazioni successive sull'immagine già ricostruita (post-
processing), alte prestazioni di visualizzazione, facilità nel trasferimento e
nell'archiviazione dei dati e delle immagini. Le elaborazioni successive
comprendono, ad esempio, ricostruzioni dell'immagine con diversi algoritmi e
fattori di ingrandimento, ricostruzione di immagini di sezioni sagittali, coronali o
oblique da una serie di immagini assiali, misure di distanze, angoli, densità, profili
densitometrici di segmenti opportunamente scelti, visualizzazione delle regioni ad
isodensità, istogrammi della distribuzione di densità. Negli ultimi anni si sono
122
affinate tecniche di trattamento dell'immagine che permettono di ottenere, da
sezioni consecutive, un'accurata immagine tridimensionale di specifiche parti
anatomiche.
L’attuale generazione di TAC è denominata TC (Tomografia
Computerizzata) in quanto è in grado di fornire scansioni non solo sul piano
assiale, ma anche obliquo. Le nuove TC prevedono un moto di rotazione continuo
del tubo radiogeno. Il numero di rivelatori è notevolmente aumentato essendo
allineati lungo tutta la circonferenza del gantry ed in grado di acquisire con una
singola rotazione del Tubo radiogeno fino a 64 strati.
La TC fornisce accurate sezioni tomografiche del corpo. Viene eliminata, in
virtù dei metodi di ricostruzione, la sovrapposizione di differenti strutture che si
verifica nelle convenzionali proiezioni radiografiche. I raggi X attraversano solo
tessuti della sezione del corpo che viene visualizzata, ed i tessuti esterni a tale
sezione non intervengono nella formazione dell'immagine.
Le componenti principali di un'apparecchiatura TC sono le seguenti:
Gantry
Tavolo portapaziente
Complesso radiogeno
Generatore
Sistema di detettori
Computer
Memoria di massa
Consolle di comando
Già molto consolidata è la scansione di tipo volumetrico, ovvero
l'acquisizione di dati provenienti non da singoli strati, ma da volumi del corpo.
Tale tecnica d’acquisizione è stata resa possibile dalla tecnologia slip-ring,
ovvero dalla possibilità di alimentare il complesso radiogeno mediante appositi
contatti striscianti invece dei convenzionali cavi d'alta tensione. Grazie a tale
innovazione tecnologica il complesso radiogeno può ruotare attorno al paziente
123
senza doversi fermare e riposizionare ad ogni rotazione mentre il lettino si muove.
L'acquisizione volumetrica, pertanto, consente tecniche di esame estremamente
rapide nonché successive ricostruzioni tridimensionali.
Il rapporto tra la distanza coperta dal lettino durante una rivoluzione del
complesso radiogeno e lo spessore dello strato acquisito è detto fattore di pitch o
pitch. Si tratta di una grandezza adimensionale che assume tipicamente i valori 1,
1.25, 1.5, 2. Tanto più elevato è il fattore di pitch tanto più allungata sarà l'elica
lungo la quale vengono acquisiti i dati.
Questa modalità di scansione produce un unico insieme continuo di dati che
si presta a nuove opzioni negli algoritmi di ricostruzione. La ricostruzione, infatti,
può produrre, a seconda delle esigenze, immagini assiali simili a quelle
convenzionali, ottenute mediante interpolazione dei dati mancanti, oppure
immagini ricostruite lungo direzioni diverse (es. sagittali o coronali), oppure
immagini tridimensionali, particolarmente apprezzate per studi di tipo
angiografico. A seconda del tipo di algoritmo e dei parametri impostati, inoltre,
varia la qualità delle immagini finali che possono presentare un rumore più o
meno elevato ed artefatti di trascinamento più o meno evidenti.
Il recente sviluppo tecnologico dei generatori e dei collimatori per raggi X
consente di limitare l'esposizione alle radiazioni alla sola area di interesse e la
dispersione nei tessuti adiacenti è notevolmente ridotta rispetto al passato.
L'evoluzione delle TAC è essenzialmente rivolta alla riduzione dei tempi di
scansione e al miglioramento della qualità dell'immagine. Risolti oramai da tempo
i problemi di carattere progettuale e costruttivo dei sistemi a rotazione continua, la
tecnologia "slip-ring" consente la realizzazione di studi dinamici e di acquisizioni
volumetriche. In tal modo, oltre a ridurre sensibilmente i tempi di acquisizione,
vengono esplorati settori completamente nuovi sinora di pertinenza di altre
modalità diagnostiche, quali la risonanza magnetica o l'angiografia digitale.
Ma l'innovazione principale dell'ultimo decennio consiste nell'introduzione
di tomografi computerizzati multi strato. L'utilizzo simultaneo di più strati di
124
detettori ha determinato un notevole incremento della velocità di scansione,
migliorando la qualità delle immagini e conseguentemente l'analisi diagnostica.
Infatti, la maggiore velocità migliora la risoluzione temporale in quanto
l'acquisizione risente molto meno degli artefatti (movimenti involontari o meno
del paziente) permettendo nel contempo l'analisi tomagrafica di organi in
movimento. La scansione multistrato, disponendo di strati molto più sottili, ha
chiaramente migliorato la risoluzione spaziale. Gli esami di tipo vascolare
risultano più accurati visto che l'alta velocità di scansione permette una maggiore
frequenza di iniezione del mezzo di contrasto: il che consente una maggiore sua
concentrazione durante la scansione. La velocità della scansione permette un
aumento della corrente (mA) nel tubo radiogeno contribuendo così ad abbattere
sensibilmente il rumore. Infatti, la velocità della scansione determina
un'utilizzazione più efficace del tubo in quanto si riduce il suo surriscaldamento e
si riducono i tempi d'attesa tra una scansione e l'altra; si stima che durante la vita
di un tubo nelle TC multistrato, si produca un numero di immagini otto volte
superiore di quelle prodotte da TC meno veloci abbattendo quindi i costi.
TOMOGRAFO COMPUTERIZZATO
Scansione a spirale
Tecnologie BiomedicheSegnali spaziali : Bioimmagini
Spessori Tipici:
0,5 – 1 – 1,25 – 1,5 – 2 pitch
Tecnologia
slip-ring
Bioingegneriaa.a. 2009/2010
125
TOMOGRAFO ASSIALE COMPUTERIZZATO
Scansione assiale
Tecnologie BiomedicheSegnali spaziali : Bioimmagini
Strato 1---------Strato 4--------Strato 8--------Strato 16--------Strato 32--------Strato 64
Spessori Tipici:
0,5 – 1 – 1,25 – 1,5 – 2 pitch
Tecnologia
slip-ring
Bioingegneriaa.a. 2009/2010
Anatomia di un detector
ScintillatoreConverte X-
rays in luce
ConnettoreTrasporta i
segnali al
DAS
Banco FET SwitchingConsente la
commutazione tra canali
e loro combinazione
DAS - Data Acquisition System (non in figura)Converte I segnali analogici in digitali e avvia il processo di ricostruzione
Banco di
Fotodiodi
Converte la luce in
un segnale
elettrico analogico
Bioingegneriaa.a. 2009/2010
126
Configurazione del Detector
Macchia focale
Configurazione detector 4 x 1.25 mm
Scaleable Multi-Slice X-Ray Detection
16 file di detettori
Diode FET Switching Array
Flex Connector A Flex Connector B
Collimatore
Bioingegneriaa.a. 2009/2010
1,25 mm
1,25 mm
1,25 mm
1,25 mm
2,5 mm
2,5 mm
5 mm
Collimazione 5mm
Tu
bo
RX
as
se
Z
Configurazione del Detector
Bioingegneriaa.a. 2009/2010
128
11 - TOMOGRAFIA AD EMISSIONE DI POSITRONI
Il principio di funzionamento di questa apparecchiatura (denominata PET:
Positron Emission Tomography è il seguente: si inietta nel soggetto una
particolare sostanza radioattiva che abbia la possibilità di raggiungere un
determinato tessuto-bersaglio; a seconda cioè dell’organo biologico che si vuole
studiare, si sceglie una sostanza che abbia la proprietà di accumularsi in tale
organo; in generale poi, le sostanze da impiegare devono avere la proprietà di
emettere positroni. Nell’istante in cui avviene questo fenomeno nucleare, dal
nucleo di queste sostanze viene emesso un positrone, il quale rallenta ed
interagisce con un elettrone dando luogo al processo di annichilazione.
L'annichilazione produce due fotini γ di uguale energia orientati in due direzioni
opposte, a 180° l'uno dall'altro, come riportato schematicamente in figura 10.1.
Principio di funzionamento
Un radiofarmaco, emette un positrone, il quale rallenta e interagisce con un elettrone, producendo due fotoni di uguale energia in due direzioni opposte. Successivamente i due fotoni sono rivelati contemporaneamente così da localizzare il radiofarmaco nel corpo in esame.
Bioingegneriaa.a. 2009/2010
Figura 10.1: Schema del principio di funzionamento delle apparecchiature di
tomografia ad emissione di positroni.
La generica coppia di sensori S1 e S2, che si trovi sul tratto nel quale avviene
questa emissione, è in grado di rilevare che, lungo tale tratto, è avvenuto uno di
questi fenomeni nucleari. In un prefissato intervallo di tempo T, il numero ni,j di
129
tali eventi nucleari, avvenuti nel generico pixel i,j, è proporzionale, in senso
statistico, alla quantità qi,j di sostanza radioattiva ivi presente.
Bioingegneriaa.a. 2009/2010
Occorre notare che un problema delicato riguarda il tipo di materiale
nucleare adoperato; è necessario infatti che il tempo di decadimento sia molto
piccolo per evitare che la sostanza radioattiva rimanga a lungo nel corpo del
paziente. Per poter utilizzare tali sostanze è quindi necessario avere a
disposizione, in un luogo molto vicino, anche il ciclotrone mediante il quale tali
sostanze sono ottenibili. Il costo di questi sistemi, apparecchiatura tomografica e
ciclotrone, risulta dell’ordine di alcuni milioni. Pertanto queste apparecchiature
sono oggi considerate importanti sia per eseguire ricerche sul funzionamento dei
vari sistemi fisiologici sia per applicazioni cliniche.
Il confronto fra le due apparecchiature fino ad ora esaminate deve essere
comunque fatto tenendo conto anche di molti altri fattori qui riportati.
La tomografia ad assorbimento (TC) misura le proprietà fisiche dei vari
tessuti, in relazione appunto alla capacità di assorbire raggi x; la tomografia ad
emissione (PET) permette invece d’indagare sul comportamento metabolico di
alcuni tessuti, relativo al posizionamento della particolare sostanza radioattiva
iniettata. Pertanto queste due apparecchiature danno informazioni.
130
La risoluzione spaziale della tomografia ad assorbimento è, allo stato attuale,
è di circa 10 volte maggiore di quella ad emissione di positroni.
Formazione del segnale Pet
La pet si basa su isotopi instabili che emettono positroni.
Gli isotopi instabili sono preparati in un ciclotrone.
Il positrone non permane indefinitamente nella materia.
Si urta con un elettrone, annullandosi, e dando luogo ad un fotone.
Tale processo si chiama annichilazione.
L’annichilazione produce due raggi γ che viaggiano a 180° l’uno dall’altro.
Bioingegneriaa.a. 2009/2010
Formazione del segnale Pet
I due raggi y emessi a seguito dell’annichilazione, raggiungono
una coppia di rilevatori.
Essi registrano un evento (l’annichilazione), esclusivamente
quando vengono effettuate due rilevazioni simultanee.Bioingegneria
a.a. 2009/2010
132
11 - ULTRASUONI
La strumentazione ad ultrasuoni, sviluppata negli ultimi trent’anni, permette
di ricavare con notevole precisione immagini sia statiche che dinamiche
riguardanti lo stato anatomico di alcune parti interne del corpo, sfruttando
apparecchiature relativamente poco complesse e costose. A favore, poi, degli
ultrasuoni, è il fatto che vengono considerati innocui, sebbene ogni tanto appaiano
nella letteratura dubbi in proposito: non per nulla vi sono delle limitazioni
riguardanti sia la banda di frequenza da adoperare (da 1 a 20 MHz), sia l’intensità
(come ordine di grandezza, si tenga presente che la potenza media non deve
superare 0,5 mw/cm2 e quella di picco 0,5 w/cm
2). Ci si limita qui ad illustrare il
modo in cui gli ultrasuoni sono usati nella diagnostica; occorre dire che, da
qualche tempo, vengono utilizzati anche come strumenti terapeutici proprio per la
loro capacità di distruggere particolari strutture quali i calcoli renali (litotritore).
Il suono é un’onda meccanica prodotta da un corpo in vibrazione.
La propagazione dell’onda all’interno del mezzo per una certa distanza dalla sorgente, provoca una sollecitazione delle particelle contigue che, a loro volta, oscillano alternando fasi di compressione e rarefazione.
Cenni di fisica
Bioingegneriaa.a. 2009/2010
Le apparecchiature ad ultrasuoni si basano sulla riflessione che le onde di
pressione subiscono quando attraversano una superficie che delimita regioni di
spazio aventi diversa impedenza nei riguardi della loro propagazione.
133
Dipende dalle grandezze :
D = densità del tessuto (g/cm3)
V = velocità di propagazione nei tessuti (ritenuta costante a 1540 m/s)
VxD = Impedenza acustica
La resistenza opposta dai tessuti alla trasmissione dell’onda
La trasmissione del segnale
Tissue A
Tissue B
ReflectedSound 0,8%
Transmitted Sound 99,2%
tessuto/tessuto
Bioingegneriaa.a. 2009/2010
Tissue A
Tissue B
ReflectedSound 0,8%
TransmittedSound 99,2%
Riflessione tessuto/tessuto
La trasmissione del suono
Il passaggio dell’onda tra due superfici aventi impedenza acustica differente comporta una riflessione parziale della stessa
La parte dell’onda meccanica riflessa provoca una sollecitazione del cristallo che vibrando comporta la creazione di un segnale elettrico ed un voltaggio proporzionale allaampiezza delle onde sonore.
% riflessa = f(Impedenza)
Bioingegneriaa.a. 2009/2010
134
Lo schema di principio è quello riportato in figura 11.1. Un generatore di
ultrasuoni invia all’interno del corpo un fascetto di onde; quando questo incontra
la superficie σ1, viene in parte riflesso dando luogo al primo eco E1; la parte non
riflessa prosegue e, attraversando la seconda superficie di separazione σ1, dà luogo
ad un secondo eco E2 e così via per ogni superficie attraversata.
La misura consiste nella registrazione sia degli istanti nei quali questi echi
arrivano al sensore, sia delle loro intensità; tale intensità risulta dipendere dalla
differenza di impedenza Δ esistente fra i vari mezzi attraversati.
Il funzionamento ora descritto, denominato presentazione tipo A, è stato il
primo realizzato e ha provocato un così grande numero di polemiche da indurre a
credere che gli ultrasuoni non avrebbero arrecato nessun giovamento alla
diagnostica. Questa procedura è comunque attualmente adoperata per misure
grossolane, per esempio per valutare le dimensioni del feto. Ė ugualmente
adoperata in ricerche avanzate quando si tenti d’analizzare il segnale eco con
metodi simili a quelli illustrati per i segnali temporali, in questi casi occorre
campionare a frequenza molto elevata, per esempio in cardiologia la frequenza di
campionamento è circa 20 Mhz.
Ampiezza: energia pressoria dell’onda >> la forza del suono nello spostare le particelle del mezzo contiguo dalla loro posizione di equilibrio
Lunghezza d’onda: distanza tra due punti corrispondenti di due onde pressorie consecutive
Frequenza: numero cicli dell’onda che si ripetono nell’intervallo di un secondo
Caratteristiche dell’onda sonora
Bioingegneriaa.a. 2009/2010
135
11.1 - ECOTOMOGRAFO
L’ecotomografo produce immagini di sezioni del corpo umano attraverso
l’impiego di emissioni di energia ultrasonora. Il principio di funzionamento si
basa sul fatto che l’onda ultrasonora, trasmessa attraverso i tessuti, viene
parzialmente riflessa dalle strutture incontrate durante il percorso, dando luogo
alla generazione di echi. L’intensità dell’onda riflessa è legata alla variazione
d’impedenza acustica che si verifica in corrispondenza delle disomogeneità dei
tessuti che compongono i vari organi. Per la generazione dell’energia ultrasonora,
e per la successiva ricezione degli echi, si impiega un trasduttore composto da uno
o più elementi piezoelettrici, posti a contatto con la pelle mediante
l’interposizione di un gel, avente la funzione di accoppiatore acustico.
Caratteristiche:
NON invasivo
NON dannoso per il paziente
Di veloce esecuzione
Bassi costi
Screening
Meno risolutivo vs CT e RM
utilizzatore dipendente
MA
L’esame ecografico
Bioingegneriaa.a. 2009/2010
I primi tentativi per l’utilizzo degli ultrasuoni a scopo diagnostico risalgono
agli anni ‘50. Nel 1955 furono sfruttate le proprietà piezoelettriche in alcuni
materiali cristallini che risultavano idonei all’utilizzo come trasduttori. Questi
136
materiali, se sollecitati con opportune differenze di potenziale elettrico, subiscono
deformazioni elastiche che provocano delle vibrazioni: esse possono propagarsi
nel mezzo circostante sotto forma di onde ultrasonore.
La generazione dell’onda ultrasonora avviene grazie all’esistenza del fenomeno piezoelettrico.
Trasmissione e ricezione di un’onda sonora a seguito sollecitazione di un cristallo piezoelettrico.
Bioingegneriaa.a. 2009/2010
L’ecotomografo genera le onde ultrasonore ed esegue successivamente una
misura dell’intensità degli echi ricevuti, del tempo trascorso dall’emissione e della
direzione di provenienza degli echi.
Combinando tali informazioni, l’ecotomografo è in grado di generare
un’immagine e renderla disponibile per la presentazione su un monitor televisivo.
Le frequenze ultrasonore utilizzate dipendono dalle caratteristiche costruttive del
trasduttore impiegato e sono funzione delle specifiche applicazioni diagnostiche:
esse sono generalmente comprese nell’intervallo: 2 ÷ 20 MHz.
137
Trasduttori di frequenza elevata, producendo impulsi aventi lunghezza
d’onda e durata inferiori, consentono di ottenere una maggiore risoluzione e
immagini di qualità superiore.
Alle frequenze più elevate, tuttavia, il fenomeno dell’assorbimento di
energia ultrasonora da parte dei tessuti è maggiormente accentuato: ciò riduce
notevolmente la capacità di penetrazione del fascio di ultrasuoni.
L’ecotomografo è dotato di un apparato di compensazione (detto TGC, ossia
Time Gain Compensation) che consente di amplificare in modo differenziato gli
echi a seconda della profondità delle strutture che li producono. Il segnale
amplificato e demodulato viene inviato a un convertitore analogico-digitale (Scan
Converter) e archiviato nella memoria digitale del sistema. Se si esegue la
conversione secondo un’opportuna legge non lineare, si è in grado di ottenere un
processo di pre-elaborazione del segnale in quanto si riesce a espandere la scala
dei grigi in corrispondenza di determinate fasce di ampiezza, cioè proprio in
corrispondenza delle zone in cui il contenuto informativo del segnale risulta
essere maggiore.
I dati numerici, ritrasformati in forma analogica attraverso un convertitore
digitale-analogico, vanno infine a formare il segnale video composito che è
utilizzabile dai normali monitor televisivi. Le modalità di presentazione
dell’informazione fornita dagli echi ultrasonori possono essere differenti. Esse
possono essere classificate in modo generale con il seguente elenco:
A-mode;
B-mode Real Time
M-mode
Doppler (PW e CW)
Color Doppler
138
A-Mode
L’A-mode (Amplitude modulated mode) consiste nella presentazione degli
echi sotto forma di un grafico in cui sono rappresentati dei picchi. L’ampiezza dei
picchi è proporzionale all’intensità dei picchi stessi. Questa modalità è utilizzata
solamente in applicazioni molto specifiche.
B-Mode Real Time
Nel B-mode (Brightness modulated mode) gli echi sono rappresentati sotto
forma di punti aventi luminosità proporzionale all’intensità dell’eco stesso. La
tecnica è impiegata per la produzione di immagini bidimensionali dinamiche
(Real Time) di strutture anatomiche.
M-Mode
L’M-mode (Motion mode) è un metodo particolare di utilizzo del B-mode:
gli echi sono acquisiti lungo una singola linea di scansione. Viene generato un
grafico monodimensionale in cui sono rappresentate le posizioni assunte nel
tempo da strutture in movimento. L’M-mode è tipicamente usato in ecotomografia
cardiologica.
Doppler
Gli ecotomografi con modalità Doppler sfruttano l’effetto Doppler per
determinare la direzione e la velocità del flusso sanguigno: gli echi vengono
analizzati sulla base della variazione apportata alla frequenza degli echi dal
movimento del sangue rispetto al trasduttore ricevente.
Color Doppler
Il Color Doppler o Color Flow Mapping (CFM) consente una stima
dell’informazione ottenuta mediante spettrometria Doppler attraverso la
sovrapposizione a immagini bidimensionali (B-mode).
Questa tecnica è presente nei sistemi che utilizzano lo stesso trasduttore per
entrambe le metodiche di acquisizione. Eseguendo una stima della direzione e
della velocità relativa del flusso ematico in corrispondenza a diversi punti lungo
139
varie direzioni del fascio, si ottiene una rappresentazione delle caratteristiche
anatomiche del miocardio e dei grandi vasi sanguigni. I diversi colori sovrapposti
all’immagine, identificano la direzione e la velocità del flusso sanguigno
migliorando l’interpretabilità e il valore diagnostico di un doppler bidimensionale
tradizionale.
COLOR DOPPLER: definizioni
Il colore rappresenta
velocità medie
Angolo d’incidenza del fascio U/S
Il colore BLU rappresenta un flusso ematico in allontanamento dalla sonda (destra-sinistra)
Il colore ROSSO rappresenta un flusso ematico in avvicinamento alla sonda (sinistra-destra)
Bioingegneriaa.a. 2009/2010
L’informazione può essere spesso completata dalla spettrometria Doppler,
da immagini M-mode, da dati statistici e dai dati anagrafici del paziente.
Le Tecniche di Scansione
Il sistema di scansione adottato (lineare, settoriale, convex) determina il tipo
di presentazione delle immagini ecografiche che possono essere rettangolari, a
settore circolare oppure trapezoidali. Le immagini rettangolari vengono ottenute
con trasduttori realizzati con una serie di elementi piezoelettrici affiancati e
disposti in linea retta (linear array).
140
Le immagini settoriali possono essere ottenute con trasduttori a movimento
meccanico (sector meccanico) oppure con degli array di elementi piezoelettrici
(phased array) molto corti e controllati elettronicamente (sector elettronico).
Con una opportuna sequenza dei valori di fase, è possibile effettuare la
scansione di un area avente la forma di un settore circolare. I trasduttori a
controllo elettronico risultano essere più piccoli e maneggevoli di quelli a
movimento meccanico. I trasduttori di tipo settoriale presentano, come
caratteristica comune, una superficie di appoggio di ridotte dimensioni che facilita
indagini su organi parzialmente schermati dallo scheletro (le cui ossa limitano la
propagazione degli ultrasuoni).
A ciò si contrappone l’inconveniente di una scarsa definizione
dell’immagine negli strati più superficiali. Alcuni trasduttori per impiego
specialistico, utilizzati di solito per indagini endocavitarie, sono realizzati con
elementi miniaturizzati rotanti o con array e generano fasci radiali, conici o
circolari. La logica di controllo del trasduttore è sensibilmente diversa nel caso in
cui la scansione sia realizzata elettronicamente o meccanicamente. Nel primo caso
la funzione principale consiste nel selezionare i cristalli dell’array e il ritardo di
fase con cui applicare gli impulsi di eccitazione. Nel caso di scansione meccanica
(oscillazione o rotazione del cristallo), la logica di controllo provvede a codificare
la posizione angolare del trasduttore. Ciò consente di controllarne con accuratezza
la velocità e di garantire un perfetto sincronismo fra trasmissione, ricezione e
scrittura dei dati in memoria.
Una tecnica di scansione che, almeno in parte, accomuna i vantaggi dei
sistemi lineari e settoriali (ossia l’elevata definizione superficiale e la possibilità
di utilizzo di finestre acustiche) è rappresentata dall’impiego di array convessi
(convex), composti da un array di elementi piezoelettrici disposti lungo un arco di
circonferenza. Le immagini generate in tal caso hanno forma
approssimativamente trapezoidale.
Piuttosto diffusi sono i calcoli di distanze, angoli, aree, volumi e le misure
dei parametri specifici delle singole specialità in cui l’ecotomografia trova utili
applicazioni. Inoltre, spesso è possibile registrare contemporaneamente segnali di
141
diversa natura come l’elettrocardiogramma, il fonocardiogramma o altri esami e
correlarli con le varie immagini cardiache.
In generale, si può concludere, osservando che le tecniche diagnostiche
basate sugli ultrasuoni sono diffusamente applicate in campo
ostetrico/ginecologico, in oftalmologia, in neurologia e nel vasto campo
cardiovascolare.
In sintesi
• Attenuazione aumenta con la frequenza degli ultrasuoni
• Risoluzione laterale migliora all’aumentare della frequenza
• Risoluzione assiale migliora all’aumentare della frequenza
• Angolo di divergenza del fascio diminuisce all’aumentare della frequenza
• Nella scelta della sonda da utilizzare (frequenza e diametro del trasduttore) si cerca un compromessocompromesso tra
la profondità da raggiungere (penetrazione)
e
la definizione desiderata (risoluzione)
Bioingegneriaa.a. 2009/2010
142
12. TOMOGRAFIA A RISONANZA MAGNETICA
Da diversi anni, sempre di più si stanno diffondendo apparecchiature che
sfruttano alcune fenomenologie fisiche basate sull’interazione di campi magnetici
con vari tipi di tessuti biologici, al fine di ottenere significative informazioni da
utilizzare sia in sede clinica, sia nella ricerca medico-biologica. Questo settore è
individuato da diversi acronimi; oggi il più diffuso è MM (Magnetic Resonance
Imaging). Nel passato era invece quasi sempre adoperato l’acronimo NMR
(Nuclear Magnetic Resonance) che descrive indubbiamente meglio la
fenomenologia fisica; in alcune trattazioni si tende comunque ad evitarlo, forse
perché la parola nucleare può evocare situazioni pericolose peraltro inesistenti,
almeno a seguito di fenomenologie nucleari: in realtà occorre avvicinarsi a queste
apparecchiature senza indossare oggetti metallici che potrebbero altrimenti essere
sottoposti all’azione di considerevoli forze meccaniche.
Le fenomenologie fisiche ora descritte possono essere utilizzate per
determinare la densità di particolari sostanze aventi uno spin magnetico che può
essere: spin di elettroni periferici, spin di nuclei e spin di protoni.
TOMOGRAFO A RISONANZA MAGNETICA
Tecnologie BiomedicheSegnali spaziali : BioimmaginiSegnali spaziali : Bioimmagini
Bioingegneriaa.a. 2009/2010
143
Vi sono poi due distinte applicazioni.
a) Determinazione, nei vari punti interni al corpo, della densità di atomi di
particolari sostanze aventi lo spin, ottenendo quindi immagini. Nelle
analisi cliniche il più delle volte si cerca di determinare la densità
dell’idrogeno. La quantità d’idrogeno presente dipende dalle particolarità
dei tessuti biologici esaminati: ad esempio è diversa per le ossa e per i
grassi; in modo particolare, tale diversità è molto spiccata per i tessuti
cancerogeni.
b) Determinazione delle proporzioni presenti di particolari molecole,
contenenti un dato elemento chimico, in un campione spazialmente
omogeneo (spettrografia): in medicina particolarmente significativi a
questo riguardo sono l’idrogeno e il fosforo. In effetti già da alcuni anni
sono numerose le ricerche di spettrografia relativa a tessuti spazialmente
disomogenei in modo da realizzare la spettrografia ad immagini NMR.
I nuclei generano campi magneticiI nuclei generano campi magnetici
N
S
spin nucleare spin nucleare momento magnetico nuclearemomento magnetico nucleare
Bioingegneriaa.a. 2009/2010
Pur essendo notevolmente più complesse, in questa sede sono illustrate
soltanto le apparecchiature che forniscono immagini, data la loro maggiore
144
rilevanza clinica.
I nuclei interagiscono
con un campo magnetico
I nuclei interagiscono
con un campo magnetico
In assenza di
campo magnetico
Nuclei orientati in
modo casuale
In presenza di
campo magnetico
Nuclei allineati al
campo applicato Bioingegneriaa.a. 2009/2010
Per comprendere completamente la teoria, è necessario ricorrere alla teoria
quantistica della materia. Questo però è effettivamente indispensabile quando si
vogliono determinare a priori i risultati delle esperienze, soprattutto quando si
considerano molecole molto complesse; la teoria quantistica è ugualmente
indispensabile quando si desideri indagare sul funzionamento del singolo nucleo.
Nelle applicazioni biomediche invece, ciò che conta è il funzionamento d’insiemi
estremamente numerosi di nuclei; il funzionamento può quindi essere interpretato
ricorrendo alle leggi della fisica classica. Anche con questa limitazione,
l’esposizione delle fenomemologie rimane ugualmente complessa e quindi in
questa sede si fa un’esposizione alquanto superficiale.
Ora e nel seguito faremo riferimento alla terna di assi cartesiani riportata
nelle figure 12.1 e 12.3; supponiamo poi che l’asse del corpo del soggetto
coincida con l’asse z.
Per comprendere il funzionamento, è utile elencare gli avvolgimenti presenti
nell’ apparecchiatura. Il campo magnetico di induzione B0, ora chiamato
principale, è disposto secondo l’asse z. Può essere generato mediante: a) un
145
magnete permanente; b) un avvolgimento resistivo che presenta, cioè, un
significativo valore di resistenza; c) un avvolgimento superconduttore, costituito
da particolari materiali e mantenuto all’appropriata temperatura per dar luogo alla
superconduttività. I magneti permanenti sono stati adottati soprattutto agli inizi
delle ricerche. Per ovvie ragioni l’avvolgimento resistivo è adoperato soltanto per
bassi valori di Tesla (meno di 0,3 T). Nelle più moderne apparecchiature
usualmente si adoperano avvolgimenti superconduttivi, mediante i quali si
realizzano abbastanza bene induzioni magnetiche dell’ordine di 1 ÷ 2 T; in
qualche apparecchiatura per la spettroscopia si è arrivati anche a 4 T.
0.2T / 0.35T
0.5T
Permanent Super-conducting
0.7T
1.0T-1.5T
3T
Bioingegneriaa.a. 2009/2010
Il diametro interno dell’avvolgimento deve essere quasi di 1 metro per
permettere l’introduzione al suo interno del corpo del paziente. Le variazioni di
induzione magnetica tollerabili sono di qualche parte su un milione, almeno nelle
zone centrali. Per rendere più uniforme il campo magnetico principale cercando di
ridurre 1’effetto delle dimensioni finite delle spire, si adoperano altri avvolgimenti
ausiliari (shim coil: avvolgimenti tampone). Vi sono poi tre altri avvolgimenti per
generare gradienti del campo magnetico nelle tre direzioni x, y e z: mediante
146
questi avvolgimenti si “selezionano” fette, righe e colonne dei voxel interni al
corpo. I valori di questi gradienti sono dell’ordine di grandezza di qualche
millitesla per metro. Infine vi sono avvolgimenti RF utilizzati sia per generare
opportuni segnali a Radio Frequenza, sia per ricevere segnali emessi dal soggetto.
I segnali generati da questi avvolgimenti sono in generale impulsi di sinusoidi di
una ben determinata frequenza: per esempio, volendo determinare un’immagine di
densità dell’idrogeno, con un campo magnetico di 1 T, la frequenza deve essere
42,57 Mhz.
Sottoponendo il corpo al campo magnetico principale d’induzione B0, gli
spin degli elettroni si allineano lungo l’asse z generando un momento magnetico
M0 diretto lungo tale asse; si dimostra poi che in effetti gli elettroni compiono un
movimento di precessione attorno alla direzione del campo magnetico B0. La
pulsazione di tali movimenti (pulsazione di Larmor anche pulsazione di
risonanza) è data da:
w0=γB0 (1)
dove γ è il rapporto giromagnetico ed è un valore caratteristico (con ottima
precisione) del protone in questione.
Bo
La frequenza di precessione è data
dalla equazione di Larmor
(y =rapporto giromagnetic)
2Bo
Meccanica classicaMoto di precessione di un singolo nucleo
attorno al campo applicato
Meccanica classicaMoto di precessione di un singolo nucleo
attorno al campo applicato
Bioingegneriaa.a. 2009/2010
147
Figura 12.1: Risonanza magnetica nucleare: orientamento degli assi
(x,z) e del campo magnetico principale B0
Per effetto del campo magnetico, prodotto dagli avvolgimenti RF con
impulsi di sinusoidi di pulsazione ω0, il momento magnetico ruota e quindi risulta
funzione del tempo: M = M(t). Scegliendo in modo opportuno la durata T e le
ampiezze dell’ impulso di sinusoidi, si può ottenere quindi che, al suo cessare,
M(t) sia ruotato di 90° (o di 180°); con riferimento alla figura 12.1, ad esempio, il
momento magnetico M(T) sia allineato lungo l’asse x. Questa modifica delle
orbite degli elettroni comporta un assorbimento di energia che viene
successivamente emessa; quando termina tale impulso, gli elettroni infatti tendono
a riportarsi nella condizione originaria. Considerando le componenti di M(T), si
hanno quindi due distinti transitori: Mx tende a 0 e Mz tende a M0.
Questi transitori risultano essere degli esponenziali e quindi sono
caratterizzati dai valori di due costanti di tempo T1 e T2. Queste costanti di tempo
sono di notevole rilevanza in quanto risultano diverse secondo il tessuto in esame,
come indicato in figura 12.2. Una volta determinati questi valori per i vari pixel
(vedi più sotto), con le opportune elaborazioni si possono dedurre due immagini
distinte chiamate usualmente appunto T1-immagine e T2-immagine. Spesso ci si
limita a determinare una sola immagine, costituita in qualche modo da un
“compromesso” di queste due immagini. In realtà, ai su citati esponenziali sono
sovrapposte piccole oscillazioni che giocano un ruolo molto importante nella
spettroscopia. mentre possono essere completamente ignorate quando si desidera
ottenere un’ immagine.
148
Figura 12.2 Transitori per diversi tipi di tessuti.
Eccitiamo ora l’avvolgimento preposto ad ottenere il gradiente Gz lungo
l’asse z come indicato in figura 12.3. Alla luce della relazione (1), soltanto gli
elettroni di una “fettina” del corpo sono in risonanza con l’impulso RF; pertanto
le misure eseguite dipendono soltanto dai tessuti cosi selezionati. In linea di
principio, agendo mediante gli altri due avvolgimenti di gradiente, si potrebbe
pensare di selezionare il singolo pixel (o il singolo voxel); in realtà questa
procedura darebbe luogo a una prova eccessivamente lunga e quindi la selezione
del pixel (o del voxel) è ottenuta anche mediante altre procedure qui non illustrate.
figura 12.3: Selezione di una “fetta” Δz del corpo mediante
il gradiente B0(z)
149
13 - APPENDICE
13.1 - INGEGNERIA CLINICA
In tutte le strutture sanitarie risulta ormai indispensabile la presenza di gruppi
di persone espressamente dedicate a risolvere numerose questioni concernenti le
tecnologie: è così nata la figura professionale dell’ingegnere clinico. Come è stato
già detto nel capitolo introduttivo, è ormai largamente riconosciuto che
l’inserimento di bioingegneri nelle strutture sanitarie permette di raggiungere i
due seguenti obiettivi:
a) miglioramento delle prestazioni sanitarie, in quanto le metodologie e le
tecnologie sono adoperate “al meglio” per i singoli pazienti;
b) diminuzione dei costi di gestione delle strutture sanitarie, in quanto la
strumentazione è adoperata “al meglio” ai fini organizzativi e gestionali.
In un recente documento del Clinical Engineering Division dell’International
Federation on Medical and Biological Engineering si trova questa definizione di
ingegnere clinico.
L ‘ingegnere clinico è coinvolto, nei riguardi delle proprie aree di
competenza, per un uso sicuro, appropriato ed economico delle tecnologie nei
sistemi sanitari ed è coadiuvato nello svolgimento di tali funzioni dai tecnici
biomedici. Secondo questa definizione, l’attività dell’ingegnere clinico riguarda
tutte le questioni nelle quali si debbano considerare aspetti tecnologici dei vari e
molteplici problemi inerenti i sistemi sanitari, dal perfezionamento e
manutenzione di apparecchi al controllo di qualità, dal prestare opera di
consulenza nella fase degli acquisti all’aiutare il personale medico
nell’interpretazione dei segnali acquisiti mediante la strumentazione biomedica.
Dall’esame di numerosi documenti preparati dalla suddetta Federazione, le
attività dell’ ingegnere clinico possono essere evidenziate facendo riferimento ai
seguenti tipi di problemi.
Consulenza sulla tecnologia esistente. L’ingegnere clinico ha la
responsabilità di dare pareri sull’applicabilità di tali tecnologie nell’ospedale, sia
in risposta a problemi clinici precisati, sia prendendo l’iniziativa di introdurre
150
nuovi prodotti o metodi ritenuti validi ed appropriati per la struttura di cui fa
parte.
Valutazione delle apparecchiature ed acquisti. L’ingegnere clinico deve
essere consultato al momento della scelta e dell’acquisto delle apparecchiature per
dare una valutazione tenendo conto: dei costi d’acquisto e di gestione (consumi e
spese ausiliarie), dell’adeguatezza dell’apparecchiatura ad assolvere il compito
richiesto presso l’ente cui è destinata, del rapporto costi/benefici realizzabile
presso tale ente, della loro sicurezza nell’ambiente proposto, del confronto fra il
servizio richiesto e quello offerto dal costruttore.
Installazione e collaudo della nuova apparecchiatura per assicurare sicurezza
e funzionalità.
Manutenzione. La manutenzione pianificata di un’apparecchiatura è un
fattore essenziale per assicurarne la sicurezza e l’efficienza; questo servizio deve
anche prevedere un programma di dismissione di apparecchi obsoleti, al fine di
assicurare la continuità del servizio.
Prevenzione degli infortuni. All’ingegnere clinico compete la responsabilità
di evitare situazioni pericolose. Ciò comporta la necessità di operare in modo
appropriato avendo approfondite conoscenze sul rischio di alcune apparecchiature
potenzialmente difettose, conoscenze provenienti da agenzie internazionali o
nazionali, governative o commerciali. L’ingegnere clinico deve anche, a sua volta,
informare tali agenzie, quando sia il caso di infortuni o di situazioni pericolose.
Misure cliniche. L’aumento nelle richieste di dati oggettivi ad uso clinico o
di ricerca ha comportato una proliferazione di tecniche di misure cliniche. Molti
dei dispositivi di misura richiedono che il funzionamento sia controllato da
persone aventi specifiche competenze tecniche; per molte apparecchiature è poi
necessario anche l’intervento di un ingegnere clinico al fine di rielaborare i dati
acquisiti in forme più adatte all’uso clinico.
Supporto tecnico e metodologico al sistema informatico ospedaliero. Il
diffondersi di apparecchi numerici collegati fra loro in un rete informatica
d’ospedale pone numerosi problemi di coordinamento e di gestione di tutta
l’informazione esistente sia presso il singolo ospedale, sia in reti informatiche che
151
collegano diversi enti.
Supporto tecnico e servizi generali. L’ingegnere clinico può contribuire al
miglioramento del servizio sanitario fornendo competenze tecniche in numerosi
problemi quali: la supervisione durante la fase della realizzazione di
apparecchiature speciali, la modifica di servizi esistenti in modo da adeguarli a
nuove richieste o da migliorarne le prestazioni (per esempio, sviluppo di
programmi per elaboratori elettronici ed estensione del sistema di calcolo).
Addestramento ed aggiornamento. L’ingegnere clinico ha il dovere, non solo
di addestrare i propri colleghi giovani, ma anche i medici ed in parte anche gli
utenti del servizio sanitario. In particolare ha il compito:
- di provvedere all’addestramento sul campo del personale tecnico di recente
formazione, sviluppando programmi di insegnamento;
- di svolgere seminari e corsi con lo scopo di fornire a tutto il personale
medico, dallo studente al primario, le informazioni più adeguate su ciò che
la tecnologia può offrire;
- consigliare gruppi di potenziali utenti sulla disponibilità di nuove
apparecchiature e di nuove metodologie.
Ricerca e sviluppo. È opportuno il coinvolgimento dell’ingegnere clinico, a
partire dalla definizione del problema, in ogni progetto sanitario riguardante le
tecnologie e/o le metodologie; in ambiente clinico la formulazione corretta del
problema può infatti richiedere una intensa campagna di misure, la loro analisi ed
il loro confronto, prima che possa partire il vero e proprio progetto. Inoltre è
necessaria un’adeguata sperimentazione controllata sul prototipo; un’analisi della
sua efficacia nell’ambiente di lavoro è quanto mai importante per trasferire
l’innovazione nella pratica.
13.2 - DEFINIZIONI
Nelle Norme CEI che si riferiscono a specifiche categorie di apparecchiature
sono ricorrenti le seguenti definizioni che vengono qui riportate:
152
Paziente: ogni essere vivente (persona o animale) sottoposto ad esame o trattamento medicale.
Ambiente circostante il paziente: Lo spazio (fino a 2,5 metri di distanza dal paziente) in cui possono
verificarsi contatti intenzionali o non intenzionali tra paziente e apparecchio
e tra apparecchio e altre persone.
Circuito paziente: il circuito elettrico comprendente il paziente.
13.3 - PARTI DELLE APPARECCHIATURE
Parte conduttrice accessibile: parte conduttrice di un apparecchio che può essere toccata dall’operatore o dal paziente senza l’impiego di un utensile.
Parte applicata: complesso delle parti dell’apparecchio che vengono intenzionalmente messe in contatto con il paziente sotto esame o cura.
Parte applicata isolata di tipo F(flottante): parte applicata, isolata da tutte le parti dell’apparecchio in modo tale che la corrente di dispersione nel paziente, ammissibile in condizioni di primo guasto, non venga superata, quando tra la parte applicata e la terra si applica una tensione pari a 1,1 volte la più elevata tra le tensioni nominali di rete.
Massa dell’apparecchio: si intende l’involucro comprendente:
tutte le parti conduttrici accessibili
pomoli, maniglie, appigli, etc.
alberi accessibili
Sorgente elettrica interna: sorgente incorporata nell’apparecchio e destinata a fornire l’energia elettrica necessaria e sufficiente per far funzionare l’apparecchio stesso.
Entrata di segnale: parte dell’apparecchio, che non sia una parte applicata, destinata a ricevere tensioni o correnti di segnale in entrata (per esempio per visualizzare, elaborare, registrare dati).
Uscita di segnale: parte di un’apparecchiatura, che non sia una parte applicata, destinata a fornire tensioni o correnti di segnale in uscita.
Documentazione: documentazione annessa all’apparecchio o ad un accessorio che contiene
tutte le informazioni importanti per l’operatore, l’installatore o il montatore dell’apparecchio specie per quanto riguarda la sicurezza.
153
Sotto tensione: stato di una parte, in condizione usuale o di primo guasto, che può causare, quando la parte stessa viene toccata, una corrente superiore alla corrente di dispersione ammissibile in condizione normale tra la parte stessa e la terra, ovvero tra la parte stessa ed una parte accessibile dell’apparecchio.
Parte collegata alla rete: il complesso di tutte le parti dell’apparecchio (escluso il conduttore di protezione) destinate ad avere un collegamento conduttore con la rete di alimentazione.
13.4 - ISOLAMENTO
Isolamento fondamentale: isolamento di cui sono munite le parti sotto tensione per fornire la
protezione fondamentale da contatti diretti o indiretti.
Doppio isolamento: isolamento comprendente un isolamento fondamentale ed un isolamento
supplementare.
Isolamento funzionale: isolamento tra le parti sotto tensione non equipotenziali, necessario per il normale funzionamento dell’apparecchio.
Isolamento rinforzato: un sistema di isolamento unico delle parti sotto tensione, tale da fornire un grado di protezione contro i contatti diretti ed indiretti equivalente a quello di un doppio isolamento nelle condizioni specificate dalle presenti Norme
Impedenza di protezione: Componente o insieme di componenti la cui impedenza, per costruzione e
affidabilità, può essere collegato tra le parti sotto tensione, ovvero tra le
parti che possono andare sotto tensione in condizioni di primo guasto, e le
parti conduttrici accessibili o le parti applicate, limitando la corrente di
dispersione al valore ammesso.
Conduttore supplementare di protezione: conduttore da collegare tra un morsetto di terra supplementare di protezione ed un sistema di protezione esterno.
Morsetto di terra funzionale: morsetto collegato direttamente ad un punto di un circuito di misura o di controllo o ad uno schermo, destinato ad essere messo a terra per ragioni funzionali.
Conduttore equipotenziale: collegamento conduttore tra parti conduttrici estranee e/o l’apparecchio ed una sbarra equipotenziale.
154
Conduttore di protezione: conduttore di collegamento tra il morsetto di terra di protezione ed un sistema esterno di messa a terra di protezione.
Trasformatore di isolamento (per uso) medicale: trasformatore usato in campo medico destinato a fornire energia ad un
apparecchio elettromedicale, per ridurre al minimo la probabilità di
interruzione di energia a seguito di guasto verso terra nel circuito alimentato
o in un apparecchio ad esso collegato.
Trasformatore di sicurezza (per uso) niedicale: trasformatore con un avvolgimento secondario separato elettricamente dalla
terra e dalla massa del trasformatore stesso da un isolamento fondamentale
almeno, e separato elettricamente dall’avvolgimento primario mediante un
isolamento, equivalente almeno ad un doppio isolamento o ad un
isolamento rinforzato, destinato ad alimentare circuiti a bassissima tensione
di sicurezza medicale. 13.5. CORRENTI ELETTRICHE
Corrente di dispersione:
corrente non funzionale attraverso o lungo l’isolamento. Le parti sotto
tensione di ogni apparecchio producono, a seconda del tipo di isolamento,
verso gli elementi conduttori dello stesso, delle correnti di dispersione che
possono modificare il loro valore nel tempo. Si possono creare delle
correnti fra conduttori adiacenti, che si trovano a potenziale diverso
(corrente di tipo capacitivo), oppure fra conduttori o componenti la cui
protezione abbia perso in isolamento, condizione questa che può essere
favorita da umidità o polvere. Si definiscono le seguenti e più importanti
correnti di dispersione: corrente di dispersione verso terra, corrente di
dispersione sull’involucro e corrente di dispersione nel paziente.
Corrente di dispersione sull’involucro: corrente fluente dall’involucro o
da parte di esso verso terra o verso un’altra parte dell’involucro attraverso
un collegamento conduttore esterno diverso dal conduttore di protezione.
Una persona che venga in contatto con queste parti e con la terra sarà
attraversata da questa corrente.
Corrente di dispersione verso terra: corrente fluente dalla parte collegata
alla rete verso il conduttore di protezione attraverso o lungo l’isolamento.
Se il conduttore di protezione è difettoso o interrotto, la corrente attraversa
la persona che accidentalmente stabilisce un contatto fra l’apparecchio
difettoso e la terra.
Corrente di dispersione nel paziente: corrente fluente dalla parte applicata
al paziente verso terra o fluente dal paziente verso terra attraverso una parte
applicata isolata di tipo F, a causa della creazione non intenzionale sul
paziente di una tensione dovuta ad una sorgente esterna.
155
Corrente funzionale nel paziente: corrente fluente nel paziente
nell’impiego usuale tra elementi della parte applicata e destinata a produrre
effetti fisiologici; ad esempio correnti necessarie per la stimolazione
nervosa e muscolare, stimolazione cardiaca, defibrillazione, tecniche
chirurgiche ad alta frequenza.
Corrente ausiliaria nel paziente: corrente fluente nel paziente
nell’impiego usuale tra elementi della parte applicata e non destinata a
produrre un effetto fisiologico: ad esempio la corrente di polarizzazione di
amplificatori, correnti impiegate nella pletismografia.
Al fine di valutare le correnti di dispersione le Norme CEI prendono in
considerazione le seguenti due condizioni di funzionamento:
Condizione usuale di funzionamento (N.C.): è quella in cui l’apparecchio è correttamente alimentato dalla rete e correttamente collegato al conduttore di protezione (se di Classe I).
Condizione di primo guasto (S.F.C.): è una condizione anomala, relativamente frequente e potenzialmente pericolosa per la quale le Norme fissano condizioni di sicurezza meno rigide di quelle relative alle condizioni d’uso normale ma che rientrano ancora nell’ambito della sicurezza.
I guasti considerati sono i seguenti:
interruzione di uno dei conduttori di alimentazione;
interruzione del conduttore di protezione (terra);
corto circuito delle parti costituenti un doppio isolamento;
corto circuito dell’isolamento tra una parte applicata e le parti sotto
tensione di circuiti secondari.