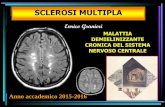
LA SCLEROSI MULTIPLA
description
Transcript of LA SCLEROSI MULTIPLA

LA SCLEROSI MULTIPLA

DEFINIZIONE
Patalogia infiammatoria demielinizzante, verosimilmente su base autoimmune, che
causa progressiva disabilità.
Presenta lesioni caratteristiche (placche), sedi preferenziali e disseminazione spazio
temporale

EPIDEMIOLOGIA
• Età giovane adulta (età insorgenza 18-45 anni)
• Incidenza maggiore nel sesso femminile (F:M= 2-3:1) e nella razza caucasica
• Incidenza di malattia aumenta con la distanza dall'equatore (relazione con latitudine)
• Prevalenza e incidenza variano nel mondo da regione a regione (studi su paesi, famiglie,popolazioni e gruppi etnici)
• Prevalenza più elevata in nord Europa,sud Australia e regioni centrali del nord America (la più elevata 250/100000 isole Orkney)
• Classificazione delle regioni del mondo in base alla prevalenza: BASSA (<5 casi/100000 persone) INTERMEDIA (5-30 casi/100000 persone) ALTA (>30 casi/100000 persone)

EPIDEMIOLOGIA
• La prevalenza nell’italia continentale : tra 40 to 70 /100 000 abitanti
• La prevalenza nelle isole : 59/100 000 nel 1995 a Catania e di 144 e 152 nelle province di Nuoro e Sassari nel 1994 and 1997.
• Rapporto F:M varia da 1.2 al 2.3
• Gruppo a più alta prevalenza: 35–49 anni.
• Incidenza annuale media tende a crescere nel tempo (dal 2.4- 3.9 /100 000 nel1990–1993 al 4.2 per 100 000 nel 1995–1999). Incidence molto più alta in Sardegna (6.8 /100 000 in 1993–1997
In Italia:
Ragione di tale variabilità nell’epidemiologia della sclerosi multipla non è nota
Fattori ambientali + fattori genetici
Presunte “”epidemie di SM” Studi sulle popolazioni migranti
Nuovi possibili fattori ambientali associati a SM• Vitamina D (associazione inversa
tra Vit.D e rischio di sviluppo SM)• Esposizione solare• Fumo (associato con aumentato
rischio di sviluppo SM)

ETIOLOGIA
IGNOTA:
Malattia di origine autoimmune (mediata almeno in parte dai linfociti T)
Predisposizione genetica (RA 5% di malattia in parenti di I ° grado di pz affetti da SM)tasso di concordanza circa 30% in gemelli monozigotiloci genetici multipli indipendentiassociazione con alleli HLA (HLA-DR2)
Fattore esterno (infettivo):Infezioni-ipotesi igienica
Infezioni da virus: JC virus; HTLV-1, Paramixovirus (parotite, Morbillo); Herpesvirus (HHV-6, EBV); Corona virus; Virus parainfluenzali
Chlamydia Pneumoniae
Mai dimostrata tramissione interumanaConviventi non consanguinei non hanno aumento del rischio

IPOTESI PATOGENETICHE
• Azione diretta del virus che penetra la BEE localizzandosi nelle cellule del SNC in stato di latenza con riattivazioni saltuarie in occasioni di circostanze di immunodepressione
• Mimetismo Molecolare: antigeni virali che cross-reagirebbero con proteine della mielina, o attiverebbe linfociti T autoreattivi non soppressi durante la maturazione timica

PATOGENESI
• Insulto immunitario aspecifico (infezione?)
• Attivazione dei linfocicti T (Th1) e monociti
• Adesione ad endotelio della BEE e transmigrazione delle immunocellule
• Risposta infiammatoria locale del parenchima
• Danno mielinico


PRESENTAZIONE DELLA MALATTIA
• Placche multifocali di demielinizzazione situate nella sostanza bianca con predilezione per:
– nervo ottico
– corpo calloso
– tronco encefalico
– Midollo spinale
– aree periventricolari
– Cervelletto

• Localizzazione placche prevalentemente perivasale
• Aree di demielinizzazione con reazione gliotica
• Forma irregolare
• Dimensioni da pochi millimetri a diversi cm3
LE PLACCHE 1

Colore e consistenza variano nel tempo:
• Placche recenti: • Rosee
• Molli
• Margini sfumati
• Placche di vecchia data:• Grigie
• Dure
• Limiti netti
LE PLACCHE 2

Regione demielinizzata ipocellulare della sostanza bianca periventricolare
Dimostrazione della rarefazione assonale nella stessa lesione
Bordi di una lesione attiva
Macrofagi conteneti detriti mielinici

SVILUPPO DELLA PLACCA
Placca Acuta Attiva
•Flogosi di lunga durata
•Demielinizzazione periferica
•Gliosi centrale
•Demielinizzazione completa
•Rarefazione assonale
•Deplezione oligodendrocitica
•Intensa gliosi astrocitaria
•Demielinizzazione •Edema•Infiltrato flogistico
Placca Cronica Attiva
Placca Cronica Silente

Tentivo di parziale rimielinizzazione alla periferia della placca da parte degli
oligodendriciti residui

FISIOPATOLOGIA
Danno mielinico
Perdita supporto trofico all’assone
Blocco conduzione/rallentamento impulso
Deficit neurologico

FISIOPATOLOGIA 2
Risoluzione edema/infiammazione
+
Rimielinizzazione iniziale
Recupero deficit neurologico
Danno cronico
Segni/sintomi clinici irreversibili

CLINICA
Funzioni Visive Funzioni Piramidali ed extra
Spasticità Fatica
Funzioni Cerebellari Funzioni Tronco-Encefaliche
Funzioni Sensitive Funzioni Sfinteriche e Viscerali Manifestazioni Epilettiche
Funzioni Mentali Dolore
Altro
Bergamini Harrison Noseworthy NEJM 2000
Estrema variabilità temporale e spaziale delle manifestazione

SINTOMI D’ESORDIO
• Ipostenia ad uno o più arti 49%
• Neurite Ottica Retrobulbare 22%
• Parestesie/disestesie 18%
• Sintomi cerebrali 15%
• Diplopia, vertigini, disturbo minzione 10%
• Manifestazioni parossitiche o psichiche 5%
Harrison Noseworthy NEJM 2000

NEURITE OTTICA RETROBULBARE
• Calo del visus instaurantesi in alcuni giorni (“vedere appannato”)
• Dolore retro-sovraorbitario
Al campo visivo: scotoma centrale con allargamento della macchia cieca
• Discromatopsia • Fenomeno di Uhthoff (calo del visus dopo sforzo
fisico o rialzo termico)
Harrison Noseworthy NEJM 2000

FUNZIONI PIRAMIDALI
• Riscontrabile nel 100% degli affetti• Ipostenia: monoparesi-emiparesi-
parapresi• IperreflessiaSegno di Babinski• Assenza riflessi addominali• Mioclono di piede o rotula• Spasticità
Harrison Noseworthy NEJM 2000

FATICA
• Riscontrabile nell’85% degli affetti• “Senso opprimente” di stanchezza• Può comparire in qualunque stadio• Non direttamente correlata con disabilità• Influenzata dalla temperatura corporea• Fattori contribuenti:
• Scarsa qualità del sonno• Citochine pro-infiammatorie• Farmaci• Depressione• Sforzo per fronteggiare debolezza e spasticità
Bergamini Harrison Noseworthy NEJM 2000

FUNZIONI CEREBELLARI
• Atassia
• Nistagmo• Temore intenzionale (ma anche posturale)• Parola scandita
• Dismetria
• Adiadococinesia
Bergamini Harrison Noseworthy NEJM 2000

FUNZIONI DEL TRONCO ENCEFALICO
Diplopia • Nistagmo • Oscillopsia• Paralisi Facciale (periferica, associata a disestesie
dell’emivolto)• Disfagia, disfonia, disartria fino a paralisi
pseudo-bulbare (danno tratti cortico-bulbari o nervi cranici
bulbari)• Vertigini
Bergamini Harrison Noseworthy NEJM 2000

FUNZIONI SENSITIVE
• Frequentemente da danno delle vie lemniscali
• Parestesie
• Atassia sensoriale
• Ipoestesia tattile epicritica e astereognosia
• Senso di costrizione al tronco con disestsia
• Segno di Lhermitte (dannocordoni posteriori a livello cervicale)
Bergamini Harrison Noseworthy NEJM 2000

FUNZIONI SFINTERICHE E VISCERALI
• 90% degli affetti lamenta disfunzioni sfinteri urinare o fecali o disturbi della sfera sessuale
• Interruzione delle vie discendenti di controllo dei centri midollari sacrali
Bergamini Harrison Noseworthy NEJM 2000

FUNZIONI SFINTERICHE E VISCERALI
Bergamini Harrison Noseworthy NEJM 2000
Apparato Urinario:
• Instabilità/iperreflessia detrusoriale (fino alla urge incontinence con spasmi vescicali)
• Dissinergia vescico.sfinterica
• Areflessia detrusoriale (litiasi, infezioni, idroureteronefrosi)
Tratto Gastro-intestinale
• Stipsi 30%:
riduzione del riflesso gastrocolico
riduzione del torchio addominale
Spasmo muscolatura pelvico
Ridotta motilità intestinale
Ridotta attività fisica
• Incontinenza 15%
• Diarrea
Problemi Sessuali
• Uomo
Deficit di erezione
Aumento della soglia di percezione dello stimolo sensitivo
Ipo-anorgasmia
• Donna:
Disestesie area perineale
Ridotta sensibilità perineale
Anorgasmia
• Riduzione della libido psicogena

FUNZIONI MENTALI
• 40-60% dei pazienti affetti presentano declino cognitivo• 20% mostra demenza grave• Demenza sottocorticale:
• Perdita memoria di fissazione• Incapacità di mantenere l’attenzione• Perdita della fluenza verbale
• Interessamneto pre-frontale:• “Belle indifference” con euforia inappropriata
• Disturbo del tono affettivo• Depressione (inizalmente reattiva poi cone conseguenza di disturbo
organico 60%)
Bergamini Harrison Noseworthy NEJM 2000

ALTRI DISTURBI
• Distrubi Parossistici:• Della durata di alcuni minuti massimo con risoluzione ed a carattere
recidivante• 5-40 episodi/die• Contratture toniche di un emisoma• Disartria parossistica• Atassia Parossistica• Parestesie dolorose degli arti• Segno diLhermitte
• Crisi Epilettiche:• Lieve aumento dell’incidenza• Crisi parziali motorie con o senza generalizzazione
Bergamini Harrison Noseworthy NEJM 2000

DOLORE
• 50% affetti
• Dolore cronico della colonna spinale• Dorso-Lombare
• Posturale
• Parestesie urenti
Bergamini Harrison Noseworthy NEJM 2000

• Scala di disablità di Kurtzke

VARIANTI CLINICHE
1. SM a riacutizzazioni e remissioni con o senza recupero completo dagli attacchi (RR)
2. SM secondariamente progressiva con o senza sovrapposti attacchi durante la fase progressiva (SP)
3. SM primitivamente progressiva (PP)
4. SM progressiva con riacutizzazioni con o senza recupero completo dagli attacchi (RP)
Bergamini Harrison Noseworthy NEJM 2000,lublin AA Neurology 1996

VARIANTI CLINICHE
• Attacco:
Sviluppo di nuovi o riacutizzazione di vecchi sintomi o segni neurologici della durata di almeno 24 h non associato a ferbbre, infezioni o altre malattie intercorrenti
• Prevalenza:
• RR 45%
• SP 35%
• PP 10%
• PR 10%

SM Relapsing-Remitting (RR)
Ricaduta chiaramente diagnosticata con (A) o senza (B) pieno recupero del
deficit neurologico, i periodi intercritici sono assenti da progressione di malattia
• Frequenza media di ricadute: 0.5/anno (maggiore nei primi anni con seguente tendenza alla riduzione)
• Il 10% di pz con SM-RR tende dopo 10 anni a sviluppare una forma Secondariamente Progressiva (SP)
Forma benigna:10%A 15 aa determina solo minima
disabilità (<3 scala di Kurtzke)Forma maligna:
5%Decorso rapidamente progressivo
con inabilità completa in poche settimane/mesi

PR: Simile alla forma SP con presenza di ricadute durante la progressione
Lublin A. A. of Neurology 1996
PP: Esordio subdolo Decorso progressivo “ab initio”Senza riesacerbazioni
SP: Progressione continua della malattia dopo X anni di RR
SM altre varianti cliniche

FATTORI PROGNOSTICI POSITIVI
• Esordio giovanile
• Sintomi monofocali
• Interessamento NO, sensitivo
• Recupero completo deficit nel tempo intercorrente tra i primi 2 attacchi

FATTORI PROGNOSTICI NEGATIVI
• Sesso maschile
• Esordio tardivo
• Esordio plurisintomatico
• Interessamento cerebellare o piramidale precoce
• Elevata frequenza di ricadute con alta disabilità residua nei primi 5 aa

1. Evidenza di lesioni nel SNC disseminate nel tempo e nello spazio
- TEST PARACLINICI
RMI
analisi del liquor cerebrospinale
potenziali evocati
2. Esclusione di altre patologie in grado di spigare le caratteristiche cliniche
LA DIAGNOSI
Evidenza clinica di “attacco”, episodio di disturbo neurologico
simili a quelli visti in SM, che duri almeno per 24 h (causati da lesioni
infiammatorie e demielinizzanti) Diagnosi è CLINICA

Il più importante strumento nella valutazione della SM
Lesioni rilevate a RMN debole correlazione con stato clinico EDSS
Riduzione del volume delle lesioni valutate come efficacia delle terapie
Zone di impregnazione contrastografica dopo somministrazione di Gadolinio rappresentano lesioni attive (aumento della permeabilità
BEE ed intensa flogosi)
La DiagnosiRisonanza magnetica nucleare (RMN)

La DiagnosiRisonanza magnetica nucleare (RMN)
Lesioni iperintense nelle immagini T2 pesateforma ovale-ellitticaSostanza bianca periventricolare, all’interno della superficie del corpo calloso, regione iuxtacorticale (giunzione sost bianca-grigia), regioni infrantentoriali e nel midollo spinale“Dita di Dawson”(perpendicolari ai ventricoli laterali)

La DiagnosiRisonanza magnetica nucleare (RMN)
Lesioni ipointense nelle immagini T1 pesate (BUCHI NERI)
In regione sopratentoriale e raramente in fossa posterore e midollo spinale. Si sviluppano da lesioni “prendono contrasto con gadolinio” e nel 50% dei casi sono transitorie.Permanenti (irreversibile distruzione di tessuto, grado di moderata atrofia) Transitorie (edema e demielinizzazione con successiva rimielinizzazione
Maggior numero di lesioni ipointense in T1 di quelle iperintense in T2 in pazienti con SPSM e PPSM rispetto a quelli con RRSM

Midollo spinale:
• Lesioni Iperintense in T2 (“Buchi neri” rari), occupano solo parte della sezione trasversale
• 3 mm di dimensioni e meno della lunghezza di 2 segmenti vertebrali
• Lieve/assente edema del midollo
• M. cervicale interessato nel 90% di pz con SM
• Lesioni Focali iperintense in T2 in RRSM (rare lesioni confluenti in SP e PPSM)
La DiagnosiRisonanza magnetica nucleare (RMN)
Le lesioni nel midollo spinale sono spesso associate a sintomi clinici
Lesioni nel midollo spinale NON tipiche in persone anziane sane

SM- La DiagnosiRisonanza magnetica nucleare (RMN)
Consente evidenzare di DISSEMINAZIONE TEMPORALE e SPAZIALE delle LESIONI

SM- La DiagnosiAnalisi del liquido cerebrospinale (CSF)
•Può mostrare anomalie del SNC di origine infiammatoria.
•La principale alterazione indicativa per SM è l’incremento della componente immunoglobulinica (IgG) nel liquor
•Presenza di bande oligoclonali di IgG, assenti nel siero
•La sintesi locale è altamente sensibile ma non specifica per SM (elevato VPN), presente in molte malattie infiammatorie e non, causate in particolar )
•Elevato IgG index [(CSF/serum IgG): (CSF/serum albumin) ] >0.6 in circa 70% di pz con SM
•Modesta pleiocitosi linfomonocitaria (<50/mm3), presente soprattutto in fase di attività di malattia
Non più richiesta per la diagnosi di PPSM

SM- La DiagnosiPotenziali evocati
•Registrano la risposta elettrica evocata nel SN dopo uno stimolo sensitivo ripetuto
•Permette il riconoscimento di lesioni demielinizzanti subcliniche in sedi diverse da quelle clinicamente evidenti (disseminazione spaziale della malattia)
•In corso di SM: rallentamento o assenza della conduzione nervosa, dovuto alla perdita della guaina mielinica, lungo le vie nervose esplorate (visive, uditive, sensitive e motorie).
•L’alterazione più tipica è rappresentata da un aumento del tempo di conduzione con incremento della latenza del potenziale, talora associata a riduzione dell’ampiezza.
•Potenziali Evocati Visivi (PEV): unici potenziali evocati inseriti negli ultimi criteri diagnostici

Diagnosi Differenziale
Esclusione di altre patologie in grado di spigare le caratteristiche cliniche
Infezioni, neoplasie, malattie vascolari o
metaboliche

Diagnosi Differenziale
CIS (sindrome clinicamente isolata): singola presentazione di malattia demielinizzante coinvolgente nervo ottico, midollo spinale o tronco encefalico

Diagnosi Differenziale

Diagnosi Differenziale
Neuromielite ottica (NMO) • decorso spesso ricorrente• Severi episodi di mielite (spesso mielite trasversa completa) con in fase acuta lesioni in immagini in T2 lungo 3-4 segmenti di midollo spinale e severi episodi di neurite ottica (spesso recupero incompleto)• Coinvolgimento cerebrale non comune, RMI encefalo normale•Liquor : bande oligoclonali o elevato IgG index in 10-20% pz
Encefalomielite Acuta Disseminata (ADEM):•Decorso monofasico•Encefalopatia (alterato stato di coscienza, cambiamento comportamento, alterate funzioni cognitive)+ sintomi multifocali (spesso a seguito di malattia infettiva)•Simmetriche multifocali o diffuse lesioni cerebrali a RMN (lesioni sopra-infratentoriali + lesioni nuclei grigi + almeno 1 lesione >1-2 cm)

Criteri diagnostici:
• 1965 Schumacher
• 1983 Poser
• 2001 McDonald
• 2005 rivisitazione dei criteri di McDonald
La Diagnosi
1. Introduzione di evidenze paracliniche e di laboratorio2. Età di esordio fino a 59 anni
1. Enfasi sulla disseminazione spaziale e temporale2. RMI più sensibile e specifico test paraclinco

Criteri diagnostici 2005
PRESENTAZIONE CLINICA DATI SUPPLEMENTARI NECESSARI PER DIAGNOSI SM
≥ 2 attacchi ed evidenza clinica di 2 ≥ lesioni nessuno
≥ 2 attacchi ed evidenza clinica di 1 lesioni Disseminazione spaziale mediante: - RMN (tutti i criteri soddisfatti) o
- ≥ 2 lesioni a RMN compatibili con SM più liquor positivo o
- aspettare ulteriori attacchi che coinvolgono differenti siti
1 attacco ed evidenza clinica di 2 ≥ lesioni Disseminazione temporale mediante: - RMN (tutti i criteri soddisfatti) o
- secondo attacco clinico
1 attacco ed evidenza clinica di 1 lesione (presentazione monosintomatica; sdr clinicamente isolata)
Disseminazione spaziale mediante: - RMN (tutti i criteri soddisfatti) o
- ≥ 2 lesioni a RMN compatibili con SM più liquor positivo e
Disseminazione temporale mediante: - RMN (tutti i criteri soddisfatti) o
- secondo attacco clinico
Progressione neurologica insidiosa e suggestiva di SM Un anno di progressione di malattia e 2 o più tra i seguenti:
- RMN cerebrale positiva (9 lesioni in T2 o ≥ 4 lesioni in T2 + PEV positivi)
- RMI midollo spinale positiva (≥ 2 lesioni) - liquor positivo
Liquor positivo: Riscontro di bande
oligoclonari o aumanto di IgG index

La Diagnosi
DIAGNOSI DI SCLEROSI MULTIPLA
Criteri tutti soddisfatti + non migliore spiegazione presentazione clinica
SCLEROSI MULTIPLA POSSIBILE
Criteri non completamente soddisfatti ma clinica suggestiva per SM
NON SCLEROSI MULTIPLA Altra patologia spiega meglio il corteo sintomatologico del pz

2001 2005
2011

Terapia
1. Trattamento delle recidive/fasi acute
2. Prevenzione a lungo termine dellle nuove ricadute e/o lesioni
3. danno tissutale: da Nobel
4. Trattamento dei sintomi

Terapia fase acuta
1. Trattamento volto a accelerare la remissione
2. Trattamento dei sintomi/riabilitazione
Infezioni: scatenare un attacco o esacerbare sintomi preesistenti
Stress psicologici: possono precipitare le recidive dati contrastanti
Vaccinazioni (si: HBV, influenza, varicella, tetano/difterite)
Gravidanza: rischio di recidive ridotto (spt in 3° trimestre) e aumenta dopo il parto
La frequenza delle prime recidive nel corso di SM ha un valore predittivo sulla futura disabilità
Quando trattare? Sintomi sconvolgenti o aumento delle limitazioni nelle attività quotidiane

Terapia fase acuta
Corticosteroidi: • trattamento di scelta nel primo attacco acuto e nelle riacutizzazioni• accelera il recupero dalla fase acuta• alte dosi di CCS più efficaci di dosi-moderate
Dose: non nota la dose ottimaleMetilprednisolone 500 mg-1000 mg ev per 3-5 giorni (terapia più usata)seguito da prednisone per os (dose iniziale 60 mg/die) da scalare in12 giorni (opzionale)
Trt ev prolungabile se poca risposta o se è stata precedentemente necessario
• ACTH
Riabilitazione (in associazione con CCS): migliora la qualità della vita dopo le recidive e riduce le disabilità

Terapia cronica
Farmaci di I° linea nelle RRSM
1. Interferon beta-1a (in 2
preparazioni im e sc)
2. Interferon beta-1b
3. Glatiramer acetato
Tutti utilizzabili come iniziale trattamento in RRSM
Riducono: le recidive, lo sviluppo di nuove lesioni a RMN encefalo, la progressione della disabilità (EDSS)

Terapia cronica
Interferon:Azione immunodulante su cellule B e T; altera espressione di alcune citochine
IFN beta-1a: Avonex 30 µg im/settRebif 44 µg sc 3 volte/sett
IFN beta-1b: Betaseron 250 µg sc/die
Glatiramer acetato: Polipeptide sintetico; altera la regolazione delle T cellule sopprimendo la risposta immune verso la mielina e altri antigeni cerebrali.Minori effetti collaterali di IFN
Copaxone 20 mg sc/die

MITOXANTONE:
• Antracenedione sintetico
• Riduce le ricadute cliniche e la progressione della disabilità in pz con RR in peggioramento e in SPSM
• Pz che non tollerano o non responders a IFN o glatiramer acetato
• Effetti collaterali (cardiotossicità, K ematologici)
Terapia cronica
CHEMIOTERAPICI
CICLOFOSFAMIDE:
• Agente alchilante
• Efficace nel ridurre ricadute cliniche e lesioni a RMN cerebrale
• Effetti collaterali (alopecia, infertilità, infezioni, nausea, cistite emorragica,K)
Azatioprina, metotrexato

NATALIZUMAB:
• Anticorpo monoclonale che blocca VLA-4• Riduce le recidive cliniche (53-68% in 2
anni), lo sviluppo di nuove lesioni a RMN encefalo, la progressione della disabilità (EDSS)
Terapia cronica
Altre terapie in studio: Vitamina D??
Statine??



COP-1 SCOP-1 SGGIFNB-1bIFNB-1bMSCRGMSCRGPRISMSPRISMS
ETOMSETOMSCHAMPSCHAMPSBENEFITBENEFIT
EU-SPMSEU-SPMSSPECTRIMSSPECTRIMSIMPACTIMPACT
NA-SPMSNA-SPMS
Fase sub-clinicaFase sub-clinica
Anni dall’esordio clinicoAnni dall’esordio clinico
Terapie “disease modifying”: stato dell’arteTerapie “disease modifying”: stato dell’arteTerapie “disease modifying”: stato dell’arteTerapie “disease modifying”: stato dell’arte
AvonexAvonexBetaferonBetaferon
Rebif 44Rebif 44
TysabriTysabri
NovantroneNovantrone
CopaxoneCopaxone
Attività clinicaNeurodegenerazioneEfficacia relativa
CISCIS SPSPRRRR
Soglia clinicaSoglia clinica