EMOCLINIC SYMPOSIUM Sulle sponde del Ticino Il PAZIENTE ... · MASCHERA FACCIALE Per quanto...
Transcript of EMOCLINIC SYMPOSIUM Sulle sponde del Ticino Il PAZIENTE ... · MASCHERA FACCIALE Per quanto...

EMOCLINIC SYMPOSIUM Sulle sponde del Ticino Il PAZIENTE CRITICO
CPAP/NIV STRESA 9 MAGGIO 2014
CARDIOLOGIA INTERVENTISTICA VCO CPSE MIRELLA CERUTTI

NIV: Non invasive ventilation Definizione:
forma di ventilazione meccanica che non richiede l’intubazione orotracheale: nei pazienti affetti da
insufficienza respiratoria
Si espleta fondamentalmente con due modalità: CPAP e BIPAP

Insufficienza respiratoria Incapacità dell’organismo di mantenere l’omeostasi degli scambi gassosi: tra
atmosfera e sangue arterioso con conseguente alterazione della : e/o
PaO2 < 60 mmhG PaCO2 > 50 mmhG
MISTA
ACUTA: INSORGENZA IN TEMPI BREVI : EPA Spesso di grave entità Ipossiemica o ipossiemica ipercapnica
CRONICA INSORGENZA IN TEMPI Più LUNGHI Meccanismi di compenso
RIACUTIZZATA Deterioramento a carattere Acuto di una forma cronica

Segni e sintomi: insufficienza respiratoria
Distress respiratorio: - Dispnea, tachipnea, polipnea - Impegno muscolare accessori - Respiro addominale Ipercapnia: PaCO2 - cefalea,vertigini,confusione,letargia, Ipertensione, sudorazione Ipossia: PaO2 - cianosi, agitazione, delirio, Tachicardia, ipotensione cianosi
ARRESTO RESPIRATORIO
IOT

CLINICAL GOVERNANCE DELL’INSUFFICIENZA RESPIRATORIA:
CONTROLLO E MONITORAGGIO: SISTEMA CARDIOVASCOLARE: PA –ECG SISTEMA RESPIRATORIO: SEGNI/SINTOMI, SATURAZIONE
PERIFERICA, FREQUENZA RESPIRATORIA ESAMI DI LABORATORIO: EGA

EMOGASANALISI E’ l’elemento cardine su cui ruota la definizione di gravità
dell’insufficienza respiratoria: fornisce un indice della ventilazione alveolare (PaCO2), e indirettamente indica il lavoro respiratorio espresso dal paziente;
Indica il grado di diffusione dei gas ( PaO2). Progressione clinica dell’IRA:
PH 7.30 7.25 7.15 7.1
SEGNI RESPIRATORI
TACHIPNEA RESPIRO SUPERFICIALE
FATICA DEI MUSCOLI RESPIRATORI
BRADIPNEA
SEGNI NEUROLOGICI
RALLENTAMENTO MENTALE CEFALEA
ENCEFALOPATIA IPERCAPNICA
TURBE DI COSCIENZA E MOTORIE
STUPOR COMA

NIV: Non invasive ventilation
Non tutti i pazienti con insufficienza respiratoria hanno indicazione alla NIV Se un paziente ha indicazione alla IOT non si deve temporeggiare con la NIV Il successo della NIV dipende da: - tipo di insufficienza respiratoria - malattia sottostante - ambiente dove si effettua - esperienza degli operatori - timing di inizio

DIFFERENZE FRA LA NIV E LA VENTILAZIONE MECCANICA CON IOT
• Paziente collaborante
• In grado di proteggere le vie aeree
• Riflesso della deglutizione conservato
• Riflesso della tosse conservato
• Non richiede sedazione
• Riduce le complicanze infettive
• Può essere effettuata anche in ambiente non
intensivo

NIV: Non invasive ventilation
INDICAZIONI : DATI CLINICI: tachipnea, aumento del lavoro respiratorio, uso dei muscoli respiratori accessori DATI EGA: insufficienza respiratoria acuta o riacutizzazione di insufficienza respiratoria cronica: PaCO2 > 45 mmHg pH < 7.35 Nell’ipossiemia con PaO2/FIO2 < 200 (con cautela)

NIV: Non invasive ventilation
OSSIGENO TERAPIA TRATTAMENTO ATTO A COMPENSARE L’INSUFFICIENZA RESPIRATORIA OBIETTIVO VERSO IL MIGLIORAMENTO CLINICO ( RIDUZIONE DEL SENSO DI FATICA DELLA FR E DELLA FC MIGLIORAMENTO DELLO STATO NUEROLOGICO)
RIPORTARE I VALORI EMATICI DI PaO2 ALLA NORMALITA’

Obiettivi ossigenoterapia • Fase acuta: • Attenuare i sintomi • Ridurre il lavoro respiratorio • Migliorare ed ottimizzare gli
scambi gassosi • Ottimizzare il confort pz • Evitare e/o prevenire
l’intubazione

CPAP: continuous positive airway pressure
" IMPIEGO DI UNA PRESSIONE POSITIVA NELLE VIE AEREE IN OGNI FASE DEL RESPIRO
" APPLICAZIONI DI PRESIDI NON INVASIVI " PAZIENTE COLLABORANTE " IMPIEGO DI UN’INTERFACCIA " IL PAZIENTE RESPIRA IN MANIERA SPONTANEA
DENTRO UN SISTEMA CHIUSO " ALL’INTERNO DI QUESTO SISTEMA VI E’ UNA
PRESSIONE MAGGIORE RISPETTO A QUELLA ATMOSFERICA ATTRAVERSO UN FLUSSO AD ALTA VELOCITA’

• La CPAP ha lo scopo di promuovere l’accoppiamento tra ventilazione e perfusione
La pressione sul polmone si ripercuote sul cuore: sulla vena cava,aorta, pareti cardiache
Effetti della CPAP

Effetti della CPAP
�����������! riduzione del ritorno venoso ( precarico) ! riduzione della P transmurale del Vsx ( postcarico)
RESPIRATORI
! apertura degli alveoli ( ventilazione, CFR, effetto shunt) ! aumento della compliance ! riduzione del lavoro respiratorio
Circulation 1995; Am J Respir Crit Care Med 1997; Crit Care Med 2002

VALVOLA PEEP E’ UN DISPOSITIVO PER IL
MANTENIMENTO DELLA PRESSIONE POSITIVA DI FINE ESPIRAZIONE
COLLEGATA AL RACCORDO ESPIRATORIO DELLE MASCHERE FACCIALI
COMPONENTI DEL SISTEMA CPAP

INTERFACCE MASCHERA NASALE MASCHERA FACCIALE
MASCHERA FACCIALE TOTALE
CASCO
16

• La scelta del dispositivo da utilizzare in corso di CPAP dipende dalle condizioni cliniche della persona, dell’ambiente in cui si eroga e dalle risorse tecnologiche a disposizione.

• La maschera nasale è la meglio tollerata dal paziente permette maggior autonomia, non è indicata nelle forme acute di insufficienza respiratoria
• Utilizzo in caso di calustrofobia
• Minor rischio di dislocazione
MASCHERA NASALE

Maschera nasale svantaggi
• Il paziente deve mantenere il più possibile la bocca chiusa per limitare le perdite aeree • Lesioni da pressione radice del naso

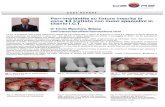
MASCHERA FACCIALE Per quanto riguarda l’interfaccia, la prima scelta deve orientare su una maschera facciale che garantisce una più efficace erogazione della pressione positiva in un paziente che, nelle fasi di distress acuto, presenta una respirazione nasale e boccale
20

MASCHERA FACCIALE
EFFETTI COLLATERALI
• Congiuntiviti, ulcere corneali e congiuntivali
• Distensione gastrica, aerofagia • Abrasioni e/o ulcerazioni della pelle dovuti
al contatto delle maschere • Secchezza naso e fauci • Ostruzioni delle vie aeree • Claustrofobia
21

• Minore compressione facciale
• Migliora gli Scambi di gas
MASCHERA FACCIALE TOTALE
• Maggiore tollerabilità
• Minori perdite
22

Maschera total face svantaggi
• Claustrofobia • Maggior rischio di vomito • Grave distensione
gastrica • Secchezza oculare • Scarsa aderenza in caso
di barba

CASCO
• Consiste in una copertura in PVC che include il capo, permette la diffusione dei gas in modo più tollerabile, permette la visione, comunicazione alimentazione, mobilizzazione

• Assenza di lesioni cutanee al volto
• Pressioni delle vie aeree stabili
• Non necessita della massima collaborazione del paziente
• Ha una buona tollerabilità
25
CASCO VANTAGGI RISPETTO ALLA MASCHERA

CASCO SVANTAGGI RISPETTO ALLA MASCHERA
• Impossibilità di misurare il volume corrente • Rischio di asfissia in caso di malfunzionamento del
sistema, è consigliabile l’utilizzo di presidi muniti di valvole anti soffocamento brevettate
26
• Possibilità di rebreathing di CO2 che può dipendere da due fattori : 1. dal flusso di gas che
attraversa il casco 2. dalla produzione di CO2

CASCO EFFETTI COLLATERALI
• Decubiti ascellari • Ischemia o
trombosi degli arti superiori
• Otalgia
27

confronto interfacce Parametri M.FAC.TOT MASC.FAC CASCO
Tollerabilità Maggiore Minore Maggiore
Adattabilità Maggiore Minore Sempre
Comun. verbale Impossibile Impossibile Possibile
Espettorazione Impossibile Impossibile Possibile
Ostruzione vie aeree Possibile Possibile Impossibile
Aereofagia Maggiore Maggiore Minore
Lesioni cutanee Minore Frequenti Minore

CPAP/CASCO vs CPAP/MASCHERA
….. le due interfacce sono egualmente efficaci nel determinare un significativo incremento dei volumi polmonari a livelli crescenti di CPAP
….durante CPAP con casco lo sforzo sia inspiratorio che espiratorio non è stato significativo rispetto al sistema CPAP in maschera
….il casco dunque funziona come un reservoir. Intensive Care Med. 2003 Oct; 29(10):1680-7
A. Mattei SUN

Sistemi di erogazione CPAP Tubo corrugato a cui è attaccato il
miscelatore che agisce secondo sistema venturi: rapido flusso di O2 che passa attraverso una valvola con un ugello che funge da resistenza: il passaggio forzato genera turbolenze che” aspirano” aria atmosferica.
Le dimensioni della valvola stabilisce la quantità di aria che si miscela con l’O2 e garantisce una frazione di O2 inspirato costante.
L’aria passa attraverso un filtro batteriostatico.
Sistema venturi

CPAP DI BUOSSIGNAC • E’ un sistema di ventilazione
pratico che si adatta a tutti tipi di maschera, è un sistema aperto non necessita di generatori di flusso; l’o2 e/o l’aria passano attraverso dei microcanali che ne accelerano la velocità molecolare, la turbolenza che si crea genera la PEEP

• Fattori predittivi di successo per CPAP NIV in acuto:
" buona collaborazione del paziente di sincronizzarsi con il sistema
" Giovane età " Ipercapnia e acidemia non severe " Miglioramento in due ore di FR/FC/ e scambi
respiratori (EGA)

APPROCCIO CON IL PAZIENTE
• Tenerlo sempre sotto controllo visivo
• Rassicurarlo e tranquillizzarlo
• Informarlo , spiegandogli i vantaggi della terapia e come chiedere il nostro intervento
• Posizionarlo in posizione ortopnoica e comoda aiutandosi anche con cuscini o altri ausili

ASSISTENZA DURANTE LA NIV
• La ventilazione può essere interrotta durante l’alimentazione, l’espettorazione e le manovre di nursing, garantendo l’apporto di O2 attraverso gli occhialini nasali ed i parametri respiratori
• Controllare le fughe aeree e stringere il reggi-maschera se necessario
• Controllare i punti di pressione dell’interfaccia • Controllare EGA dopo un’ora, poi a intervalli
richiesti , controllo continuo dei parametri vitali
34

VANTAGGI
• Non richiede manovre invasive e riduce la necessità di ricorrere alla IOT
• Consente un impiego precoce e un approccio flessibile e continuo
• Migliora gli scambi gassosi • Riduce la mortalità • Riduce l’incidenza di polmoniti batteriche • Consente l’uso della parola • Mantiene il riflesso della deglutizione • Il paziente collabora alla sua terapia
35

CPAP: criteri per la sospensione in caso di successo del trattamento
! Riduzione della dispnea
! Frequenza Respiratoria < 25/min
! Sp02 > 95% con Fi02 < 40% durante NIV
! Pa02 > 75 mmHg con Fi02 = 50% in assenza di NIV
! FC < 110/min.
! pH > 7,35

QUANDO INTERROMPERE LA CPAP • Stato soporoso o paziente poco collaborante
per agitazione intensa • Apnea o bradipnea • Esaurimento muscolare • Elevato rischio di inalazione • Peggioramento del pattern respiratorio ed
emodinamico

“first hour” = golden hour Insufficienza respiratoria
Impiego corretto, integrato ed “aggressivo” dei sistemi di ossigenazione
# tecnologia semplice # minor invasività
CPAP
conclusione